Redacción Farmacosalud.com
La Sociedad Catalana de Medicina Familiar y Comunitaria (CAMFiC) presenta la ‘Guía de Práctica Clínica. Manifestaciones persistentes de la COVID-19’, la primera guía de estas características que se ha elaborado para abordar el COVID-19 Persistente, una complicación de la infección por coronavirus que se caracteriza por la presencia de una serie de síntomas una vez que la fase infecciosa de la patología ya ha finalizado. La fatiga es una de las secuelas más habituales manifestadas por estos pacientes, de ahí que el nuevo manual proponga la realización de una serie de pruebas, entre las que se incluye el estudio del perfil nutricional del afectado, para tratar este problema:
• saturación de oxígeno (O2)
• hemograma con VSG y PCR
• electrólitos: sodio, potasio, cloruro, bicarbonato, calcio, fosfato
• bioquímica con estudio hepático, renal y muscular
• función tiroidea: TSH, T4 libre
• perfil nutricional: proteínas totales, albúmina, ferritina, vitamina B12, vitamina D
• proteinograma
• niveles de cortisol en plasma
• espirometría

Dra. Ana Moragas
Fuente: CAMFiC
Para la Dra. Ana Moragas, coautora del documento y miembro del Grupo de Trabajo de Infecciosas de CAMFiC, ninguno de estos análisis es más determinante que otro a la hora de valorar al paciente: “Las pruebas complementarias nos ayudan para hacer un diagnóstico y también para descartar otros procesos, por lo que no creo que haya una prueba más importante que otra. Todas ellas nos ayudan a descartar otros procesos, así como descartar lesiones específicas de determinados órganos que requieran un tratamiento específico”.
Dos aproximaciones diagnósticas al paciente con COVID-19 Persistente
La guía, que de momento sólo se puede consultar en lengua catalana, ha sido elaborada y revisada por 52 médicos especialistas en Medicina Familiar y Comunitaria, quienes han contado también con la colaboración de especialistas en Medicina Interna, Enfermedades Auoimmunes, Matemáticas y Estadística, además de la consultoría del Dr. Antoni Trilla. Diversos estudios señalan que alrededor del 10-20% de los pacientes con COVID-19 presentan síntomas de la infección más allá de las 4 semanas, y una proporción menor durante meses. Los miembros de CAMFiC, conscientes de que había que dar respuesta médica a esta problemática, y que había que hacerlo desde la Atención Primaria (AP), que es donde mayoritariamente se visitan y tratan estos enfermos, han impulsado la creación del nuevo documento.
Los autores de la guía consideran que, desde el punto de vista de la AP, hay que hablar de dos aproximaciones diagnósticas al paciente con COVID-19 Persistente: una evaluación integral del conjunto de la sintomatología, y una evaluación específica de cada uno de los síntomas persistentes.
De todos modos, algunos de estos pacientes aseguran que, cuando se someten a ciertas pruebas, todas ellas salen con valores ‘normales’. “En cualquier patología, para llegar a un diagnóstico nos basamos en la anamnesis, la exploración física y, en caso de que sea necesario, las pruebas complementarias. Para llegar al diagnóstico de COVID-19 Persistente es necesario descartar patologías previas preexistentes que puedan haber empeorado con la infección por el SARS-Cov-2, así como descartar secuelas órgano-especificas producidas por la infección. Las pruebas complementarias, junto con la exploración física y la anamnesis, nos ayudan no sólo a hacer un diagnóstico de una determinada patología, sino también a descartar otras enfermedades. El hecho de que determinadas pruebas salgan normales no descarta la presencia de la COVID-19 Persistente”, puntualiza Moragas.
“En la identificación de cualquier patología tenemos que realizar una anamnesis completa y una exploración física que, en muchos casos, nos es suficiente para llegar al diagnóstico. En caso de que sea necesario, nos apoyamos en las pruebas complementarias. Hay enfermedades donde las pruebas complementarias son todas normales, lo que no descarta el diagnóstico, sino que a veces nos afianza precisamente en ese diagnóstico”, aclara la experta del Grupo de Trabajo de Infecciosas de CAMFiC.

(Imagen modificada) Autor/a del original: ariadnerb
Fuente: www.morguefile.com (free photo)
Aplicar el protocolo de atención integral en la primera visita
En la primera visita a Atención Primaria de una persona con sospecha de COVID-19 Persistente se recomienda aplicar el protocolo de atención integral, que pasaría por: valorar antecedentes (qué síntomas presentó su infección por SARS-Cov-2 y qué evolución del COVID-19 tuvo), hacer analíticas de sangre (entre otros valores del hemograma, proteína C, ferritina, función hepática y renal, hormonas tiroideas ...), y realizar exploraciones complementarias (radiografía de tórax, si bien la principal exploración complementaria que recomiendan en el ámbito de la AP es la ecografía torácica, siempre que esté disponible). Se especifica que, en función de los síntomas que pueda presentar cada paciente, habrá que hacer otro tipo de estudios adicionales.
Seguidamente, el manual plantea hacer la evaluación específica orientada al síntoma. Y los principales síntomas por los que se establece un protocolo de evaluación son: fatiga persistente, dolor articular persistente, dolor muscular persistente, dolor torácico persistente, tos persistente, disnea persistente, anosmia / disgeusia persistente, cefalea o síntomas digestivos persistentes. Para cada secuela se especifica qué datos hay que recoger en la historia clínica, cuáles son las exploraciones que hay que hacer, y cuál es el proceso diagnóstico a seguir (también presentado en forma de algoritmo).
La anosmia (pérdida de olfato), ageusia (pérdida del sentido del gusto) o disgeusia (distorsión del sentido del gusto) son algunas de las alteraciones que más afectan a la calidad de vida de estos pacientes. Por ahora, se sabe que hasta un 4-46% de ellos siguen sufriendo estas alteraciones a las 12 semanas. “La evidencia disponible acerca de las alteraciones del gusto y el olfato en la COVID es todavía muy limitada -señala Moragas-. Esta escasa evidencia revela que, en el caso de la COVID, puede haber una lesión del neuroepitelio que se resuelve más lentamente. Lo que se propone en la guía es, en primer lugar, descartar otras causas diferentes de la COVID que requieran un tratamiento específico. Una vez descartadas otras causas, se debe realizar un manejo conservador en Atención Primaria. En caso de persistencia de los síntomas, se requiere un enfoque multidisciplinar entre el médico de familia y los especialistas”.

Un termómetro clínico de mercurio
Autor/a de la imagen: Menchi
Fuente: Wikipedia
“Hay un estudio en el que el entrenamiento olfativo especifico ayuda a mejorar la anosmia cuando la duración sea menor de 12 meses, por lo que en la guía se plantea remitir al especialista a los 6 meses de duración de dicha alteración”, especifica.
Febrícula, escalofríos, confusión, niebla mental…
Además de las secuelas mencionadas, el nuevo documento también recoge otras manifestaciones persistentes que se pueden presentar como febrícula, escalofríos, intolerancia a los cambios de temperatura, rinitis, congestión nasal, confusión o niebla mental, trastornos de la concentración y / o del sueño, vértigo, conjuntivitis o, incluso, caída del cabello.
Y, más allá de la sintomatología, la guía expone otros escenarios patológicos postCOVID-19 que, a pesar de ser menos frecuentes, también pueden observarse, como son secuelas pulmonares, afectación pleural, afectación cardíaca, o problemas de salud mental (ansiedad y depresión) vinculados no sólo al confinamiento y el aislamiento durante la enfermedad, sino también al entorno de incertidumbre que se vive ante la pandemia y la fuerte crisis económica que de ella se deriva.
El manual, asimismo, enumera un conjunto de secuelas que no forman parte de la presentación clínica de la infección aguda por SARS-CoV-2 pero que aparecen en la fase post-viral, una vez resuelta la infección aguda: trombosis, neumonía organizativa, afectaciones dermatológicas como perniosis (lesiones papulares o nodulares acrales eritematosas o violáceas inducidas por el frío), encefalitis, parálisis flácida (síndrome de Guillain-Barré), insuficiencia renal aguda, anemia, tiroiditis o enfermedades autoinmunes sistémicas.
El seguimiento en AP del paciente con COVID-19 Persistente
Definida cómo debe ser esta primera visita y cómo debe llevarse a cabo el proceso diagnóstico, la guía establece un seguimiento estructurado del paciente en función del impacto o gravedad de la enfermedad en la fase aguda y de la presencia de secuelas. Así, diferencia entre casos que han requerido hospitalización en Unidad de Cuidados Intensivos (UCI), casos que han requerido hospitalización convencional, y casos que no han requerido hospitalización y que han sido atendidos desde Atención Primaria, que representan el 80% del total de enfermos con COVID-19.
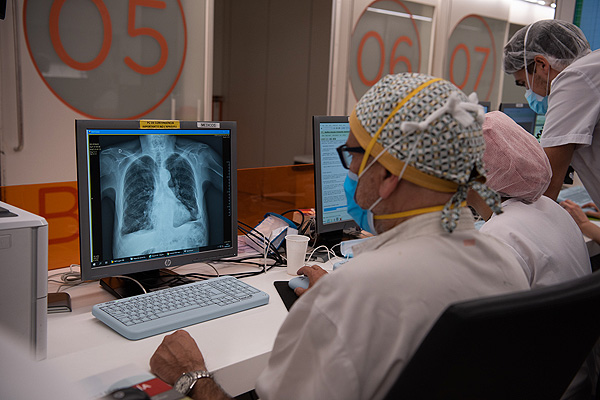
Visualización de unos pulmones durante la crisis del coronavirus
Fuente: Francisco Avia / Hospital Clínic de Barcelona (IMAGEN DE ARCHIVO)
Finalmente, el documento plantea una serie de retos de futuro en el tratamiento y atención a estos pacientes, como tratar de estructurar la gran variedad de síntomas y alteraciones que los afectados con COVID-19 pueden presentar, o disponer de información respecto a posibles factores que pueden ayudar a identificar las poblaciones de mayor riesgo. Se trata de un texto vivo y pragmático que podrá incorporar en posteriores actualizaciones nuevos conocimientos y nuevos actores para mantenerse al día. “Yo creo que una de las funciones básicas de esta guía es concienciarnos a todos de la existencia de la COVID-19 Persistente… dar este primer paso ayuda a los médicos de AP a poder tratar a estos pacientes. De todas formas, el mayor reto que nos planteamos es el reto científico: la evidencia científica es todavía muy escasa, son necesarios estudios científicos de calidad para conocer mejor la COVID-19 y también para poder mejorar la identificación y el manejo de los pacientes con COVID-19 Persistente”, concluye la Dra. Moragas.




