Redacción Farmacosalud.com
La doctora Isabel Blanco, médico de la Unidad de Hipertensión Pulmonar del Hospital Clínic (Barcelona), destaca la llegada inminente de los novedosos análogos de los prostanoides, indicados para tratar la hipertensión arterial pulmonar (HAP): “Hasta ahora los prostanoides tenían una vía de administración compleja, puesto que podían ser inhalados o bien aplicados de forma subcutánea o endovenosa. Ahora, algunos de los novedosos análogos de los prostanoides (o análogos de los receptores de la prostaciclina) se administrarán por vía oral. Uno de estos análogos está ya a punto de ser comercializado bajo el nombre de selexipag”.
Tanto la HAP como la hipertensión pulmonar tromboembólica crónica [HPTEC] son formas de hipertensión pulmonar conocidas como Hipertensión Pulmonar Compleja. Precisamente, el centro hospitalario donde trabaja la doctora, el Hospital Clínic, es centro de referencia en España para la tipología Compleja de la enfermedad. En lo concerniente a la HPTEC, Blanco alerta que esta afección está infradiagnosticada porque “no se hace un correcto seguimiento de la embolia de pulmón”, si bien “es cierto que las guías clínicas no reflejan exactamente lo que hay que hacer en el seguimiento de una embolia de pulmón, que es una patología muy prevalente”. Otro de los problemas no solucionados del ámbito de la hipertensión pulmonar (HP) es el relativo al grupo 5 de la enfermedad, que remite a la HP originada por mecanismos inciertos o multifactoriales (trastornos hematológicos, metabólicos y otras afecciones). A este respecto, la facultativa afirma que “no conocemos exactamente los mecanismos fisiopatológicos que producen esta forma de HP" porque están "asociados a condiciones o enfermedades muy diversas… hay que seguir investigando para intentar descubrir cuáles son esos mecanismos en cada uno de los casos”. Lógicamente, este vacío dificulta enormemente el abordaje terapéutico del denominado grupo 5 de la HP.

Doctora Isabel Blanco
Fuente: Hospital Clínic
-El Hospital Clínic ha sido designado como centro de referencia en España para el tratamiento de la Hipertensión Pulmonar Compleja. La Hipertensión Pulmonar (HP) se clasifica en 5 grandes grupos. Algunos de los procedimientos diagnósticos y terapéuticos empleados en los grupos 1 (hipertensión arterial pulmonar[HAP]) y 4 (hipertensión pulmonar tromboembólica crónica [HPTEC]) tienen una complejidad elevada y requieren de experiencia en su ejecución. ¿Cuándo hablamos de HP Compleja, hablamos de los grupos 1 y 4?
Efectivamente, la Hipertensión Pulmonar Compleja hace referencia principalmente al grupo 1, la hipertensión arterial pulmonar, patología de causa principalmente no reconocida, aunque también se asocia a enfermedades sistémicas como pueden ser las enfermedades del tejido conectivo, la hipertensión portal, el VIH o las cardiopatías congénitas. La HP Compleja también incluye a la hipertensión pulmonar tromboembólica crónica, que es el grupo 4. Ambas son formas de hipertensión pulmonar precapilar y tienen un tratamiento específico. Además, en el caso de la HPTEC si las lesiones son accesibles quirúrgicamente se puede hacer cirugía de trombendarterectomía pulmonar. El Hospital Clínic es centro de referencia en Hipertensión Pulmonar Compleja atendiendo principalmente a estos dos grupos de pacientes y es uno de los dos centros en España que realiza esta intervención quirúrgica.
-En la hipertensión arterial pulmonar (HAP) se puede llegar a contemplar la posibilidad de realizar un trasplante bipulmonar o bien un trasplante cardiopulmonar. ¿En qué casos es posible este tipo de operaciones y cuál es la supervivencia de estos pacientes?
La indicación de trasplante en la hipertensión arterial pulmonar es principalmente un trasplante bipulmonar, dado que los cambios que se producen en el ventrículo derecho son reversibles después del injerto. Por lo tanto, la elección es trasplante bipulmonar. Cuando la hipertensión pulmonar es debida a una cardiopatía congénita se puede ir al trasplante cardiopulmonar, pero esto se reserva para casos muy concretos.
La supervivencia del trasplante bipulmonar es superior al 50% a los 5 años.
-En el caso de la hipertensión pulmonar tromboembólica crónica (HPTEC), existe una intervención quirúrgica específica, la tromboendarterectomía pulmonar. Sin embargo, dicha enfermedad está francamente infradiagnosticada y su prevalencia es aún desconocida[1] y, según los expertos, el número de pacientes que son operados es claramente inferior al recomendado en las guías clínicas, ya que sólo un 30% de los enfermos con HP tromboembólica crónica son intervenidos. ¿Por qué existe ese infradiagnóstico y por qué hay menos operaciones de las que serían deseables?
El porqué del infradiagnóstico remite principalmente a que no se hace un correcto seguimiento de la embolia de pulmón, que es la potencial causa de la hipertensión pulmonar tromboembólica crónica. Del 0,3 al 9% de los tromboembolismos pulmonares desarrollan HPTEC, según las diferentes series. Muchas veces no se realiza un seguimiento adecuado y por lo tanto no se diagnostica la enfermedad, por lo que la hipertensión pulmonar tromboembólica crónica está infradiagnosticada. También es cierto que las guías clínicas no reflejan exactamente lo que hay que hacer en el seguimiento de una embolia de pulmón, que es una patología muy prevalente. Si identificáramos de forma correcta factores asociados a la embolia de pulmón en el momento agudo, factores que pudieran desarrollar hipertensión pulmonar tromboembólica crónica, podríamos aumentar el diagnóstico de esta enfermedad.
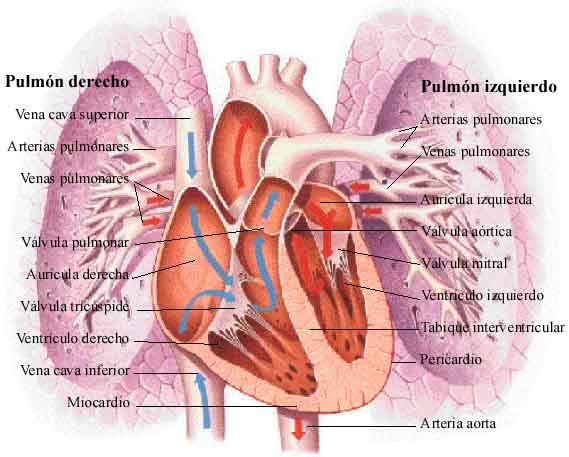
Sistema cardiopulmonar
Autor/a de la imagen: Lomappmi
Fuente: Wikimedia Commons
En cuanto al hecho de que haya menos operaciones de las que serían deseables, cabe destacar las dos causas que explican tal situación: en primer lugar, que la enfermedad está infradiagnosticada, y en segundo lugar que los médicos no remiten a los pacientes a los centros de referencia donde se maneja esta patología. Los pacientes de HPTEC deben ser remitidos a centros de referencia para ser evaluados y para que un comité multidisciplinar decida si hay indicación quirúrgica. Evidentemente, si se enviaran todos los casos a esos centros se seleccionaría de forma correcta y los pacientes podrían ser operados. Actualmente, la gente no se opera simplemente por el hecho de que no ha sido evaluada en un comité multidisciplinar y, por lo tanto, no se les ha ofrecido la posibilidad de un tratamiento quirúrgico.
-Hablemos de otras formas de HP. La hipertensión pulmonar asociada a enfermedad cardiaca izquierda (HPCI) es la forma más común de HP, mientras que la HP asociada a enfermedad respiratoria y/o a hipoxemia es la segunda forma más frecuente. ¿Son también las que tienen mejor pronóstico?
Tanto la hipertensión pulmonar en enfermedad cardiaca como en enfermedad respiratoria son complicaciones de una afección cardiológica y de una patología respiratoria de base, respectivamente. El principal pronóstico de la enfermedad lo marca la enfermedad de base existente. Sin embargo, la presencia de hipertensión pulmonar condiciona un peor pronóstico de la patología de base. Los pacientes pueden acabar falleciendo por una sobrecarga del ventrículo derecho, consecuencia de la hipertensión pulmonar que se produce. No es que tengan mejor pronóstico estas dos formas, sino que son las más prevalentes, las más frecuentes. Lo que sí es evidente es que la presencia de hipertensión pulmonar en cualquier afección cardiaca o respiratoria empeora el pronóstico de la enfermedad de base.

Autor/a: George Hodan
Fuente: www.publicdomainpictures.net
-El grupo 5 es la HP originada por mecanismos inciertos o multifactoriales (trastornos hematológicos, metabólicos y otras afecciones) ¿Qué nos puede comentar acerca de este grupo de HP?
El grupo 5 es más bien un cajón de sastre donde también hay una enfermedad de base de diferentes etiologías, ya sean hematológicas, metabólicas u otras, y a las que en sus fases avanzadas se les asocia la hipertensión pulmonar. Este grupo es muy heterogéneo, por eso está vinculado a ‘otras causas’ u ‘otros mecanismos’. En estos casos la HP también empeora el pronóstico de la patología de base. Los fármacos específicos de hipertensión pulmonar no están aprobados para el grupo 5 de HP, simplemente porque no han entrado en ensayos clínicos y debido a que no conocemos exactamente los mecanismos fisiopatológicos que producen esta forma de HP al estar asociados a condiciones o enfermedades muy diversas… hay que seguir investigando para intentar descubrir cuáles son esos mecanismos en cada uno de los casos.
-Un ámbito bastante desconocido para la opinión pública es la hipertensión pulmonar en edad pediátrica…
Aquí poco puedo decir, puesto que el Hospital Clínic no es un centro hospitalario que maneje a los pacientes en edad pediátrica. Tenemos un convenio con el Hospital Sant Joan de Déu (Esplugues de Llobregat, en Barcelona), donde los enfermos pediátricos son inicialmente tratados; cuando llegan a una edad adulta -17 o 18 años-, son transferidos al Clínic. Hay una forma de hipertensión pulmonar del recién nacido que puede ser reversible y que se asocia a pacientes prematuros. La hipertensión pulmonar propiamente dicha en edad pediátrica tiene un pronóstico similar al de la edad adulta.
-¿Qué novedades diagnostico-terapéuticas sobre HP que estén cerca de aparecer o que estén en estudio avanzado le gustaría destacar?
Lo más novedoso son los ensayos clínicos relativos a los análogos de los prostanoides… hasta ahora los prostanoides tenían una vía de administración compleja, puesto que podían ser inhalados o bien aplicados de forma subcutánea o endovenosa. Ahora, algunos de los novedosos análogos de los prostanoides (o análogos de los receptores de la prostaciclina) se administrarán por vía oral. Uno de estos análogos está ya a punto de ser comercializado bajo el nombre de selexipag. Asimismo, hay dos ensayos clínicos en los que todavía no hay nombre comercial para los medicamentos en estudio. Los fármacos específicos para HP únicamente están indicados en el grupo 1, la hipertensión arterial pulmonar (HAP), y en el grupo 4 (HPTEC).
Como novedades diagnósticas, hay pocas. De hecho, el diagnóstico principal requiere un cateterismo cardiaco derecho y actualmente, aun considerando un compendio de exploraciones complementarias, no conseguimos sustituir al diagnóstico por cateterismo, que es un procedimiento invasivo, pero es el recomendado y 'gold standard' en las guías de práctica clínica. Así pues, el cateterismo cardiaco sigue siendo la herramienta diagnóstica de elección.
-Su Unidad de Hipertensión Pulmonar está integrada por un equipo multidisciplinar de profesionales pertenecientes a 14 servicios del Hospital Clínic: neumólogos, cardiólogos, enfermería especializada, anestesistas, perfusionistas, etc. ¿Ante un caso complejo de HP existen dificultades a la hora de tomar decisiones en un equipo tan variado como este?
Yo diría que no. Justamente es lo contrario: aprovechamos los conocimientos de todos los especialistas para ponerlos en común y tomar una decisión. La verdad es que este equipo, aunque formado por miembros de diferentes servicios, tiene un amplio conocimiento del manejo de la HP y solemos llegar a un consenso con relativa facilidad. Es verdad que los casos que se presentan son complejos, pero al final acabamos tomando la mejor decisión para el paciente y en ella acabamos estando todos de acuerdo.
-Por cierto… un estudio de la Asociación de Neumología y Cirugía Torácica del Sur (Neumosur) señala que los profesionales sanitarios no siguen exactamente las recomendaciones de las guías clínicas para el diagnóstico del tromboembolismo pulmonar (afección involucrada en la hipertensión pulmonar tromboembólica crónica). Uno de los principales errores en el que suelen incurrir los clínicos es no usar correctamente dentro de los algoritmos diagnósticos la determinación del dímero-D (DD), según se apunta en un comunicado. ¿Qué opina?
No he leído la nota de prensa al respecto, pero es verdad que el uso del dímero-D se utiliza poco en la práctica clínica. El dímero-D no forma parte actualmente del algoritmo diagnóstico de la HPTEC, aunque es muy útil como método complementario. Pero, una vez más, el diagnóstico requiere un cateterismo cardiaco derecho para determinar el aumento de presión en la circulación pulmonar, además de requerirse pruebas de imagen que pongan de manifiesto que hay una obstrucción, una oclusión, y que por ello hay defectos de perfusión que justificarían la tromboembólica crónica. El dímero-D podría complementar la sospecha de que la embolia de pulmón no está curada y podría hacer sospechar de la existencia de HPTEC. También sería útil después de la cirugía (trombendarterctomía) o podría alertarnos de que ahí sigue habiendo obstrucción, pero en ningún caso podría sustituir al estudio diagnóstico estándar de esta enfermedad, que es el cateterismo cardiaco derecho.
Referencias
1. Barberà JA., Blanco Vich I., Bollo de Miguel E., Escribano Subías P., Otero Candelera R., Santos Lozano J.M. (coordinación general Lozano Olivares J.) ‘Hipertensión pulmonar tromboembólica crónica’. Pautas de actuación y seguimiento (PAS). Difusión online Sociedad Española de Cardiología (SEC) http://secardiologia.es/images/publicaciones/documentos-consenso/pas-hipertension-pulmonar-interactivo.pdf