Introducción
La Enfermedad Inflamatoria Intestinal (EII), que engloba principalmente la enfermedad de Crohn (EC) y la colitis ulcerosa (CU), constituye un grupo de patologías inflamatorias crónicas con un impacto relevante sobre la calidad de vida, la funcionalidad y la morbimortalidad de los pacientes. Aunque clásicamente se ha considerado una enfermedad de inicio en edades jóvenes, el progresivo envejecimiento de la población y la mejora en la supervivencia han condicionado un aumento sostenido del número de pacientes de edad avanzada con EII1.
En este escenario, la fragilidad ha emergido como un concepto central en la atención al paciente mayor con EII. La fragilidad se define como un estado de vulnerabilidad biológica caracterizado por una disminución de la reserva fisiológica y de la capacidad de respuesta ante factores estresantes, lo que se traduce en un mayor riesgo de eventos adversos, deterioro funcional, hospitalización y mortalidad2,3. A diferencia de la edad cronológica, la fragilidad refleja de forma más precisa la edad biológica del individuo y permite una aproximación más ajustada a sus necesidades asistenciales1.

Dra. Míriam Mañosa
Fuente: Dra. Mañosa
La coexistencia de fragilidad y EII tiene implicaciones clínicas relevantes. La inflamación crónica, la malnutrición, la sarcopenia, la comorbilidad y la polifarmacia interactúan de forma compleja, incrementando el riesgo de complicaciones relacionadas tanto con la enfermedad como con los tratamientos utilizados1,4. Por ello, la identificación sistemática de la fragilidad y su integración en la toma de decisiones terapéuticas resultan esenciales para avanzar hacia un modelo de atención personalizada y centrada en la persona.
Concepto de fragilidad y relevancia clínica
La fragilidad es un síndrome geriátrico multidimensional que incluye componentes físicos, psicológicos y sociales2. No debe confundirse con discapacidad ni con comorbilidad, aunque mantiene una estrecha relación con ambas. La comorbilidad se define como la coexistencia de múltiples afecciones crónicas, mientras que la discapacidad hace referencia a la limitación funcional establecida; la fragilidad, por su parte, representa un estado dinámico y potencialmente reversible que puede preceder a la discapacidad1,3.
Diversos factores contribuyen al desarrollo y progresión de la fragilidad, incluyendo la edad avanzada, la presencia de enfermedades crónicas, la inactividad física, la desnutrición, la sarcopenia, el deterioro cognitivo, la depresión y la polifarmacia2,3. En los pacientes con EII, estos factores se ven amplificados por la inflamación sistémica persistente, los déficits nutricionales y los efectos adversos asociados a tratamientos prolongados1.
Desde el punto de vista clínico, la fragilidad se asocia de forma consistente con peores resultados en salud, incluyendo un mayor riesgo de infecciones, complicaciones quirúrgicas, hospitalización recurrente, institucionalización y mortalidad2-4. En consecuencia, su evaluación sistemática adquiere un papel central en el manejo de pacientes con EII de edad avanzada.
Epidemiología de la fragilidad en la EII
La prevalencia de fragilidad en pacientes con EII es superior a la observada en la población general y aumenta progresivamente con la edad4,5. Estudios poblacionales han estimado que aproximadamente un 15-20% de los pacientes con EII presentan fragilidad, alcanzando cifras superiores al 25% en edades muy avanzadas4,6.
Además, se ha observado que las personas con EII pueden desarrollar fragilidad a edades más tempranas en comparación con individuos sin enfermedad inflamatoria crónica, probablemente en relación con la carga inflamatoria acumulada y la exposición prolongada a tratamientos inmunosupresores1,5. La fragilidad en la EII se ha relacionado con un mayor riesgo de hospitalización, peor calidad de vida y mayor dependencia funcional4,7.
En el ámbito quirúrgico, múltiples estudios han demostrado que la presencia de fragilidad se asocia con un incremento significativo de la morbimortalidad postoperatoria y de la probabilidad de reintervención en pacientes con EII4,8. Asimismo, existe evidencia creciente de una relación bidireccional entre la actividad inflamatoria de la EII y la fragilidad: la actividad de la enfermedad favorece el desarrollo de fragilidad, mientras que el estado frágil condiciona una peor evolución clínica5,9.
Evaluación de la fragilidad en pacientes con EII
La valoración geriátrica integral (VGI) constituye el estándar de referencia para la evaluación de la fragilidad1,3. Se trata de un proceso diagnóstico multidimensional e interdisciplinar que permite identificar problemas médicos, funcionales, cognitivos, psicológicos y sociales, y establecer un plan de intervención individualizado.

Autor/a: AndrewLozovyi
Fuente: depositphotos.com
No obstante, la VGI no siempre es viable en la práctica clínica habitual, por lo que se recomienda el uso de herramientas de cribado sencillas que permitan identificar a los pacientes con mayor riesgo de fragilidad1. Entre las más utilizadas se encuentran el fenotipo de fragilidad de Fried, los índices de acumulación de déficits y la escala de fragilidad clínica2,3,10. Esta última, por su rapidez y facilidad de uso, resulta especialmente útil en entornos clínicos y en la toma de decisiones terapéuticas en pacientes con EII1,10.
En sujetos con EII, la evaluación de la fragilidad debería realizarse de forma periódica, especialmente en aquellos de edad avanzada, con enfermedad activa, comorbilidad relevante o antecedentes de eventos adversos asociados al tratamiento1.
Implicaciones terapéuticas de la fragilidad en la EII
El manejo terapéutico de la EII en pacientes frágiles o de edad avanzada plantea desafíos específicos. Los cambios fisiológicos asociados al envejecimiento, junto con la comorbilidad y la polifarmacia, pueden alterar la farmacocinética y farmacodinamia de los fármacos, incrementando el riesgo de efectos adversos1,11.
Los aminosalicilatos mantienen un papel relevante en el tratamiento de la CU por su buen perfil de seguridad, aunque su administración tópica puede verse limitada por problemas funcionales o incontinencia fecal en pacientes frágiles1. Por el contrario, los corticoides sistémicos, pese a su eficacia, se asocian a una elevada tasa de efectos adversos -especialmente infecciones, osteoporosis y deterioro funcional-, por lo que su uso debe minimizarse y limitarse a periodos cortos1,12.
Las tiopurinas y los agentes anti-factor de necrosis tumoral (anti-TNF) han demostrado una eficacia comparable a la observada en pacientes más jóvenes, pero su perfil de seguridad obliga a una cuidadosa selección de pacientes y a una evaluación individualizada del balance riesgo-beneficio1,13. En este contexto, las terapias biológicas con mecanismos de acción más selectivos, como vedolizumab o los inhibidores de la vía IL-12/23 o IL-23, se posicionan como opciones preferentes en enfermos frágiles, debido a su perfil de seguridad más favorable1,14.
El uso de inhibidores de JAK requiere especial precaución en pacientes de edad avanzada, dada la mayor incidencia de infecciones y eventos cardiovasculares y tromboembólicos descrita en algunos estudios1,15. La evaluación exhaustiva previa al inicio del tratamiento y la monitorización estrecha son fundamentales en estos casos.
Nutrición, ejercicio y abordaje multidisciplinar
La desnutrición y la sarcopenia constituyen componentes centrales de la fragilidad y son altamente prevalentes en pacientes con EII de edad avanzada1,16. La evaluación nutricional sistemática debe formar parte del abordaje integral, incluyendo la valoración de la ingesta, la composición corporal y la detección de déficits específicos de micronutrientes1.
El tratamiento nutricional, junto con programas de ejercicio físico adaptado, han demostrado mejorar la masa muscular y la funcionalidad y, potencialmente, revertir o atenuar el estado de fragilidad3,16. Estas intervenciones deben integrarse en un enfoque multidisciplinar que incluya gastroenterología, geriatría, nutrición, rehabilitación y apoyo psicológico y social cuando sea necesario1 (Figura 1).
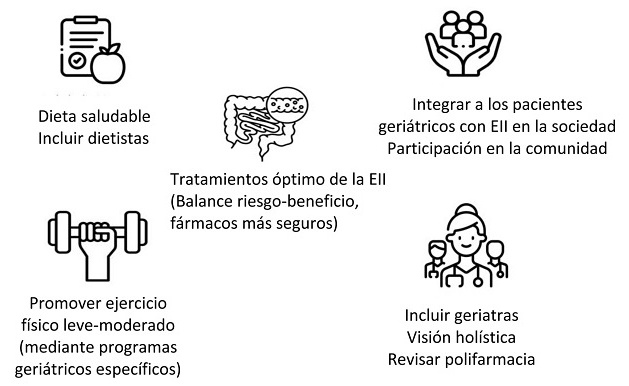
Figura 1. Propuesta de intervenciones para mejorar los aspectos geriátricos del paciente con EII
Extraída de referencia 1
Recomendaciones finales
A la luz de la evidencia disponible, la fragilidad debe considerarse un elemento central en el manejo del paciente con EII de edad avanzada. Se recomienda:
1. Evaluar la fragilidad de forma sistemática en pacientes con EII y también los factores de riesgo1,2.
2. Priorizar el control de la actividad inflamatoria como estrategia para mejorar el estado de fragilidad5,9.
3. Individualizar las decisiones terapéuticas teniendo en cuenta la edad biológica, la funcionalidad y las preferencias del paciente1.
4. Minimizar el uso de corticoides sistémicos y valorar alternativas terapéuticas más seguras1,12.
5. Integrar la valoración nutricional y el ejercicio físico en el abordaje global del paciente frágil con EII1,16.
6. Fomentar un modelo de atención multidisciplinar y centrado en la persona1.
La incorporación sistemática de la fragilidad en la práctica clínica representa una oportunidad para mejorar los resultados en salud y avanzar hacia una atención más personalizada y humanizada en la EII.
Referencias
1. Mañosa M, Calafat M, Francia E, Riba F, Mesonero F, Suárez C, et al. Documento de posicionamiento de GETECCU sobre fragilidad, edad avanzada y enfermedad inflamatoria intestinal. Gastroenterol Hepatol. 2025;48(10):502529.
2. Fried LP, Tangen CM, Walston J, Newman AB, Hirsch C, Gottdiener J, et al. Frailty in older adults: evidence for a phenotype. J Gerontol A Biol Sci Med Sci. 2001;56(3):M146–M156.
3. Rockwood K, Mitnitski A. Frailty in relation to the accumulation of deficits. J Gerontol A Biol Sci Med Sci. 2007;62(7):722–727.
4. Kochar B, Cai W, Cagan A, Ananthakrishnan AN. Frailty is independently associated with mortality in 11 001 patients with inflammatory bowel diseases. Aliment Pharmacol Ther. 2020;52:311-318.
5. Salvatori S, Marafini I, Franchin M, Lavigna D, Brigida M, Venuto C, et al. Reversibility of Frail Phenotype in Patients with Inflammatory Bowel Diseases. J Clin Med.2023;12:2658.
6. Qian AS, Nguyen NH, Elia J, Ohno-Machado L, Sandborn WJ, Singh S. Frailty is independently associated with mortality and readmission in hospitalized patients with inflammatory bowel diseases. Clin Gastroenterol Hepatol. 2021;19(10):2054-2063.e14
7. Asscher VER, Rodríguez Gírondo M, Fens J, Waars SN, Stuyt RJL, Bavne-Pronk AMC, et al. Frailty Screening is Associated with Hospitalization and Decline in Quality of Life and Functional Status in Older Patients with Inflammatory Bowel Disease. J Crohns Colitis.2024;18:516-524.
8. Nørgård BM, Zegers FD, Knudsen T, Kjeldsen J, Lund K, Brodersen JB, et al. Patients with elderly onset inflammatory bowel disease have a decreased chance of initiation of all types of medications and increased risk of surgeries-A nationwide cohort study. Aliment Pharmacol Ther. 2023;58:48-59
9. Kochar BD, Cai W, Ananthakrishnan AN. Inflammatory Bowel Disease Patients Who Respond to Treatment with Anti-tumor Necrosis Factor Agents Demonstrate Improvement in Pre-treatment Frailty. Dig Dis Sci. 2022;67:622-628
10. Rockwood K, Song X, MacKnight C, Bergman H, Hogan DB, McDowell I, et al. A global clinical measure of fitness and frailty in elderly people. CMAJ. 2005;173(5):489-95.
11. Mangoni AA, Jackson SHD. Age-related changes in pharmacokinetics and pharmacodynamics: basic principles and practical applications. Br J Clin Pharmacol. 2004;57(1):6-14.
12. Juneja M, Baidoo L, Schwartz MB, Barrie 3rdA, Regueiro M, Dunn M, et al. Geriatric inflammatory bowel disease: phenotypic presentation, treatment patterns, nutritional status, outcomes, and comorbidity. Dig Dis Sci. 2012;57:2408-15.
13. Beaugerie L, Carrat F, Colombel JF, Bouvier AM, Sokol H, Babouri A, et al. CESAME Study Group. Risk of new or recurrent cancer under immunosuppressive therapy in patients with IBD and previous cancer. Gut. 2014;63:1416-23
14. Loftus EV Jr, Feagan BG, Panaccione R, Colombel JF, Sandborn WJ, Sands BE, et al. Long-term safety of vedolizumab for inflammatory bowel disease. Aliment Pharmacol Ther. 2020;52:1353-1365
15. Fries W, Basile G, Bellone F, Constantino G, Viola A. Efficacy and Safety of Biological Therapies and JAK Inhibitors in Older Patients with Inflammatory Bowel Disease. Cells. 2023;12:1722
16. Cruz-Jentoft AJ, Bahat G, Bauer J, Boirie Y, Bruyère O, Cederholm T, et al. Sarcopenia: revised European consensus on definition and diagnosis. Age Ageing. 2019;48(1):16-31.




