Dra. María Chaparro / Dr. Javier P. Gisbert
La introducción de los fármacos biológicos ha supuesto un cambio radical en el manejo de la Enfermedad Inflamatoria Intestinal (EII), tanto en la enfermedad de Crohn (EC) como en la colitis ulcerosa (CU). Gracias a ellos, hoy es posible alcanzar objetivos terapéuticos ambiciosos como la remisión clínica sostenida, la curación mucosa y la mejora significativa de la calidad de vida de los pacientes. Sin embargo, una vez lograda una remisión estable, surge una pregunta clave en la práctica clínica: ¿es posible suspender el tratamiento biológico de forma segura en algunos pacientes?

Dra. María Chaparro y Dr. Javier P. Gisbert
Fuente: Drs. Chaparro y Gisbert
La retirada de biológicos no es un concepto nuevo y, de hecho, durante años ha estado rodeada de incertidumbre1,2. El temor a la recaída, a la pérdida de respuesta al reintroducir el fármaco o al desarrollo de inmunogenicidad ha llevado tradicionalmente a mantener estos tratamientos de forma indefinida. No obstante, el uso prolongado de biológicos también plantea interrogantes relevantes, tanto desde el punto de vista clínico como sanitario3.
Argumentos a favor de la suspensión
Uno de los principales motivos para plantear la retirada de un biológico es la seguridad a largo plazo4. Aunque los tratamientos actuales tienen un perfil beneficio-riesgo favorable, la exposición prolongada se ha asociado a un mayor riesgo de infecciones, y existe preocupación -aunque baja- sobre el riesgo de determinadas neoplasias en subgrupos de pacientes.
A ello se suma el impacto económico. Los biológicos representan una parte sustancial del gasto sanitario en EII, y estrategias de tratamiento más racionales podrían contribuir a la sostenibilidad del sistema sin comprometer los resultados clínicos5.
Desde la perspectiva del paciente, la suspensión puede traducirse en una menor carga terapéutica, menos visitas hospitalarias y una sensación de “normalización” de la vida cotidiana, aspectos que no son menores en enfermedades crónicas diagnosticadas con frecuencia en edades jóvenes.

Autor/a: pressmaster
Fuente: depositphotos.com
Riesgos y limitaciones de la retirada
El principal argumento en contra es, sin duda, el riesgo de recidiva de la EII. Estudios observacionales y metaanálisis previos han evidenciado tasas de recidiva que oscilan entre el 30 y el 50% tras la suspensión de agentes anti-factor de necrosis tumoral (anti-TNF), especialmente en pacientes con algún factor de riesgo1,2,6,7. En caso de recidiva, la reintroducción del tratamiento induce de nuevo la remisión en más del 80% de los pacientes; sin embargo, una proporción habrá perdido la oportunidad de haberse mantenido en remisión con el tratamiento2.
¿Qué nos dice la evidencia más reciente?
En este contexto, el ensayo clínico EXIT, financiado por el Instituto de Salud Carlos III, liderado por los Dres. Javier P. Gisbert y María Chaparro del Hospital Universitario de La Princesa y CIBEREHD (Madrid), y auspiciado por el Grupo Español de Trabajo en Enfermedad de Crohn y Colitis Ulcerosa (GETECCU), aporta información especialmente relevante8,9. Se trata del primer estudio aleatorizado, doble ciego y controlado con placebo que evalúa la retirada del tratamiento anti-TNF en pacientes con EII (tanto EC como CU), en remisión clínica, endoscópica y, en el caso de la EC, radiológica; todos ellos en tratamiento concomitante con inmunomoduladores.
Los resultados mostraron que, al año de seguimiento, la proporción de pacientes que mantenían la remisión clínica fue similar entre quienes continuaron el anti-TNF y quienes lo suspendieron. No se observaron diferencias significativas en la calidad de vida, en la productividad laboral ni en la tasa global de eventos adversos9 (Figura 1).
No obstante, el estudio también puso de manifiesto matices importantes. Los pacientes que suspendieron el biológico presentaron con mayor frecuencia elevación de la calprotectina fecal y una tendencia a más lesiones endoscópicas al final del seguimiento9.
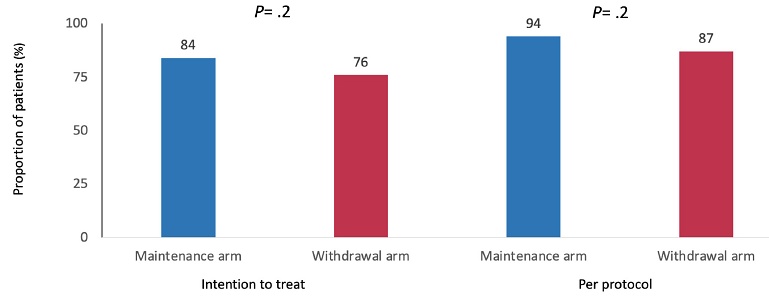
Figura 1. Proporción de pacientes en remisión clínica al final del seguimiento
Extraída de referencia 9
Selección del paciente: la clave del éxito
El mensaje que se desprende de la evidencia actual es claro: la suspensión de biológicos no es una estrategia universal, pero puede ser una opción razonable en pacientes muy seleccionados. En general, los mejores candidatos son aquellos con remisión profunda y sostenida, sin antecedentes de enfermedad agresiva, sin cirugía previa, sin afectación perianal y con biomarcadores inflamatorios persistentemente normales.
La decisión debe ser siempre individualizada y compartida, basada en una evaluación objetiva de la actividad de la enfermedad y acompañada de un plan de seguimiento estrecho que permita detectar precozmente cualquier signo de reactivación.
Un cambio de paradigma, con prudencia
Lejos de plantear una dicotomía entre tratar o no tratar, el debate sobre la retirada de biológicos refleja la madurez alcanzada en el manejo de la EII. El objetivo ya no es sólo controlar los síntomas, sino optimizar los tratamientos a lo largo del tiempo, ajustándolos a la evolución real de la enfermedad y a las prioridades del paciente.
En este escenario, la suspensión de biológicos en pacientes seleccionados emerge como una estrategia posible, pero no exenta de riesgos, que exige rigor, experiencia clínica y un seguimiento basado en marcadores objetivos. La investigación futura, especialmente en el ámbito de los biomarcadores predictivos y la medicina personalizada, será clave para individualizar aún más esta toma de decisiones.
Referencias
1. Gisbert JP., Marín AC., Chaparro M. The Risk of Relapse after Anti-TNF Discontinuation in Inflammatory Bowel Disease: Systematic Review and Meta-Analysis. Am J Gastroenterol 2016;111(5):632–47. Doi: 10.1038/AJG.2016.54.
2. Casanova MJ., Chaparro M., Nantes Ó., Benítez JM., Rojas-Feria M., Castro-Poceiro J., et al. Clinical outcome after anti-tumour necrosis factor therapy discontinuation in 1000 patients with inflammatory bowel disease: the EVODIS long-term study. Aliment Pharmacol Ther 2021;53(12):1277–88. Doi: 10.1111/apt.16361.
3. Noor NM., Sousa P., Bettenworth D., Gomollón F., Lobaton T., Bossuyt P., et al. ECCO Topical Review on Biological Treatment Cycles in Crohn’s Disease. J Crohns Colitis 2023;17(7):1031–45. Doi: 10.1093/ECCO-JCC/JJAD001.
4. Doherty G., Katsanos KH., Burisch J., Allez M., Papamichael K., Stallmach A., et al. European Crohn’s and colitis organisation topical review on treatment withdrawal [’exit strategies’] in inflammatory bowel disease. J Crohns Colitis 2018:17–31. Doi: 10.1093/ecco-jcc/jjx101.
5. Burisch J., Zhao M., Odes S., De Cruz P., Vermeire S., Bernstein CN., et al. The cost of inflammatory bowel disease in high-income settings: a Lancet Gastroenterology & Hepatology Commission. Lancet Gastroenterol Hepatol 2023:458–92. Doi: 10.1016/S2468-1253(23)00003-1.
6. Casanova MJ., Chaparro M., García-Sánchez V., Nantes O., Leo E., Rojas-Feria M., et al. Evolution after Anti-TNF Discontinuation in Patients with Inflammatory Bowel Disease: A Multicenter Long-Term Follow-Up Study. American Journal of Gastroenterology 2017;112(1):120–31. Doi: 10.1038/ajg.2016.569.
7. Gisbert JP., Marín AC., Chaparro M. Systematic review: factors associated with relapse of inflammatory bowel disease after discontinuation of anti-TNF therapy. Aliment Pharmacol Ther 2015;42(4):391–405. Doi: 10.1111/APT.13276.
8. Chaparro M., Donday MG., Barreiro-de Acosta M., Domènech E., Esteve M., García-Sánchez V., et al. Anti-tumour necrosis factor discontinuation in inflammatory bowel disease patients in remission: study protocol of a prospective, multicentre, randomized clinical trial. Therap Adv Gastroenterol 2019;12. Doi: 10.1177/1756284819874202.
9. Gisbert JP., Donday MG., Riestra S., Lucendo AJ., Benítez JM., Navarro-Llavat M., et al. Withdrawal of antitumour necrosis factor in inflammatory bowel disease patients in remission: a randomised placebo-controlled clinical trial of GETECCU. Gut 2025;74(3):387–96. Doi: 10.1136/gutjnl-2024-333385.




