Redacción Farmacosalud.com
Cuando se habla de tratamiento a base de oxígeno en individuos con problemas respiratorios y se quiere utilizar un flujo superior a los 4 litros, hay que recurrir al oxígeno líquido, o incluso plantearse la aplicación de la oxigenoterapia de alto flujo (OAF), “puesto que ya disponemos de equipos pensados para el domicilio que están preparados para administrar esta terapia en el paciente estable”, explicó el Dr. Antonio Antón, jefe clínico de la Unidad de Ventilación del Servicio de Neumología del Hospital de Sant Pau (Barcelona). Antón participó en una webinar formativo titulado ‘Las 6 preguntas prácticas sobre… TERAPIAS RESPIRATORIAS DOMICILIARIAS BÁSICAS para Atención Primaria’, patrocinado por Oximesa Nippon Gases, y cuya presentación y moderación fue a cargo de los Drs. Vicente Plaza, director de la Cátedra INSPIRA-UAB (Barcelona), y Salvador Díaz Lobato, director médico de Oximesa Nippon Gases (Madrid). Antón contestó a 3 de los 6 enunciados-preguntas formulados durante el webinar, mientras que los otros 3 fueron respondidos por la Dra. Olga Mediano, neumóloga del Hospital de Guadalajara y coordinadora del área de Ventilación y Sueño de la Sociedad Española de Neumología y Cirugía Torácica (SEPAR).

Fuente: www.farmacosalud.com
1. Clínica y diagnóstico del paciente con insuficiencia respiratoria
En la anamnesis y examen físico es importante conocer los antecedentes médicos del paciente, especialmente si son no fumadores. El concepto de la disnea o dificultad para respirar es “personal”, dado que cada individuo vive este problema a su manera, con lo que, “por desgracia", a este tipo de contratiempo "no lo podemos ni medir ni pesar”, afirmó el Dr. Antón. En cambio, sí que puede y debe saberse el tiempo de instauración de la disnea, mientras que en el examen físico debe comprobarse si hay cianosis, palidez, y signos de ‘trabajo respiratorio’ y encefalopatía.
“Los gases arteriales, sin duda alguna, son el gold standard del diagnóstico del paciente con insuficiencia respiratoria”, aseveró Antón, quien lamentó a renglón seguido que el análisis de los gases arteriales esté sujeto “a múltiples errores”, lo que puede dar lugar a “muchas implicaciones terapéuticas”.
Según el facultativo, “una estimación bastante aceptable, barata y que se ha hecho casi universal es la oximetría”, que es una estimación de la saturación de la hemoglobina. A su juicio, “todo paciente con insuficiencia respiratoria” -o en otros muchos casos de enfermedades respiratorias- “debería tener un pulsioxímetro en casa”. Con todo, es una metodología que “tiene sus limitaciones” y que está condicionada por posibles “errores”, advirtió. Un aspecto que hay que tener en cuenta cuando se usa la oximetría como valor puntual es que está sujeta a variabilidad. Por otro lado, cabe decir que las nuevas tecnologías, cada vez más extendidas, van a permitir que un gran número de datos relativos a la saturación arterial puedan quedar integrados en dispositivos portátiles, teléfonos móviles o relojes, para ser posteriormente analizados por los equipos clínicos.

Fuente: www.farmacosalud.com
Finalmente, el Dr. Antón destacó la aplicación de la lectura de la TCO2 transcutánea, si bien los dispositivos utilizados para dichas lecturas son “extraordinariamente delicados”, de ahí que se comente que algunas de sus limitaciones remitan a los conceptos de mantenimiento y costes. “La capnografía es una buena medida de lectura de tendencia de pCO2”, declaró el experto del Hospital de Sant Pau.
2. Oxigenoterapia. Tipos, cumplimiento y seguimiento del paciente.
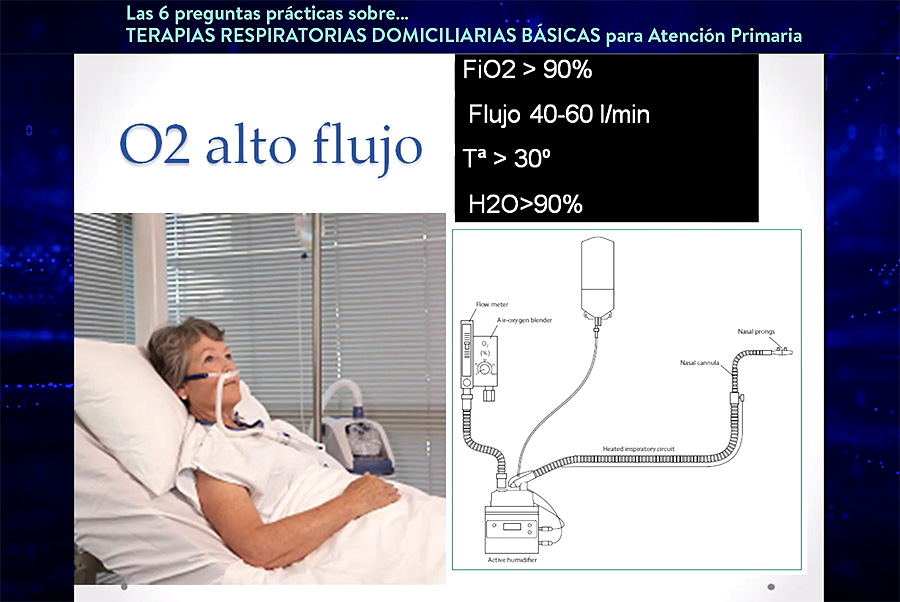
El denominado 'concentrador' es un aparato que suministra oxígeno a una mezcla cercana al 92-95%, siempre con un flujo limitado a unos 4 litros. Si se quiere utilizar un flujo superior a los 4 litros, hay que recurrir al oxígeno líquido, o incluso plantearse la aplicación de la oxigenoterapia de alto flujo (OAF), “puesto que ya disponemos de equipos pensados para el domicilio que están preparados para administrar esta terapia en el paciente estable”, explicó Antón.
Actualmente, existen tres dispositivos para las personas que requieren un suministro de oxígeno durante las 24 horas del día o bien lo necesitan por razones de esfuerzo: el concentrador a pulsos (de pequeñas dimensiones y recargable), las mochilas de oxígeno líquido y el concentrador portátil, que puede transportarse gracias a sus ruedas. “Dentro de no mucho, vamos a disponer ya de equipos que proporcionen oxigenoterapia de alto flujo”, cuyas propiedades de humidificación y adecuación de temperatura lo convierten en “un sistema de administración de oxígeno mucho más fisiológico”, apuntó el Dr. Antón. De acuerdo con el especialista, en algunos estudios piloto se ha demostrado que la oxigenoterapia de alto flujo, además de reducir los episodios de agudización, “podría ser útil en aquellos pacientes que necesitan un flujo muy elevado de oxígeno”, que es algo que “otros sistemas de oxígeno no pueden proporcionar”. Las personas con enfermedades intersticiales, por ejemplo, podrían beneficiarse de esta nueva modalidad de tratamiento.
Fuente: www.farmacosalud.com
3. BiPAP. Tipos, cumplimiento y seguimiento del paciente
Hay dos tipos de soporte ventilatorio: el soporte vital, proporcionado a aquellos pacientes que si no estuvieran conectados a un respirador fallecerían inmediatamente, y el parcial (mayoritario en domicilio), normalmente nocturno, cuyo horario no diurno permite un descanso de la musculatura respiratoria y una resensibilización del centro respiratorio al mejorar el intercambio de gases.
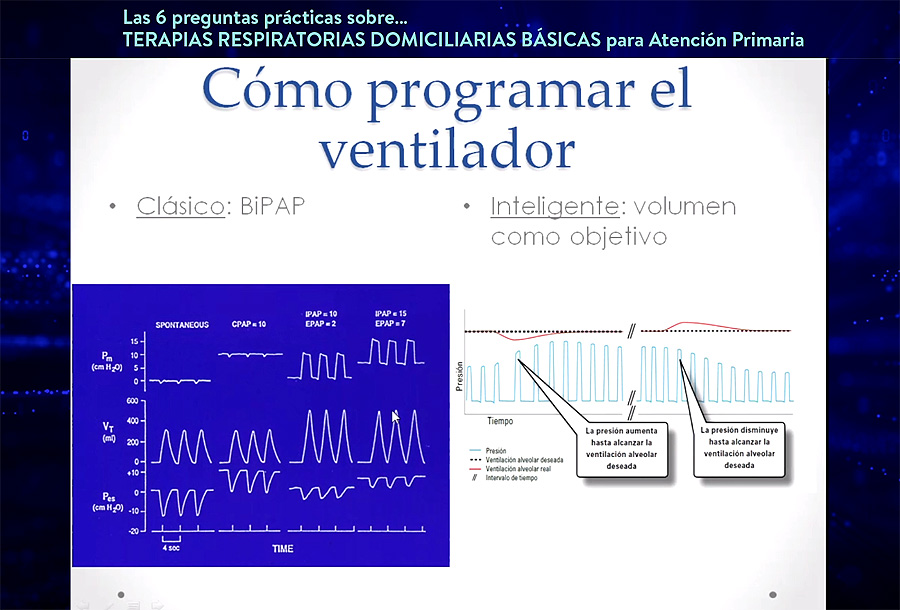
La generación del flujo en los respiradores BiPAP depende de una turbina, que da asistencia ventilatoria durante la inspiración del paciente (modos espontáneos de ventilación). En cuanto a la programación del ventilador, existe una metodología clásica o modo BiPAP, la más prevalente a nivel domiciliario, en la cual se programa una presión inspiratoria y espiratoria y se produce un aumento del volumen circulante, con lo que el enfermo tiene que hacer menos esfuerzo.
“Pero a mí me gusta cada vez más la programación de la ventilación de un modo inteligente. Yo creo que es más lógico pensar qué volumen-minuto necesita un paciente y no qué BiPAP”, argumentó el Dr. Antón. En la ventilación inteligente, se deja preparado un volumen determinado y, acto seguido, “el respirador va jugando con las presiones hasta conseguir alcanzar la ventilación deseada”, detalló. Así las cosas, el ventilador del futuro analizará al paciente (volumen que mueve, la frecuencia…), recibirá una orden sobre qué incremento del volumen quiere darse, y a continuación el propio respirador administrará la respuesta en forma de presiones, tiempo inspiratorio, etc.
Fuente: www.farmacosalud.com
Para conocer más a fondo la intervención del Dr. Antón, acceder al siguiente vídeo:




