La vitamina D se comporta como una hormona con múltiples funciones en el organismo. De todas sus acciones, la mejor estudiada y la más importante se relaciona con la salud ósea. Los depósitos adecuados de la vitamina mantienen el metabolismo calcio-fósforo dentro de la normalidad1.
El déficit de vitamina D, una ‘epidemia’
Existe un déficit de vitamina D muy extendido en la población, como posteriormente veremos, y ya es conocida la acción de esta vitamina a distintos niveles y su implicación con múltiples enfermedades, considerándose como una hormona. Los niveles de normalidad de vitamina D se consideran por encima de 30 ng/ml. Entre 20 y 30 ng/ml, se considera insuficiencia, y por debajo de 20ng/ml, deficiencia. Podemos considerar la necesidad de tratamiento ante niveles de deficiencia, pero siempre valorando la edad, existencia de patologías asociadas, etc.

Dr. Javier Calvo Catalá
Fuente: FHOEMO
En relación con la salud ósea, su mayor importancia se relaciona con la osteoporosis, por la incidencia de esta enfermedad en todo el mundo. Es por ello que debemos preocuparnos por el déficit de la vitamina D cuando nos planteemos estudiar a un paciente por una posible osteoporosis. En la primera visita, es indispensable la valoración de la vitamina D, además de otras analíticas y exploraciones. No obstante, también hay que valorar este déficit cuando sospechemos de una osteomalacia, y en niños ante un posible raquitismo.
Desde hace años existe un consenso universal sobre el hecho de que la medición en sangre de los niveles del metabolito 25-hidroxivitamina D es el marcador del estatus corporal de vitamina D2. En la actualidad, niveles insuficientes o incluso franca deficiencia de vitamina D determinada como 25-hidroxivitamina D constituye una ‘epidemia’ en todo el mundo que afecta a más de la mitad de la población, descrita en niños, jóvenes, adultos, mujeres postmenopáusicas y ancianos.
El déficit de vitamina D es también una auténtica ‘epidemia’ incluso en países soleados como el nuestro. En un estudio realizado en nuestro Servicio, un 20% de pacientes presentaba deficiencia de vitamina D y un 37%, insuficiencia3. Esta disminución es menor en países nórdicos, ya que en éstos existen muchos alimentos de consumo habitual enriquecidos con vitamina D. Considero que estamos ante un problema sanitario y sería aconsejable que las distintas Comunidades o el Ministerio de Sanidad realizaran indicaciones en este sentido.
Parece razonable realizar mediciones de vitamina D en pacientes con alto riesgo de déficit o en los que la disminución de esta sustancia pueda afectar negativamente: enfermos con osteoporosis, personas hospitalizadas, ancianos institucionalizados, personas con inmovilización prolongada, pacientes con cáncer, enfermos con malabsorción intestinal, afectados de enfermedad intestinal inflamatoria crónica (enfermedad de Crohn y colitis ulcerosa), embarazadas, pacientes sin exposición solar (lupus eritematoso) y pacientes sometidos a cirugía bariátrica.
Vitamina D y crecimiento
Un estudio determina que se necesitan más investigaciones para comprender completamente cómo se entrelazan la vitamina D y el crecimiento de las personas. Específicamente, se requieren muchos más estudios homogéneos4. El crecimiento humano depende de factores genéticos, nutricionales y hormonales, siendo la hormona de crecimiento la principal hormona involucrada. La vitamina D se relaciona con el crecimiento óseo mediante la regulación del metabolismo calcio–fósforo. No obstante, hasta la fecha, no existen evidencias científicas que confirmen la relación entre la vitamina D y el crecimiento, si bien existen estudios bioquímicos y clínicos que confirman esta relación.
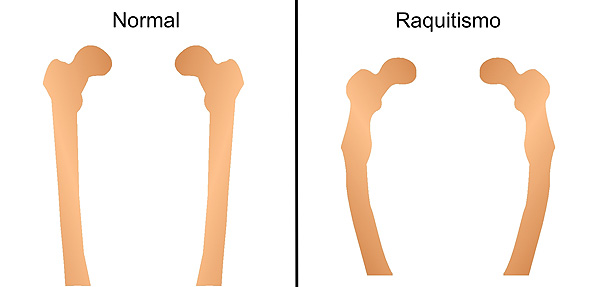
Deformidad en los fémures ocasionada por déficit de vitamina D. El arqueamiento del hueso provoca disminución de la estatura
Autor/a de la imagen: Posible2006
Fuente: Wikipedia
La deficiencia importante de vitamina D es causa del raquitismo, enfermedad que, además de alteraciones óseas, ocasiona alteraciones del crecimiento, en parte por las alteraciones óseas.
La hormona de crecimiento y la vitamina D son indispensables para el crecimiento óseo, pero hasta la fecha no se sabe cómo interactúan, existiendo estudios en pacientes tratados con hormona de crecimiento en los que aumenta la absorción intestinal de calcio y la eliminación intestinal, con disminución de excreción de fósforo, acciones estas semejantes a las que produce la vitamina D. También se ha apreciado una variabilidad de la hormona de crecimiento dependiendo de la estación anual, como es conocido que ocurre con la vitamina D. En verano (exposición solar) aumentan los niveles de vitamina D y en ese período también aumenta la talla. También hay estudios que confirman la relación entre el metabolismo de la vitamina D y de la hormona de crecimiento.
Diferentes estudios clínicos demuestran una relación entre el déficit de vitamina D y el crecimiento, por lo que sería aconsejable valorar los niveles de vitamina D en niños tratados con hormona de crecimiento, tanto al inicio como durante la evolución del mismo. De todo ello se desprende que se necesitan más trabajos con poblaciones más numerosas para comprender cómo se relaciona el déficit de vitamina D con el crecimiento.
Sería recomendable fomentar el consumo de huevo entre la población
Más del 90% de la vitamina D de nuestro organismo proviene de la transformación del 7-dehidrocolesterol en previtamina D3 y posteriormente en vitamina D3 por la acción de la radiación ultravioleta B del sol sobre la piel. El resto se obtiene por absorción intestinal, bien a partir de la dieta (aunque los alimentos que contienen vitamina D no aportan cantidades suficientes) o bien por la toma de suplementos5. Aunque existen diferentes alimentos fortificados con esta vitamina, son pocos los productos que son una fuente natural, entre los que se encuentran los pescados grasos y los huevos.
Sin embargo, de acuerdo con diferentes estudios realizados en la población española, existe un bajo consumo de huevos. De esta manera, sería recomendable fomentar su consumo, ya que este alimento, además de tener numerosos nutrientes, contiene una cantidad elevada de vitamina D, lo que contribuye a evitar la aparición de deficiencias y las consecuencias negativas para la salud que ello implica6.

(Foto modificada) Fuente del original: Fir0002 / Wikipedia
El consumo de huevos es bajo en la población española, ya que siempre se ha relacionado con un aumento de colesterol, e incluso en algunas personas ha quedado la leyenda urbana de una toxicidad hepática inexistente. Respecto a los lípidos, se ha demostrado que el colesterol de los huevos produce partículas de HDL y LDL de gran tamaño, disminuyendo el LDL de partículas pequeñas y existiendo menos efecto aterogénico. Se ha demostrado una relación positiva entre la ingesta de huevos y el aumento de vitamina D.
Una dieta rica en huevos tiene efectos positivos respecto a la normalización de la vitamina D, unido al aumento de consumo de pescado, sobre todo pescados azules: atún, caballa, salmón... También se logran esos efectos positivos con el aceite de hígado de bacalao, la carne, lácteos (leche, queso, mantequilla), champiñones y setas, y entre las frutas, el aguacate. Entre las verduras, son ricas en vitamina D el brécol, col verde y sobre todo las espinacas.
A pesar de los beneficios adquiridos con la dieta y el sol, se deberían realizar campañas de enriquecimiento de vitamina D con ciertos alimentos, sobre todo lácteos y zumos de naranja, como ocurre en otros países como Finlandia, Canadá o Estados Unidos, pues ya hemos indicado anteriormente que estamos ante un problema de salud.
La dieta no es suficiente para mantener buenos niveles de calcio y vitamina D
En cuanto a los suplementos de vitamina D, cabe decir que, junto con los suplementos de calcio, es uno de los tratamientos más utilizados en el ámbito de los trastornos del metabolismo óseo -por su frecuencia destaca el caso de la osteoporosis-. Bien por una eficacia ampliamente demostrada o por indicación en la ficha técnica, para el clínico es fácil justificar el uso de estos suplementos en determinadas circunstancias7.
Los pacientes con osteoporosis que reciben tratamiento deben normalizar los valores de calcio y vitamina D, como así consta en la ficha técnica de los tratamientos antirresortivos.
El aporte con la dieta no es suficiente para mantener buenos niveles de calcio y vitamina D, por lo que se hace necesario administrar suplementos farmacológicos. En el Consenso de Osteoporosis de la Sociedad Española de Reumatología, se recomienda administrar 1000 mg de calcio y 800-1000 U. (Unidades) de vitamina D diarios8.
En pacientes con osteoporosis, no hay evidencias de que la toma aislada de calcio y vitamina D disminuyan las fracturas, aunque puedan incrementar la masa ósea. Sí que disponemos de evidencias de que estos suplementos disminuyen las fracturas en ancianos institucionalizados, y que la vitamina D disminuye el riesgo de caídas, que es un factor de riesgo importante en la aparición de fracturas.

Autor/a: Paweł Czerwiński
Fuente: unsplash.com (free photo)
¿En qué otras enfermedades se precisa la administración de vitamina D? Evidentemente, ante casos de raquitismo en la infancia, pero también en pacientes con malabsorción, dado que la vitamina D necesita grasa para su correcta absorción y estos pacientes no absorben correctamente la grasa; hablamos de enfermedad intestinal inflamatoria crónica (Crohn y colitis ulcerosa) y celiaquía, personas con cirugía bariátrica, pacientes que no tienen exposición solar (ancianos en residencias), y en casos de hiperparatiroidismo y enfermedad hepática y renal crónicas.
Desde el punto de vista reumatológico, es importante considerar a los pacientes con lupus eritematoso sistémico (y también en lupus cutáneo), puesto que, al no poder exponerse al sol, su producción de vitamina D está disminuida.
Respecto a la población sana, existe una elevada incidencia de déficit de vitamina D, pero si no existe osteoporosis establecida, no hay evidencias que justifiquen una intervención a gran escala para prevenir caídas y fracturas.
El problema de la hipercalcemia
Es bien conocido que los medicamentos que contienen vitamina D pueden producir hipercalcemia. A pesar de ello siguen notificándose al Sistema Español de Farmacovigilancia casos graves debidos a la sobredosificación de medicamentos que contienen una forma de vitamina D como único principio activo9. Se notifican al Sistema Español de Farmacovigilancia casos graves de hipercalcemia por la toma de suplementos de vitamina D, si bien se relacionan con una sobredosificación de los fármacos utilizados en niños y en adultos. La causa puede ser un error en la prescripción, en la dispensación en farmacia o en la administración del medicamento. El que existan distintas presentaciones de un mismo fármaco con administración diaria, mensual o única, puede inducir a error en la toma del fármaco.
Para evitar estos problemas, debemos seguir las recomendaciones de la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS):
• A los médicos prescriptores: seleccionar en cada caso la prescripción idónea y anotar con claridad en la receta las dosis y la frecuencia de administración. Explicar claramente a los pacientes o a los padres (en caso de menores de edad) tanto las pautas de administración como los síntomas en casos de sobredosis de vitamina D
• A los farmacéuticos: comprobar la prescripción y posología y revisar con los pacientes o padres la pauta para su mejor comprensión
¿Cuándo está contraindicado el uso de vitamina D? En aquellos casos de hipersensibilidad o alergia al fármaco, hipercalcemia o hipercalciuria e hipervitaminosis D.

Autor/a: Free-Photos
Fuente: Pixabay (free photo)
En paralelo, hay que ser prudentes en casos de litiasis renal, estudiando posibles relaciones con una alteración del metabolismo cálcico, y valorando beneficio / riesgo en la insuficiencia cardíaca, sobre todo si se trata con digoxina, ya que una posible hipercalcemia se relacionaría con arritmias.
Es muy frecuente el uso de diuréticos tiazídicos en el tratamiento de la hipertensión arterial. En estos casos, puede incrementarse el riesgo de hipercalcemia, ya que disminuyen la calciuria, por lo que realizaremos más controles de niveles de calcio y vitamina D.
Para prevenir la osteoporosis es preciso asegurar una buena ingesta de calcio y vitamina D, modificar el estilo de vida y aumentar el ejercicio físico10. Generalmente, la dieta no es suficiente para normalizar los niveles de calcio y vitamina D, como así se evidencia en múltiples trabajos.
Las primeras medidas para prevenir la osteoporosis son las medidas descritas, actuando sobre los factores de riesgo de osteoporosis que son modificables. No obstante, los suplementos de calcio y vitamina D han demostrado aumentar la masa ósea, por lo que si realizamos controles de los pacientes y no precisan tratamiento antirresortivo u osteoformador, pero existe una disminución de masa ósea, sería aconsejable iniciar estos suplementos y con las dosis recomendadas por las sociedades científicas, que ya han sido descritos.
Estrategias ‘educativas’ para mejorar la relación entre vitamina D y salud
Un estudio realizado en el Reino Unido sugiere que la suplementación y la fortificación de vitamina D, junto con las estrategias ‘educativas’, pueden ser un método efectivo para mejorar la salud en el ámbito de la vitamina D11.
Estudios realizados en distintos países avalan que existe poco conocimiento sobre la vitamina D. Fundamentalmente, se relacionan los niveles de vitamina D con la exposición solar, por lo que en países mediterráneos se piensa que no existe un problema de déficit de vitamina D. Tampoco es conocida la alimentación más rica en vitamina D. Existe mucho desconocimiento sobre las acciones de la vitamina D fuera del ámbito del metabolismo óseo.

Un megáfono
Autor/a de la imagen: George Hodan
Fuente: www.publicdomainpictures.net
¿Qué medidas serían efectivas para mejorar el conocimiento sobre esta sustancia entre la población? En primer lugar, es importante la difusión que realicen las sociedades científicas de las distintas especialidades relacionadas: reumatología, endocrinología, medicina de familia, medicina interna, etc…, así como sociedades como la Fundación Hispana de Osteoporosis y Enfermedades Metabólicas Óseas (FHOEMO), cuyo objetivo es la difusión de estas patologías entre la población.
La determinación de vitamina D por los médicos de familia o especialistas ha conseguido en los últimos años sensibilizar a la población ante los bajos niveles de dicha sustancia en la población general. Pero esto puede tener un efecto nocivo, que sería el sobretratamiento en pacientes que no necesiten suplementos de vitamina D.
Por otro lado, si la industria suplementara más alimentos (leche, zumos…) con vitamina D, sus campañas publicitarias serían muy efectivas.
Pero el punto fundamental pienso que depende de las autoridades sanitarias nacionales y de las comunidades autónomas, pues deberían potenciar / obligar a suplementar alimentos con vitamina D, hacer campañas para consumir estos alimentos y difundir las distintas acciones pleiotrópicas de esta vitamina que podemos considerar como una hormona.
Conclusiones
• El déficit de vitamina D es muy frecuente en la población general
• Sabemos que este déficit comporta múltiples acciones, además de su importante relación con el metabolismo óseo y osteoporosis. Destacaríamos su relación con infecciones (tuberculosis), enfermedades autoinmunes e inflamatorias (colagenosis, artritis reumatoide), diabetes, enfermedad inflamatoria intestinal, psoriasis, lupus, cáncer, riesgo cardiovascular / hipertensión.
• Todo esto constituye una alerta clínica sobre la importancia de adquirir y mantener niveles suficientes de vitamina D para la prevención del desarrollo de distintas enfermedades. Hay dudas sobre los niveles óptimos, pero siempre se aconseja superar los 30 ng/mL
• Se trata de un problema de salud pública y deberían ser las autoridades sanitarias las que tomaran protagonismo y potenciaran la suplementación de alimentos, como así se realiza en otros países, para evitar el déficit como el que tenemos en España.
Referencias
1. Valero Zanuy M, Hawkins Carranza F. Metabolismo, fuentes endógenas y exógenas de vitamina D. REEMO. 2007;16(4):63-70
2. Navarro Valverde C, Quesada Gómez J.M. Deficiencia de vitamina D en España. ¿Realidad o mito?. Rev Osteoporos Metab Miner. 2014;6(Suppl 1):5-10
3. Pastor Cubillo MD, Campos Fernandez C, Rueda Cid A, González-Cruz MI, Beltrán catalán E, Calvo Catalá J. Prevalencia de hipovitaminosis D en pacientes que presentan fractura osteoporótica procedentes de nuestra consulta de metabolismo óseo. XVII Congreso Nacional SEIOMM. Cuenca 2012.
4. Esposito S, Leonardi A, Lanciotti L, Cofini M, Muzi G, Penta L. Vitamin D and growth hormone in children: a review of the current scientific knowledge. J Transl Med. 2019;17(87). https://translational-medicine.biomedcentral.com/articles/10.1186/s12967-019-1840-4
5. Gómez de Tejada Romero MJ, Sosa Henríquez M, Del Pino Montes J, Jódar Gimeno E, Quesada Gómez JM, Cancelo Hidalgo MJ, et al. Documento de posición sobre las necesidades y niveles óptimos de vitamina D. Rev Osteoporos Metab Miner. 2011;3(1):53-64
6. Rodríguez-Rodríguez E, Aparicio Vizuete A, Sánchez-Rodríguez P, Lorenzo Mora AM, López-Sobaler AM, Ortega RM. Deficiencia en vitamina D de la población española. Importancia del huevo en la mejora nutricional. Nutric Hospital. 2019; 36(3):3-7
7. Loza Santamaría E. Suplementos de calcio y vitamina D ¿para todos?: Contras. Reumatol Clin. 2011;7(2):40–45
8. Naranjo Hernández A, Diaz del Campo Fontecha P, Aguado Acín MP, Arboleya Rodríguez L, Casado Burgos E, Castañeda S, et al. Recomendaciones de la Sociedad Española de Reumatología sobre osteoporosis. Reumatol Clin 2019;15(4):188-210
9. AEMPS. Vitamina d: casos graves de hipercalcemia por sobredosificación en pacientes adultos y en pediatría. 2019 [Internet] https://www.aemps.gob.es/informa/notasinformativas/medicamentosusohumano-3/seguridad-1/vitamina-d-casos-graves-de-hipercalcemia-por-sobredosificacion-en-pacientes-adultos-y-en-pediatria/?lang=ca
10. Rodríguez JA. Prevención de osteoporosis. Revist Med Clín Las Condes. 2010;21(5):765-770
11. O'Connor C, Glatt D, White L, Revuelta Iniesta R. Knowledge, Attitudes and Perceptions towards Vitamin D in a UK Adult Population: A Cross-Sectional Study. Int J Environ Res Public Health. 2018;15(11). pii: E2387.




