Redacción Farmacosalud.com
Uno de los riesgos que conlleva el COVID-19 es la persistencia de secuelas una vez superada la fase aguda de la infección. Una de ellas es la inflamación que puede permanecer en el tejido que rodea los alvéolos del pulmón y que dificulta la captación de oxígeno. Un estudio liderado por el Servicio de Neumología del Hospital Universitario Vall d'Hebron y el grupo de Neumología del Vall d'Hebron Instituto de Investigación (VHIR) [Barcelona] ha permitido confirmar histológicamente, mediante unas biopsias, las personas que han sufrido COVID-19 y que presentan este daño en los pulmones y diferenciarlas de las que tienen pulmones sanos. Los resultados permiten administrar la terapia con corticoesteroides sólo en los casos en que se necesita y evitar así efectos secundarios derivados.
El trabajo, publicado en la revista ‘CHEST’, se ha llevado a cabo en colaboración con los Servicios de Anatomía Patológica y Radiodiagnóstico del mismo hospital y el CIBER de Enfermedades Respiratorias (CIBERES).

Equipo de Neumología que ha participado en el nuevo estudio
Fuente: Hospital Universitario Vall d'Hebron
Corticoesteroides: riesgo elevado de efectos secundarios
La neumonía organizada es un tipo de enfermedad pulmonar intersticial difusa que se caracteriza por una inflamación muy importante que puede ser derivada de la infección por SARS-CoV-2 (patógeno causante del COVID-19) y que afecta al tejido que se encuentra alrededor de los alvéolos, lo que impide que se expandan correctamente durante la inhalación y, por lo tanto, se dificulta la función pulmonar y la captación de oxígeno. El tratamiento recomendado es la administración de corticoesteroides, que pueden evitar que se desarrolle fibrosis pulmonar. Es importante, sin embargo, identificar qué pacientes necesitan realmente la terapia, ya que requiere altas dosis de fármaco durante meses y conlleva un riesgo elevado de efectos secundarios.
En el trabajo de los investigadores de Vall d’Hebron se presentan los resultados del análisis de un grupo de pacientes, por lo menos 3 meses después de su hospitalización por COVID-19. Se hizo una TAC torácica, así como pruebas funcionales para evaluar la función pulmonar a 757 pacientes. En caso de que los resultados mostraran que podría haber afectación intersticial en los pulmones, se les practicaban unas biopsias mediante broncoscopia para llegar, con un tubo a través de la tráquea, al interior de los pulmones. Las biopsias se realizaron en 50 pacientes y las muestras obtenidas permitieron identificar diferentes niveles de daño intersticial en los órganos pulmonares.
La criosonda, a -89º C
Gracias a las biopsias se observó que 30 personas (un 60% del total) tenían un daño grave en el pulmón y, por tanto, necesitaban tratamiento con corticoesteroides, pero había 17 sujetos (un 34%) que no lo necesitaban. "Gracias a haber hecho las biopsias mediante broncoscopia evitamos la administración de corticoesteroides a 17 personas que, inicialmente, según el resultado en la TAC y las pruebas funcionales respiratorias, estaba recomendada. Es importante la confirmación del daño pulmonar para saber si el tratamiento está recomendado y evitar, así, efectos secundarios innecesarios", afirma el Dr. Mario Culebras, médico especialista del Servicio de Neumología del Hospital Universitario Vall d'Hebron e investigador del grupo de Neumología del VHIR. En los 3 casos restantes, aunque las biopsias indicaban daño intersticial, se decidió no administrar la terapia por una mejora en la clínica de los pacientes. En todos los casos se ha hecho seguimiento de los enfermos para comprobar su buena evolución.
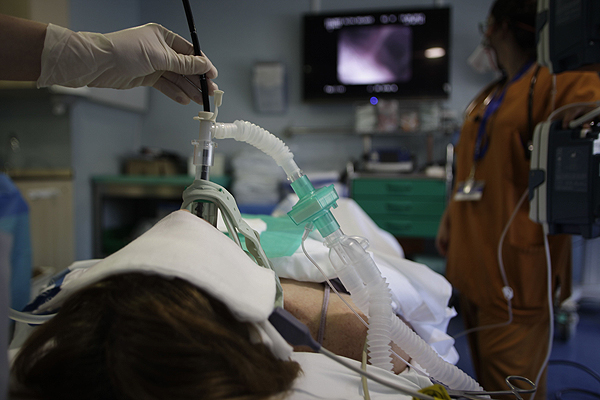
Broncoscopia
Fuente: Hospital Universitario Vall d'Hebron
Las biopsias se tomaron, como se hace habitualmente, mediante una criosonda, la cual tiene una punta metálica que se congela rápidamente a -89º C, lo que permite obtener un pequeño fragmento del pulmón que se analiza en el laboratorio. El Gabinete de Broncoscopias del Hospital Universitario Vall d'Hebron, que utiliza esta técnica desde hace más de una década, cuenta con el mayor número de procedimientos realizados en Catalunya. Este método, que debe ser realizado por profesionales especializados, permite obtener muestras de gran calidad y, por tanto, hacer diagnósticos mucho más fiables, sin incrementar el riesgo de complicaciones.
Durante todo el procedimiento, realizado siempre con material desechable (incluyendo broncoscopio y criosonda), participan diferentes profesionales, como neumólogos, anestesiólogos y enfermeras. Nuria Neira y Laura Estepa, enfermeras del Gabinete de Broncoscopias del Servicio de Neumología de Vall d’Hebron, explican que "los pacientes con COVID-19 son especialmente frágiles y necesitan mucho apoyo, ya que algunos han pasado mucho tiempo en la UCI (Unidad de Cuidados Intensivos). Son conscientes de que la realización de pruebas como estas, a pesar de ser técnicas que pueden ser molestas para ellos, son claves para conocer qué les pasa y recibir un tratamiento adecuado que mejore su situación clínica".
Esta ha sido la primera vez que se han analizado muestras de biopsias en pacientes vivos después de sufrir el COVID-19 y, por consiguiente, ha permitido evaluar las secuelas que han quedado en el tejido pulmonar. Hasta ahora, esto sólo se había hecho en autopsias de pacientes, la mayoría de los cuales habían muerto durante la fase aguda de la enfermedad. "Conocer esta afectación en los pulmones después de neumonía grave por SARS-CoV-2 es importante para iniciar una terapia específica y disminuir las secuelas", concluye el Dr. Culebras.
Apuesta por la dosis vacunal de refuerzo en mayores de edad
Vacunación frente al COVID-19
Autor/a de la imagen: Oriol Martí - Hospital Clínic
Fuente: Hospital Clínic de Barcelona (IMAGEN DE ARCHIVO)
El Centro Europeo de Prevención y Control de Enfermedades (ECDC, por sus siglas en inglés) advierte que la carga potencial del COVID-19 en la Unión Europea (UE) por culpa de la variante Delta del patógeno será muy alta en diciembre y enero, a menos que se apliquen medidas de salud pública en combinación con esfuerzos continuos para aumentar la administración de la vacuna antiCOVID en toda la población.
Según un comunicado de la ECDC, ‘los países también deben considerar una dosis de refuerzo para todos los adultos mayores de 18 años, con prioridad para las personas mayores de 40 años’. La medida buscaría aumentar la protección contra la infección debido a la disminución de la inmunidad, y reducir así potencialmente la transmisión del coronavirus entre la población y prevenir hospitalizaciones y muertes. ‘La dosis de refuerzo se recomienda seis meses después de completar el programa primario como muy pronto’, se señala en la nota de prensa.
Una combinación antibiótica, eficaz frente a una bacteria resistente a todos los tratamientos
Por otro lado, médicos e investigadores de los servicios de Enfermedades Infecciosas y de Farmacia del Hospital del Mar, del Instituto Hospital del Mar de Investigaciones Médicas (IMIM-Hospital del Mar) [Barcelona] y del Hospital Universitario Sos Espases (Mallorca), han validado que la combinación del antibiótico ceftazidima/avibactam, aprobado en los Estados Unidos el año 2015, con otros antibióticos es una estrategia efectiva, al menos in vitro, para hacer frente a infecciones causadas por variantes de la bacteria Pseudomonas aeruginosa que se muestran resistentes a todos los tratamientos. Incluso a ceftazidima/avibactam en solitario. El trabajo lo publica la revista ‘Microbiology Spectrum’ y es uno de los primeros que valida este abordaje para abordar el tratamiento de esta bacteria en aquellas variantes resistentes a los antibióticos1.

Las investigadoras (de izq. a dcha) Sandra Domene y Milagro Montero
Fuente: Hospital del Mar
La bacteria Pseudomonas aeruginosa está presente en todo el mundo, en diferentes variantes. Su capacidad para escapar de los tratamientos antibióticos existentes la convierte en una de las principales preocupaciones en este campo. De hecho, entre el 10 y el 40% de las infecciones que provoca esta bacteria en España son responsabilidad de variantes que no responden a los medicamentos disponibles. Es un organismo oportunista, que afecta sobre todo a personas inmunodeprimidas, y puede provocar problemas que van de leves a muy grave, como la neumonía, afectaciones cardiovasculares y sepsis.
El trabajo, realizado en muestras in vitro de siete variantes de la bacteria, consistió en comprobar la efectividad del ceftazidima/avibactam solo y en combinación con otros antibióticos. “El objetivo es, con las herramientas de que disponemos en estos momentos, optimizar los tratamientos”, explica la Dra. Milagro Montero, autora principal del trabajo y médica adjunta del Servicio de Enfermedades Infecciosas del Hospital del Mar. “En este caso, se trata de bacterias resistentes a todos los tratamientos, y analizamos como utilizando un antibiótico ante el cual muestran resistencia, en combinación con otro, la eliminamos”, añade.
Según los resultados, “en más del 80% de las variantes resistentes a ceftazidima/avibactam, estas combinaciones funcionan y, en una de ellas, la combinación elimina a todas las variantes resistentes al antibiótico de referencia”, destaca la Dra. Montero. Así, la combinación de ceftazidima/avibactam con amikacina o aztreonam logró una eficacia del 85,7%, que llegó al 100% en el caso de la combinación con colistina. Por contra, el ensayo con meropenem quedó con una eficacia por debajo del 30%.
Referencias
1. Montero MM, Domene Ochoa S, López-Causapé C, Lque S, Sorlí L, Campillo N, et al. Time-Kill Evaluation of Antibiotic Combinations Containing Ceftazidime-Avibactam against Extensively Drug-Resistant Pseudomonas aeruginosa and Their Potential Role against Ceftazidime-Avibactam-Resistant Isolates. Microbiol Spectr. 2021;9:e00585-21.




