Redacción Farmacosalud.com
La borreliosis de Lyme -o Enfermedad de Lyme- es una patología multisistémica causada por diferentes genoespecies de Borrelia burgdorferi s.l. que se adquiere mediante la picadura de una garrapata infectada (Ixodes ricinus). Aunque I. ricinus puede estar activa durante todo el año, en España la mayoría de los casos se manifiestan en primavera-verano y principios de otoño. En este contexto, la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) ha publicado un decálogo de recomendaciones sobre diagnóstico y tratamiento del Lyme, muy útil para despejar dudas sobre técnicas diagnósticas no validadas y tratamientos prolongados innecesarios:
1. La borreliosis de Lyme es una enfermedad multisistémica causada por diferentes genoespecies de Borrelia burgdorferi s.l. que se adquiere mediante la picadura de una garrapata infectada (en nuestro medio la garrapata Ixodes ricinus).
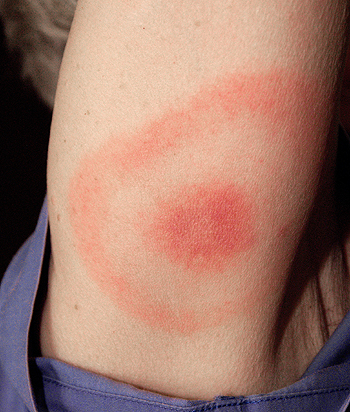
Eritema migrans, una de las primeras manifestaciones de la enfermedad de Lyme
Autor/a de la imagen: James Gathany Content Providers(s): CDC/ James Gathany - This media comes from the Centers for Disease Control and Prevention's Public Health Image Library (PHIL), with identification number #9875. Note: Not all PHIL images are public domain; be sure to check copyright status and credit authors and content providers
Fuente: Wikipedia
2. Aunque I. ricinus está ampliamente distribuida por la Península Ibérica y puede estar activa durante todo el año, en España, la mayoría de los casos se producen en la zona norte/noreste con picos de máxima incidencia en primavera-verano y principios de otoño.
3. El mejor marcador clínico de la infección por B. burgdorferi, correspondiente a una fase precoz localizada de la infección, es el desarrollo del denominado eritema migratorio (EM). Se trata de una lesión cutánea que aparece en el punto de la picadura, y que se caracteriza por el desarrollo de una pápula eritematosa que se expande por los bordes y se aclara por el centro adoptando en muchos casos aspecto de diana. Aparece a los pocos días de la picadura y raramente más tarde de 3 semanas. Para diferenciarlo de las reacciones cutáneas provocadas por la picadura de artrópodos, se considera que el EM debe tener un tamaño mayor o igual a 5 cm. La lesión es indolora y puede adoptar diferentes tonalidades. Pueden observarse lesiones satélites por diseminación cutánea de la espiroqueta y en cerca de la mitad de los casos, el EM se acompaña de manifestaciones clínicas tipo febrícula, astenia o artralgias. El eritema desaparece espontáneamente en semanas o meses, aunque el paciente no reciba antimicrobianos.
4. En algunos pacientes es posible que tras la picadura de una garrapata infectada no se desarrolle un EM, o que éste pase desapercibido, se trate incorrectamente, o se confunda con otra lesión. En estas situaciones algunos pacientes desarrollan las manifestaciones clínicas propias de la diseminación precoz de la bacteria. A este respecto, en España, es frecuente la afectación del sistema nervioso con el desarrollo de meningorradiculitis linfocitaria acompañada o no de parálisis del nervio facial de forma única o bilateral (Síndrome de Bannwarth) y afectaciones radiculares de miembros que suelen acompañarse de contracturas musculares dolorosas. Pueden desarrollarse otras manifestaciones neurológicas. En niños lo más frecuente es la parálisis facial.
La afectación cardiaca en la fase de diseminación precoz es relativamente frecuente, observándose casos de bloqueo A-V que generalmente cursan de manera asintomática. La afectación de las articulaciones, en forma de artritis de grandes articulaciones, se observa con menos frecuencia que en otras zonas de Europa. En España, al igual que en otras zonas europeas, son poco frecuentes las manifestaciones tardías de la enfermedad tipo encefalomielitis, síndromes esclerosis múltiple-like, demencia, artritis crónica recidivante o acrodermatitis crónica atrófica. También son raras otras manifestaciones cutáneas como la linfadenosis benigna cutis.
5. El diagnóstico de la borreliosis de Lyme se basa en el antecedente epidemiológico de exposición a garrapatas en una zona endémica, acompañado del desarrollo de las manifestaciones clínicas típicas de la enfermedad y la constatación de infección por B. burgdorferi mediante pruebas microbiológicas validadas (IFI, ELISA, CLIA, Western-blott, PCR o cultivo) en las fases diseminadas de la enfermedad. La detección de anticuerpos por IFI, ELISA o CLIA debería confirmarse con el hallazgo de bandas específicas mediante un Western-blott. En la fase precoz localizada de la infección (EM) la detección de anticuerpos suele resultar negativa, aunque la PCR y cultivo de muestras cutáneas (biopsia) tiene alta rentabilidad en los Centros de Referencia.

Ixodes ricinus
Autor/a de la imagen: WWalas
Fuente: Wikipedia
6. En pacientes con ausencia de manifestaciones clínicas típicas de la enfermedad (o de su antecedente) como los afectos de astenia, artralgias, insomnio u otras, no está indicado realizar pruebas microbiológicas. La posibilidad de un falso positivo por reacciones cruzadas o fenómenos inmunológicos (sobre todo cuando se usan anticuerpos de tipo IgM) es elevada. Por otro lado, en zonas en las que la seroprevalencia de anticuerpos en la población es elevada (norte de España) la positividad de un resultado serológico se debe valorar con cautela, excluyendo otras posibilidades diagnósticas antes de hacer un diagnóstico definitivo.
7. Han aparecido en el mercado pruebas microbiológicas basadas en la liberación de interferón gamma, que no deben utilizarse como criterio microbiológico de infección por B. burgdorferi hasta que no haya más evidencias científicas y se conozca su verdadera sensibilidad y especificidad. Tampoco deben utilizarse los niveles de linfocitos CD57 como marcador de infección activa por B. burgdorferi. En la borreliosis de Lyme, la fase bacteriémica, que se produce durante la fase de diseminación precoz, es muy corta, por lo que la posibilidad de visualizar B. burgdorferi mediante microscopía de campo oscuro en sangre es remota en fases avanzadas de la enfermedad. En caso de visualizar espiroquetas en sangre se debe valorar otro diagnóstico.
8. Los pacientes con diagnóstico definitivo de borreliosis de Lyme deben recibir antibióticos según las pautas establecidas. No hay evidencias que demuestren que utilizar antibióticos de forma prolongada (durante semanas o meses) o combinaciones de antibióticos, sean más eficaces y si más peligrosas. Cuando el diagnóstico de la borreliosis de Lyme cumple los criterios clínico-epidemiológicos y microbiológicos, la respuesta a los antibióticos es la regla.
9. Un pequeño porcentaje de pacientes que han sufrido una borreliosis de Lyme confirmada puede sufrir un síndrome post-infeccioso, caracterizado fundamentalmente por astenia duradera a pesar de haber recibido un tratamiento adecuado. Ningún ensayo clínico avala retratar a estos pacientes.
10. La borreliosis de Lyme se puede prevenir mediante el uso de medidas de protección personal que evitan ser picado por garrapatas. En el caso de ser picado por garrapatas, éstas deben retirarse lo antes posible y cuidadosamente, mediante pinzas, evitando su manipulación. En Europa ningún ensayo clínico ha mostrado la utilidad de la profilaxis antibiótica y se desaconseja esta práctica. La garrapata retirada debería guardarse para su estudio en el caso de que se desarrollen manifestaciones clínicas. Existe la posibilidad de coinfecciones por otros microorganismos transmitidos por la garrapata I. ricinus en nuestro medio.




