Artículo del Dr. Fernando Álvarez Guisasola (semFYC)
La diabetes mellitus tipo 2 (DM 2) es una enfermedad crónica con un gran impacto en la morbilidad y mortalidad y en el consumo de recursos sanitarios. Su manejo es complejo y requiere un enfoque individualizado, que incluye la promoción de estilos de vida saludables, la educación sanitaria y el control de la cifras de glucemia y de los factores de riesgo cardiovascular. Uno de los objetivos principales de su tratamiento es la prevención de complicaciones micro y macrovasculares, ya que la morbi-mortalidad de la diabetes está relacionada fundamentalmente con la enfermedad cardiovascular. Hace 15 años, el estudio ‘UK Prospective Diabetes Study (UKPDS)’ mostró que un control más estricto de la HbA1c, en torno al 7%, disminuía el riesgo de complicaciones microvasculares. Con posterioridad y en seguimientos a más largo plazo también se ha demostrado la disminución de las complicaciones macrovasculares si la intervención se realiza de manera precoz.

Doctor Fernando Álvarez Guisasola
Fuente: Planner Media
Por estos motivos y en base a los estudios de intervención publicados en los últimos años, el enfoque del tratamiento de la diabetes tipo 2 se ha ido modificando.
El tratamiento individualizado es el paradigma actual en el abordaje terapéutico de la diabetes tipo 2. De manera que, en la toma de decisiones, los clínicos han de atender a las características particulares de la enfermedad, la comorbilidad asociada, las preferencias del paciente y los recursos disponibles.
En este sentido, las últimas recomendaciones recogen una adaptación a esta premisa de individualización y tratamientos centrados en el paciente, tal y como se recoge por ejemplo en las últimas recomendaciones de la red GDPS (Grupo de Estudio de la Diabetes en Atención Primaria de Salud) que paso a sintetizar.
En primer lugar, se recogen cuáles serían las consideraciones a la hora de establecer cuáles son los objetivos terapéuticos (red GDPS):
1. Los objetivos terapéuticos y las distintas intervenciones deben basarse en el juicio clínico. Serán definidos y planificados de forma personalizada.
2. Los objetivos terapéuticos deben orientarse hacia un abordaje global e integral para reducir el riesgo cardiovascular, las complicaciones agudas y crónicas y para mejorar la calidad de vida. En este sentido, es de capital importancia el control de las cifras de presión arterial (< 140/90 mmHg) y lípidos (LDL < 100 mg/dl).
3. El objetivo de control glucémico será establecido de forma individualizada atendiendo a la edad del paciente (la edad cronológica del paciente será modulada por la edad biológica), los años de evolución de la enfermedad, la presencia de complicaciones micro o macrovasculares y la comorbilidad asociada, así como a las capacidades y recursos disponibles para conseguir dicho objetivo.
4. En los pacientes más jóvenes sin complicaciones se debería intentar conseguir un objetivo de HbA1c lo más próximo posible a la normalidad y sin riesgo alto de hipoglucemias, al menos durante los 10 primeros años de evolución.
5. En el paciente frágil o con escasa expectativa de vida primarán los objetivos e intervenciones orientadas a evitar los síntomas de la enfermedad y a mejorar o mantener la calidad de vida.
6. La educación diabetológica del paciente y sus familiares o cuidadores constituye el pilar básico de todas las intervenciones, que han de ser estructuradas y planificadas, incluyendo las recomendaciones sobre alimentación, actividad física/ejercicio físico y tratamiento farmacológico.
7. El seguimiento clínico periódico es fundamental para evitar la inercia clínica y alcanzar los objetivos. Todo cambio terapéutico ha de evaluarse en tres meses.
8. Los objetivos terapéuticos y las distintas intervenciones tienen que ser pactados con el paciente para lograr la máxima adherencia y evitar el incumplimiento terapéutico.
En base a estas premisas, se establecen una serie de objetivos de control glucémico que aparecen recogidos en la tabla 1.
Tabla 1. Objetivos de control glucémico en base a las características de los pacientes
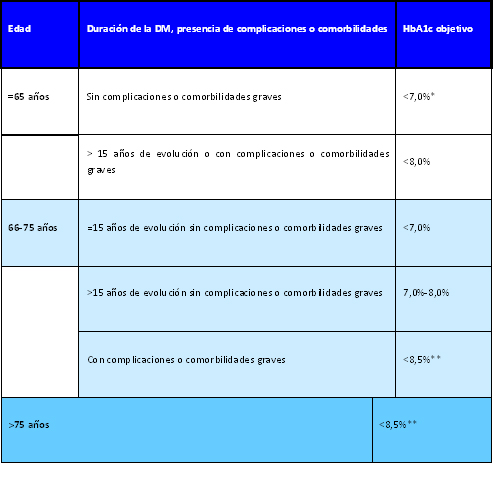
Basado en: Ismail-Beiji F et al. Ann Intern Med 2011; 154: 554-9
* Puede plantearse un objetivo de HbA1c≤ 6,5% en los pacientes más jóvenes y de corta evolución de la diabetes en tratamiento no farmacológico o con monoterapia.
**No se debe renunciar al control de los síntomas de hiperglucemia, independientemente del objetivo de HbA1c.
Diabetes Práctica 2014;5:18-20. Disponible en www.redgdps.org
Fuente: Dr. Álvarez Guisasola / Planner Media
Tras establecer cuál debe de ser nuestro objetivo terapéutico, la individualización del tratamiento es crucial tal y como se recoge en la figura 1, que reúne las diferentes estrategias terapéuticas basadas tanto en el grado de control glucémico como en la presencia de determinadas comorbilidades clave, como son: insuficiencia renal, obesidad o fragilidad en pacientes de edad avanzada.
Figura 1 Algoritmo de tratamiento de la red GDPS
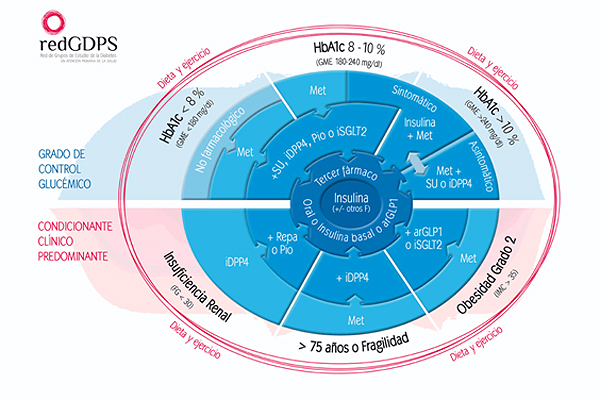
Diabetes Práctica 2014;5:18-20. Disponible en www.redgdps.org
Fuente: Dr. Álvarez Guisasola / Planner Media
Bibliografía:
1.- Diabetes Práctica 2014;5:18-20. Disponible en www.redgdps.org
2.- Ismail-Beiji F et al. Ann Intern Med 2011; 154: 554-9
3.- Standards of Medical Care in Diabetes—2015: Summary of Revisions. Diabetes Care 2015;38:S4; doi:10.2337/dc15-S003




