Dra. Angélica Consuegra Vanegas
Con frecuencia se usan en el ámbito sanitario los términos traqueotomía y traqueostomía (TQT), pudiendo generar dudas entre los propios profesionales sobre qué definición corresponde a cada término o cuál de ellos debe considerarse más correcto en casos concretos1. La traqueotomía identifica estrictamente el procedimiento quirúrgico de realización de una apertura en la cara anterior de la tráquea. La TQT identifica la realización de un orificio que comunica la tráquea con el exterior e implica una modificación del tracto aéreo superior al proporcionar una entrada adicional de la vía respiratoria. Ambos términos pueden utilizarse como sinónimos cuando una traqueotomía culmina con una TQT1.
La TQT se puede realizar de manera urgente cuando no es posible llevar a cabo una intubación por una obstrucción de la vía aérea (por ejemplo: hematomas, tumores, traumatismo facial, cuerpos extraños…) o de manera electiva por una enfermedad o condición de salud crónica. Esta, a su vez, puede ser una medida temporal o permanente.

Dra. Angélica Consuegra Vanegas
Fuente: Dra. Consuegra Vanegas
Las principales indicaciones de una TQT son:
-La insuficiencia respiratoria con necesidad de ventilación mecánica (VM) prolongada
-La obstrucción de la vía aérea
-El mal manejo de las secreciones orofaríngeas y del tracto respiratorio
La traqueostomía quirúrgica (TQ) consiste en la disección de los tejidos pretraqueales e inserción de una cánula de TQT bajo visión directa de la tráquea. Puede realizarse en una sala de cirugías o a la cabecera del enfermo. Por otro lado, la traqueostomía percutánea (TP) consiste en la introducción de una cánula traqueal mediante disección roma de los tejidos pretraqueales, utilizando una guía por técnica de Seldinger2.
La TQ es llevada a cabo casi siempre por Otorrinolaringología (ORL) en aquellos pacientes con indicación de TQT permanente para facilitar los cambios de cánula en domicilio, por ejemplo, en pacientes con lesión medular alta o enfermedades neurológicas progresivas o en caso de neoplasias laringofaríngeas.
La TP es una técnica más sencilla y es llevada a cabo por otras especialidades como Medicina Intensiva o Anestesia y Reanimación, sin necesidad de trasladar al paciente a quirófano, ya que se suele realizar a la cabecera del enfermo.
En las últimas décadas, en las Unidades de Cuidados Intensivos (UCIs) se ha observado un aumento de la incidencia de TQTs en pacientes con VM prolongada3. El paciente con TQT representa alrededor del 10% de todos los pacientes que reciben VM. La prevalencia se ha incrementado por la disponibilidad para realizarla a la cabecera del enfermo (percutánea vs quirúrgica), dado que la vía percutánea precisa menos sedación, es más rápida y simplifica el proceso de destete, reduce la estancia en UCI y disminuye los costes4.
En Europa se ha incrementado la participación de los neumólogos en los cuidados de pacientes con alta dependencia respiratoria, principalmente en el manejo del soporte respiratorio no invasivo o invasivo a través de TQT. Este manejo se realiza en unidades específicas, permitiendo la salida precoz de los pacientes tanto de las UCIs como de las Unidades de Reanimación.
Esto ha potenciado el desarrollo de las Unidades de Cuidados Respiratorios Intermedios (UCRIs) a cargo de los servicios de Neumología. Estas unidades se definen como áreas especializadas de monitorización y tratamiento de las personas con insuficiencia respiratoria aguda o crónica agudizada, ocasionada principalmente por una enfermedad respiratoria, y que necesitan de soporte respiratorio no invasivo. Asimismo, la UCRI permite la monitorización continuada de pacientes posquirúrgicos torácicos o con VM a través de TQT y el tratamiento de los pacientes críticos con dificultad para la retirada de la ventilación mecánica invasiva (VMI)5.
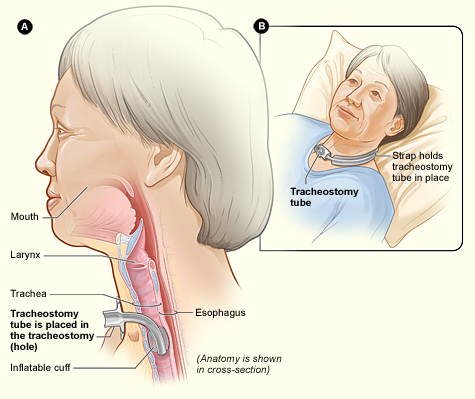
La figura A muestra una vista lateral del cuello y la colocación correcta de un tubo de traqueostomía en la tráquea. La figura B muestra una visión externa de una paciente que presenta una traqueostomía
Autor/a de la imagen: National Heart Lung and Blood Institute (NIH) - National Heart Lung and Blood Institute (NIH)
Fuente: Viquipèdia (Wikipedia)
Las UCRIs han demostrado ser eficaces en términos clínicos y económicos4-6. Con frecuencia el neumólogo se involucra en el manejo de pacientes con TQT7 porque el alto nivel de experiencia en ventilación no invasiva (VNI), destete para VMI, proceso de decanulación, cuidados y manejo de las complicaciones de la vía aérea y la planificación del alta hospitalaria para pacientes dependientes de ventilación, ha demostrado que el papel de los neumólogos es clave y que estos pacientes pueden ser manejados adecuadamente fuera de las UCIs.
En las UCRIs el abordaje de las personas con TQT y ventilación se lleva a cabo con un enfoque multidisciplinar que incluye, además de la Neumología, a otras especialidades como Endocrinología y Nutrición, Rehabilitación y Fisioterapia, Otorrinolaringología, Foniatría y Logopedia, con el objetivo de centrarse en 4 pilares fundamentales para el manejo de estos pacientes durante el ingreso hospitalario o en el domicilio. Esos pilares básicos son:
-La permeabilidad de la vía aérea y fonación
-La fuerza tusígena y manejo de secreciones
-La deglución
-La fuerza muscular
Además, dependiendo de las comorbilidades o patología de base, precisarán seguimiento conjunto por especialidades como Neurología y Cardiología, y apoyo con Atención Primaria y Trabajo Social.
También, la TQT es un procedimiento cada vez más frecuente en Pediatría que permite la supervivencia de pacientes complejos y dependientes de tecnología. Estos pacientes necesitan atención multidisciplinar y un equipo coordinador de los cuidados durante el ingreso y del proceso de alta a casa, implicando a los padres pronto en estas actividades8. Dentro de las diferencias con respecto a los adultos, podemos destacar:
-La TQ programada es la habitual
-No existe evidencia para establecer un momento óptimo para llevarla a cabo
-La indicación y momento debe ser individualizado según edad, patología de base, evolución clínica y expectativas de destete
-En los niños se utilizan cánulas de PVC o silicona, con o sin balón, no fenestradas y sin camisa interna para evitar el aumento de resistencia al flujo de aire y evitar la formación de granulomas traqueales en relación con la fenestra
-El cambio a VNI requiere un periodo de adaptación variable en domicilio. Previo a la retirada de la TQT, se recomienda polisomnografía para evaluar la eficacia de la VNI8-9
Cierre de traqueostomía, vista frontal
Autor/a de la imagen: Lina Maria Rojas Cardona
Fuente: Wikipedia
Por otro lado, cabe decir que el manejo clínico de los pacientes con TQT en hospitalización domiciliaria no difiere mucho de lo reportado en la literatura intrahospitalaria10. Cuando el enfermo ya no tiene que permanecer con la TQT, se deja que la apertura cierre por sí sola o se cierra con intervención quirúrgica. En algunos casos la TQT es permanente11. Los cuidados de Enfermería del individuo traqueostomizado están dirigidos a mantener la permeabilidad de la vía aérea y evitar las infecciones11.
En el ámbito hospitalario, independientemente de si la TQT es temporal o permanente, se realizarán de manera general los siguientes cuidados postoperatorios:
• Día 1: balón inflado, reposo y sonda nasogástrica (SNG) las primeras 24 horas
• Día 1-5: monitorización continua, mantener la zona seca y limpia, evitar la tracción del tubo. Asegurar la permeabilidad de la vía aérea con una humidificación adecuada y correcta aspiración de secreciones para evitar la formación de tapones
Se puede probar a desinflar el balón si:
-No hay sangrado
-No hay nauseas o vómitos
-No hay datos de infección respiratoria ni alteraciones de la deglución
• Día 6: ensayos de ventilación con balón desinflado
• Día 7-10: realizar primer cambio de cánula por ORL
Autor/a de la imagen: DLG Images
Fuente: Flickr / Creative Commons
• Día 10 en adelante: retirada de puntos y decidir tipo de cánula y ajuste de los parámetros ventilatorios. Se debe tener en cuenta el manejo de las posibles complicaciones durante los cambios de cánula, por ejemplo:
Sangrado periestoma:
-Utilizar un apósito hemostático o una gasa rodeando la cánula y sujetarla con la cinta haciendo presión y no retirar durante 24 horas
Imposibilidad para introducir la cánula:
-Introducir una cánula de menor tamaño
-Si es ventilador dependiente colocar un TOT nro 4,5 por el estoma y conectar a VM
-Introducir la cánula guiada por broncofibroscopia
Según la situación del paciente se planteará completar el proceso de destete y decanulación durante el ingreso hospitalario. En caso contrario, para la transición de los cuidados del paciente al domicilio es fundamental la instrucción a los cuidadores principales en los siguientes aspectos:
-Cuidados y limpieza de la TQT y camisas internas
-Si precisa VMI con balón inflado usar presiones < 25 cm H2O para evitar lesiones de la vía aérea
-Cómo realizar el cambio de cánula
-Cómo y cuándo aspirar las secreciones
-Cómo utilizar al ambú
-Cómo realizar el soporte con el asistente de la tos a través de la TQT
-Cómo usar el nebulizador y administrar los fármacos inhalados
-Cómo identificar y actuar en situación de emergencia
Los pacientes traqueostomizados presentan alteraciones en su grado de comodidad y nivel de autoestima que afectan a su calidad de vida12. La función fonatoria fisiológica está alterada por la ocupación y tipo de cánula, mientras que el uso del balón limita la comunicación, lo que se convierte en una de las principales preocupaciones de estos pacientes.

Autor/a: Clker-Free-Vector-Images
Fuente: Pixabay (free photo)
El primer paso para restaurar la fonación es probar con una cánula de menor tamaño o fenestrada, desinflar el balón y ocluir el estoma. Otra herramienta cada vez más utilizada es la válvula fonatoria, que consiste en un dispositivo que se acopla a la cánula con balón desinflado o sin balón; tiene una válvula unidireccional que permite que el usuario realice la inspiración a través de la TQT, y, al realizar la espiración, la válvula se cierra y redirecciona todo el flujo espiratorio hacia la laringe, lo que facilita la fonación.
La otra función que se altera es la deglutoria, ya que la cánula de TQT y el balón inflado interfieren con la elevación laringotraqueal. Además, en ocasiones se pueden asociar neuroapraxias o lesiones en los nervios que inervan músculos esenciales para la deglución; es por esto por lo que la rehabilitación deglutoria con logopedia es clave.
La invención de materiales sintéticos ha mejorado los tubos para TQT y ha reducido la tasa de complicaciones del procedimiento de TQT13. Pero los avances registrados no se limitan únicamente a los materiales usados, dado que, en los últimos tiempos, la pandemia por COVID-19 ha comportado la necesidad de buscar nuevos procedimientos para pacientes respiratorios, como la traqueotomía híbrida. Esta es una técnica mixta entre la percutánea y la abierta que permite una localización anatómica de la tráquea en cuellos desfavorables, como en pacientes obesos en los que probablemente se precise de cánulas de mayor longitud al realizar una disección abierta hasta exponer los anillos traqueales14. Incluso se habla del uso de la Inteligencia Artificial (IA) para la identificación temprana de pacientes en riesgo de TQT15.
Si hay que destacar otro avance en el manejo y cuidados de personas con TQT haría hincapié en el desarrollo de las UCRIs, porque estas unidades se han especializado cada vez más en el manejo de estos pacientes, además de integrar tecnología no sólo en la monitorización, sino también a la hora de contar con dispositivos que faciliten los cuidados diarios proporcionados a estas personas. El desarrollo de equipos de ventilación portátiles con mayor ajuste de parámetros facilita que los sujetos más dependientes de la ventilación, pero con cierta movilidad, puedan salir de sus domicilios con un equipo de soporte vital con batería durante un par de horas.
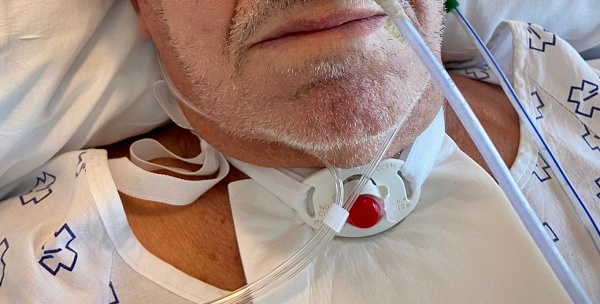
Un paciente con traqueostomía y cánula con tapón
Difusión: Dra. Consuegra
Asimismo, la VNI ha permitido que algunos pacientes puedan mantenerse con la TQT ocluida la mayor parte del tiempo (con tapón o válvula fonatoria) y mantener lo más indemne posible la función fonatoria y deglutoria, mejorando así su calidad de vida. Además, hoy en día la tecnología permite poder realizar telemonitorización en los domicilios, evitando desplazamientos innecesarios. Desde luego, con la aparición de la IA se espera que, en poco tiempo, esta tecnología avanzada se integre en la práctica clínica diaria y, con ello, logre optimizar el manejo y cuidados de estos pacientes.
Bibliografía
1. Sánchez-Gómez S, Molina-Fernández E, Acosta Mosquera ME, Palacios-García JM, López-Álvarez F, De Juana Morrondo MS, et al. Traqueotomía versus traqueostomía, la necesidad de una aclaración lexicográfica. Acta Otorrinolaringol Esp (Engl Ed). 2024;75(2):73-82.
2. Raimondi N, Vial MR, Calleja J, Quintero A, Cortés Alban A, Celis E, et al. Guías basadas en la evidencia para el uso de traqueostomía en el paciente crítico. Med Intens. 2017;41(2):94-115.
3. Cheung N, Napolitano NM. Tracheostomy: Epidemiology, Indications, Timing, Technique and Outcomes. Respiratory Care. 2014; 59(6): 895-919.
4. Marchese S, Corrado A, Scala R, Corrao S, Ambrosino N, On behalf of the Intensive Care Study Group, Italian Association of Hospital Pulmonologists (AIPO). Tracheostomy in patients with Long Term Mechanical Ventilation: A survey. Respiratory Medicine. 2010; 104(5): 749-753.
5. Torres A, Ferrer M, Blanquer JB, Calle M, Casolivé V, et al. Unidades de Cuidados Respiratorios Intermedios. Definición y características. Arch Bronconeumol. 2005;41(9): 505-512.
6. Heili-Frades S, Carballosa de Miguel M, Naya Prieto A, Galdeano Lozano M, Mate García X, MAHILLO Fernández I, et al. Análisis de costes y mortalidad de una unidad de cuidados intermedios respiratorios. ¿Es realmente eficiente y segura? Arch Bronconeumol 2019;55(12):634-641
7. Che-Morales JL, Díaz-Landero P, Cortés-Tellés A. Manejo integral del paciente con traqueostomía. Neumol. cir. torax [revista en Internet]. 2014;73(4):254-262. Disponible en: http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S0028-37462014000400006&lng=es.
8. García Teresa MA. Barbero Peco C, Leoz Gordillo I, Garcia Salido A, Gaboli M. Traqueostomía y sus cuidados en pacientes pediátricos. Protoc diagn ter pediatr. 2021;1:245-68.
9. Süslü N, Ermutlu G, Akyol U. Pediatric tracheotomy: comparison of indications and complications between children and adults. Turk J Pediatr. 2012;54(5):497-501.
10. Freire-Figueroa F, Poblete-Figueroa C, Villarroel-Sgorbini C, Marín-Navarro V, González-Cuesta F, Muñoz-Sotelo C, et al . Descripción y manejo del paciente traqueostomizado en Hospitalización Domiciliaria: experiencia en el Complejo Asistencial Doctor Sótero del Río. Hosp. domic. [Internet]. 2022;6(2):67-78. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S2530-51152022000200002&lng=es. Epub 11-Jul-2022. https://dx.doi.org/10.22585/hospdomic.v6i2.154.
11. Olivé Pujols M, Canut Fuste E. La necesidad de comunicación del paciente traqueostomizado en las unidades de cuidados intensivos. NPunto. 2022;5(57):4-26.
12. Escaño Cardona V, Rebola González P. Plan de cuidados individualizado en paciente traqueostomizado con nutrición enteral tras laringuectomía supraglótica. Enferm Docen. 2012;98:10-15.
13. Mijares B A, Suárez C, Pérez C, Castro D, Arocha R, Pérez M. El arte de manejo de traqueostomía uso de traqueostomo casero como alternativa a la crisis. Rev. venez. oncol. [Internet]. 2011;23(4):254-257. Disponible en: http://ve.scielo.org/scielo.php?script=sci_arttext&pid=S0798-05822011000400006&lng=es.
14. Del Castillo Pardo de Vera JL, Cebrián Carretero JL, Gutiérrez Melón C, Civantos Martín B. Traqueotomía híbrida. Una alternativa válida para pacientes críticos obesos COVID-19. Rev Esp Anestesiol Reanim. 2020;67(8):483-484.
15. Parreco J, Hidalgo A, J Parks J, Kozol R, Rattan R. Using artificial intelligence to predict prolonged mechanical ventilation and tracheostomy placement. J Surg Res. 2018:228:179-187.




