Redacción Farmacosalud.com
“Todo paciente (asmático) debe tener su plan de acción y su plan educativo, pero la realidad nos dice que esto no pasa”, lamentó el Dr. Antonio Hidalgo, especialista en Medicina Familiar y Comunitaria en el Centro de Salud de Lucena (Lucena, en Córdoba). Hidalgo participó en un webinar formativo titulado ‘Las 6 preguntas prácticas sobre… Asma II para Atención Primaria’. La sesión, patrocinada por Chiesi y moderada por el Dr. Vicente Plaza, director de la Cátedra INSPIRA-UAB (Barcelona), estuvo dedicada al abordaje de la patología asmática en Atención Primaria (AP), temática que ya contó anteriormente con una primera edición, también en formato webinar. La segunda edición contó, asimismo, con la presencia del Dr. Juan Antonio Trigueros, especialista en Medicina Familiar y Comunitaria en el Centro de Salud Menasalbas (Menasalbas, en Toledo).

Fuente: www.farmacosalud.com
-Estrategia MART. ¿A quién, cuándo y cómo?
MART procede de un acrónimo inglés que, traducido, alude a un tratamiento de mantenimiento y tratamiento de rescate que se realiza con un único dispositivo o inhalador y que lleva la composición de glucocorticoide inhalado -ya sea beclometasona o budesónida- junto con un beta-2 de acción prolongada, pero que tiene un inicio rápido como es el formoterol. “Con esta estrategia conseguimos una sinergia de la acción broncodilatadora junto a la acción antiinflamatoria”, algo que es relevante porque, “cuando sólo rescatamos con broncodilatador, estamos en cierto modo enmascarando la acción antiinflamatoria”, explicó el Dr. Antonio Hidalgo.
La pauta MART debe estar dirigida a pacientes adolescentes o adultos que por su grado de control o nivel de gravedad requieran como tratamiento de mantenimiento la combinación de un LABA con un glucocorticoide inhalado (GCI). Cuando el médico elige la combinación formoterol + beclometasona o budesónida, “esta misma opción de mantenimiento es la que podemos utilizar como rescate siempre y cuando la utilicemos en un único inhalador”, especificó Hidalgo. Esta estrategia ha demostrado reducir las exacerbaciones, mejorar el control del asma y precisar menores cantidades de glucocorticoides en general.
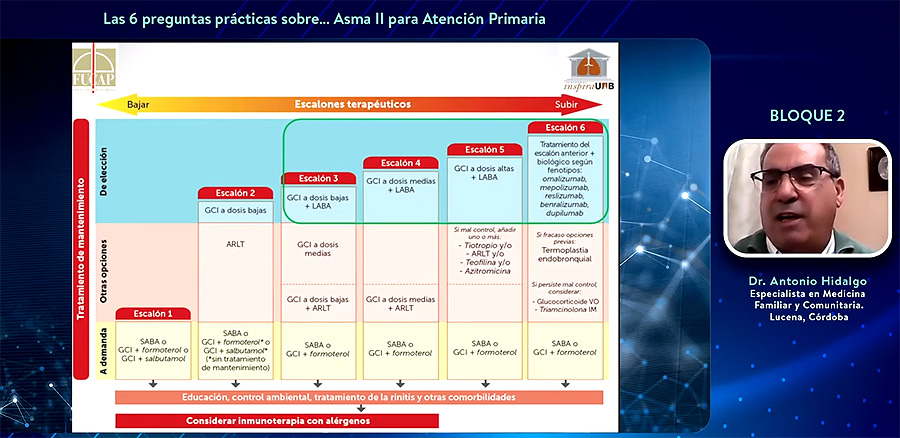
Propuesta escalonada de tratamiento de la guía GEMA. Cuando no se puede lograr el control con un GCI solo y se necesita asociarle un LABA, se puede aplicar la estrategia MART. Por lo tanto, esta pauta estaría indicada a partir del escalón 3 del asma
Difusión: www.farmacosalud.com
Cuando se compara la terapia MART con un tratamiento de mantenimiento en el que el rescate se hace con un broncodilatador de acción corta, se observa que MART presenta un menor riesgo de agudizaciones, consumiéndose, además, menos corticoides sistémicos. Asimismo, hay menos hospitalizaciones y se produce una mejoría tanto del FEV1 (volumen espiratorio forzado en el primer segundo) como de los despertares por asma, así como del control del asma y también de la calidad de vida. Y todo esto sin que haya diferencias en cuanto a efectos adversos entre grupos estudiados. Con la misma seguridad, también se prolonga el tiempo hasta la aparición de una nueva exacerbación de tipo grave.
La estrategia MART debería dirigirse a asmáticos no controlados en los que se aplique “un mínimo de educación” sanitaria, sobre todo en aquellos que presentan una baja adhesión terapéutica y hacen un uso irregular del tratamiento, remarcó. “¿Con ello qué conseguimos? De cara al médico, conseguimos eliminar el miedo que tenemos de que estos pacientes se rescaten mucho con un solo broncodilatador y sin que hagan uso de un glucocorticoide”, sostuvo el Dr. Hidalgo. Así, al incluir en el mantenimiento-rescate un glucocorticoide, “probablemente disminuyamos” la falta de tratamiento con antiinflamatorios en una enfermedad que es crónica e inflamatoria, apuntó el experto.
-¿Cómo mejorar la adhesión terapéutica del paciente?
Las tasas de adhesión al tratamiento del paciente asmático no superan el 50% de los casos. Este tipo de incumplimiento propicia un fracaso terapéutico que implica tener una dolencia no resuelta, lo que puede significar tener que repetir pruebas diagnósticas y ensayar nuevos tratamientos, y en algunos casos pedir bajas laborales. “Es importantísimo medir la adhesión. A todo paciente asmático se le debe proporcionar un programa de educación (sanitaria)”, aseveró Hidalgo. Este programa debe determinar la adherencia al tratamiento con el fin de plantear posibles mejoras, ya que “de esta elección depende muy mucho el grado de control de la enfermedad”, advirtió el galeno. Se han descrito tres tipos de patrones de incumplidores: errático (el paciente olvida tomar la medicación, algo bastante frecuente), deliberado (no toma la medicación porque no quiere), e involuntario (no la toma por desconocimiento, tanto de la enfermedad como de su tratamiento).
Para medir el cumplimiento terapéutico en AP, “lo más simple siempre es preguntar directamente al paciente”, pero la pregunta de si se toma o no la medicación “suele estar asociada a una sobreestimación de la adhesión, por lo que debemos de recurrir a herramientas que sean algo más fiables que la simple pregunta”, declaró Hidalgo.
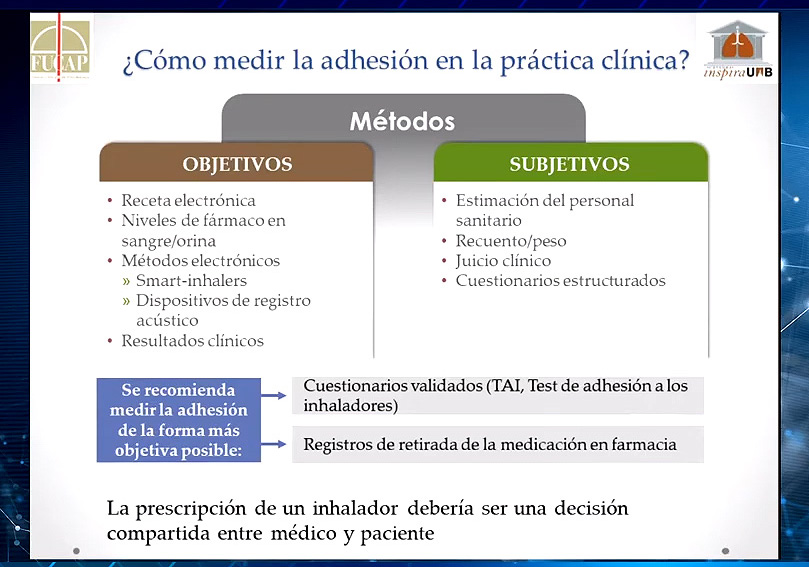
Es muy recomendable medir siempre la adherencia de la forma más objetiva posible: en Atención Primaria, la herramienta más accesible y más fiable es el test TAI, junto con la comprobación de la retirada en farmacia de la medicación cargada en la receta electrónica. Con todo ello, “podemos aproximarnos mucho a la verdadera adhesión de nuestro paciente”, desveló el Dr. Hidalgo
Difusión: www.farmacosalud.com
El Test de Adhesión a Inhaladores, aparte de ayudar a identificar al asmático que presenta escaso cumplimiento de su tratamiento, mide el nivel de la adherencia (baja, media o alta) y caracteriza el tipo de incumplimiento (errático, deliberado o involuntario).
“Desde nuestra consulta -prosiguió-, sería de obligado cumplimiento administrar programas de educación, aunque sean mínimos, a todos nuestros pacientes asmáticos, en donde se contemple de alguna forma medir la adhesión a su tratamiento”.

Hay que usar el menor número posible de inhaladores, a ser posible uno solo
Difusión: www.farmacosalud.com
Ante casos de incumplimiento deliberado, se aconseja citar al paciente a una consulta presencial “y tener una conversación relajada” que se prolongue más allá de los convencionales 5 minutos de consulta, para intentar llegar a un pacto con él, “que es si no la única, sí la forma más rentable de conseguir ganar adhesión en este tipo de pacientes”, destacó Hidalgo. Con respecto al incumplidor involuntario, debería plantearse una revisión pormenorizada de su terapia teniendo en cuenta que, “con un poco de fuerza” en cuanto a las prácticas de educación sanitaria y adiestramiento, “podemos conseguir también aumentar su adhesión”, argumentó el facultativo.
-Intervención mínima educativa en asma. ¿Cuál, cuándo y cómo hacerla?
“Hemos dicho que todo paciente debe tener su plan de acción y su plan educativo, pero la realidad nos dice que esto no pasa”, lamentó el especialista en Medicina Familiar y Comunitaria en el Centro de Salud de Lucena. Aunque en multitud de estudios se observa que los programas de educación sanitaria consiguen disminuir las exacerbaciones y los costes económicos, al tiempo que logran aumentar la calidad de vida del paciente, “luego la realidad no constata los resultados de estos estudios”, aseguró el Dr. Hidalgo. Los médicos achacan esta problemática a varios motivos, siendo el principal de ellos la falta de tiempo en consulta, aparte de que también influye la falta de interés e incluso la falta de formación, admitió Hidalgo. A lo que añadió: “Para aquellos que nos escudamos en el poco tiempo del que disponemos, hay planes de acción estructurados con unos objetivos mínimos que sí podemos llevar a cabo y con muy buenos resultados”.

El MiniPlan de Acción debe pactarse con el paciente
Difusión: www.farmacosalud.com

Difusión: www.farmacosalud.com
En el anverso del MiniPlan de Acción se deben dejar claros los siguientes puntos:

Entre los signos de alarma, también figura una caída del FEM (flujo espiratorio máximo)
Difusión: www.farmacosalud.com
Acto seguido, se conocieron las preguntas que había planteado la audiencia durante la sesión. Para acceder a la intervención del Dr. Hidalgo y el debate posterior generado por las preguntas de la audiencia, clicar los videos que se adjuntan:




