Redacción Farmacosalud.com
El horizonte terapéutico en torno al empiema se vislumbra con optimismo en España gracias a la previsión de una mayor dotación de recursos, tal y como certifica el Dr. José M. Porcel Pérez, médico del Servicio de Medicina Interna del Hospital Universitario Arnau de Vilanova (Lleida): “La prevención y el tratamiento eficaz del empiema pleural se ve facilitado por la creación de Unidades de Medicina Pleural, compuestas por personal sanitario multidisciplinar y especializado en el manejo diagnóstico y terapéutico de las enfermedades de la pleura. Existen pocas unidades de este tipo en España, pero su número se verá incrementado en los próximos años”.

Dr. José M. Porcel Pérez
Fuente: Hospital Universitario Arnau de Vilanova (Lleida)
El empiema es la acumulación de pus en una cavidad orgánica. Característicamente, este tipo de alteración se desarrolla en la cavidad pleural (un espacio virtual entre los pulmones y la pared torácica). Raramente, aparece en otras cavidades, como el espacio existente entre la duramadre y la aracnoides del sistema nervioso central, los llamados empiemas subdurales.
• El empiema pleural (EP) habitualmente se genera a partir de una infección pulmonar (neumonía) y, menos frecuentemente, a raíz de un traumatismo torácico o una cirugía torácica o abdominal.
• La mayoría de empiemas subdurales tienen su origen en infecciones de la esfera otorrinolaringológica (óticas o sinusales).
Hasta un 15% de hospitalizados con empiema pleural fallecen
Según el Dr. Porcel, “el empiema implica una infección evolucionada, con mortalidad muy alta si no se drena, independientemente del uso de antibióticos. Aun cuando se trata correctamente, alrededor de un 10-15% de pacientes hospitalizados con empiema pleural fallecen”.
• Se sospecha de la presencia de un EP ante todo paciente con fiebre y derrame pleural; la aspiración (toracocentesis) del líquido pleural establece el diagnóstico.
• Los pacientes con empiema subdural suelen mostrar alteración del nivel de conciencia, fiebre y focalidad neurológica; una TC craneal es altamente sugestiva del proceso y se complementa con la aspiración dirigida del pus.
Además del empleo de antibióticos con cobertura adecuada para los gérmenes más frecuentes causantes del empiema, en el aspecto terapéutico resulta fundamental el drenaje externo del pus. “Los principales avances en el tratamiento del EP consisten en un abordaje terapéutico poco invasivo, que evita la cirugía torácica. Con el uso de pequeños catéteres pleurales, confortables para el paciente, se puede aspirar el pus. El drenaje se ve facilitado por el empleo de terapias intrapleurales que se administran a través del propio catéter, como los fibrinolíticos (agentes que rompen las adherencias inflamatorias del espacio pleural), solos o en combinación con DNAsa (una enzima que reduce la viscosidad del pus)”, explica el experto. “Con el uso de estas terapias, actualmente sólo un 5% de pacientes requieren cirugía torácica para resolver la infección”, agrega.
Hay mucha literatura científica centrada en la acumulación de pus entre el pulmón y la pleura. De hecho, el EP es la presencia de pus en el espacio pleural y, dado que es preceptivo drenarlo, se considera siempre un derrame complicado[1]. “El término derrame pleural ‘complicado’ hace referencia a la necesidad de drenar el pus del espacio pleural con un catéter. Si un derrame pleural asociado a una neumonía es pequeño y evoluciona bien sólo con el tratamiento antibiótico, se considera como derrame no complicado”, aclara el médico del Servicio de Medicina Interna del Hospital Universitario Arnau de Vilanova.
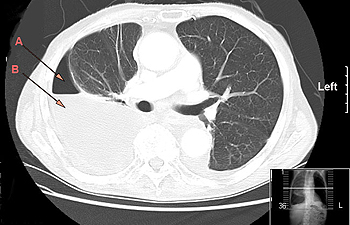
TC de tórax: 'A' es aire, 'B' es líquido. Empiema pleural (B) en combinación con un neumotórax (A)
Autor/a de la imagen: I, Drriad
Fuente: Wikipedia
La importancia del diagnóstico precoz y el tratamiento temprano
El EP es más frecuente en ancianos y en la población infantil. Puede asociarse a la evolución de pacientes con enfermedades pulmonares, neoplasias, diabetes, cardiopatías, alcoholismo, drogadicción, inmunosupresión, enfermedad inflamatoria intestinal, enfermedades neurológicas, riesgo de aspiración, etc[2]. Una menor accesibilidad a los sistemas sanitarios implica un mayor riesgo de desarrollar esta complicación. La mortalidad por EP es alta en aquellos pacientes que sufren cardiopatías, enfermedad renal, hepatopatía y en ancianos, siendo muy elevada en inmunodeprimidos (40%)[2]. La principal estrategia para reducir la mortalidad del empiema es su diagnóstico precoz y, consecuentemente, la instauración de un tratamiento temprano. “El médico debe sospechar esta entidad en toda neumonía que no evoluciona satisfactoriamente con el tratamiento antibiótico”, remarca el Dr. Porcel.
Aunque lo más frecuente es que el empiema se produzca después de un derrame paraneumónico, se da también como complicación del cáncer de pulmón en un 0,1-7,9% de los casos de empiema y en un 0,7% de los pacientes con cáncer de pulmón primario operable[3]. “El tratamiento específico del empiema no depende de la presencia de comorbilidades -asegura el facultativo-, si bien el tipo de antibiótico prescrito puede variar en función del estado inmunológico del paciente. Las comorbilidades influyen particularmente en el riesgo de mala evolución, al presentarse la infección pleural en un paciente más frágil”.
Referencias
1. Porcel JM, García-Gil D. Urgencias en enfermedades de la pleura. Rev Clin Esp. 2013;213(5):242-250. Difusión online Elsevier: https://www.fesemi.org/sites/default/files/documentos/revista-clinica/premios-2013/5.pdf
2. Abad Santamaría N, Melchor Íñiguez R, Izquierdo Patrón M, et al. Derrame pleural paraneumónico y empiema pleural. REV PATOL RESPIR 2008; 11(3): 116-124. https://www.revistadepatologiarespiratoria.org/descargas/pr_11-3_116-124.pdf
3. Eryigit H, Orki A, Unaldi M, et al. Tratamiento acelerado del empiema y cáncer de pulmón concomitantes mediante cirugía toracoscópica videoasistida. Cirugía Española. Vol. 94. Núm. 2. Páginas 100-104 (Febrero 2016). DOI: 10.1016/j.ciresp.2014.08.008 Difusión online Elsevier: https://www.elsevier.es/es-revista-cirugia-espanola-36-articulo-tratamiento-acelerado-del-empiema-cancer-S0009739X14002802




