Redacción Farmacosalud.com
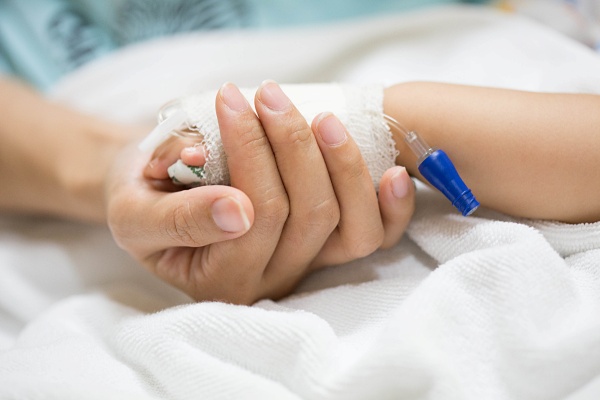
La Sociedad Española de Farmacia Hospitalaria (SEFH) publica en la revista ‘Farmacia Hospitalaria’ el artículo ‘Abordaje ético del manejo del dolor en el paciente pediátrico en situación terminal: una revisión sistemática’. El trabajo, liderado por las investigadoras Cristina Casanova y Mónica Gayoso, analiza mediante una metodología robusta de revisión sistemática cómo se integran los cuatro principios de la bioética clínica —autonomía, beneficencia, no maleficencia y justicia— en el tratamiento del dolor de los menores al final de la vida.
La investigación, que analizó 18 estudios originales publicados entre 2010 y 2024, evidencia que si bien los principios bioéticos fundamentan teóricamente los Cuidados Paliativos Pediátricos (CPP), su aplicación en la práctica clínica habitual presenta una heterogeneidad significativa. El dolor es el síntoma más común en estos pacientes, afectando a más del 70% de los niños en CPP, lo que convierte su manejo ético en una prioridad asistencial.
Autor/a: pat194
Fuente: depositphotos.com
“Nuestros resultados revelan una brecha asistencial”
Cristina Casanova, autora principal del nuevo trabajo y facultativa en el Servicio de Xestión da Prestación Farmacéutica (SERGAS), destaca la relevancia de esta publicación para la especialidad: “esta revisión sitúa al farmacéutico hospitalario en el centro del debate ético sobre la adecuación terapéutica. Resulta fundamental reforzar su papel en la formación en farmacoterapia paliativa y la elaboración de protocolos clínicos claros que aporten seguridad en la práctica profesional y garanticen que el alivio del sufrimiento físico sea siempre una prioridad basada en la evidencia y la ética”.
Mónica Gayoso, coautora de la revisión, facultativa en el Servicio de Farmacia del Hospital Álvaro Cunqueiro y miembro del grupo de investigación i-FARMA Vigo (Pontevedra), perteneciente al Instituto de Investigación Sanitaria Galicia Sur, enfatiza el impacto de los hallazgos: “nuestros resultados revelan una brecha asistencial. El principio de autonomía está limitado, con una escasa participación del menor en sus decisiones clínicas, y la beneficencia se ve comprometida por el temor al uso de analgésicos opioides y la derivación tardía a equipos especializados”.
“Debemos transitar -prosigue Gayoso- hacia un modelo donde se superen las barreras estructurales, formativas y organizativas para alcanzar la equidad en los cuidados paliativos pediátricos, independientemente de los recursos asistenciales del centro o la ubicación geográfica”.

Fuente: SEFH
El estudio concluye que es necesario fomentar el empoderamiento del menor promoviendo su participación activa en la toma de decisiones, adaptada a su grado de madurez. Asimismo, destaca la importancia de integrar de forma sistemática una perspectiva ética estructurada en la práctica clínica, con el fin de facilitar la toma de decisiones complejas y garantizar una atención verdaderamente centrada en el enfermo pediátrico.
Nueva estrategia de Cuidados Paliativos
A todo esto, el Consejo Interterritorial del Sistema Nacional de Salud español ha aprobado el documento 2026-2030 para el desarrollo de la Estrategia de Cuidados Paliativos. Tras 25 años desde el primer Plan Nacional, el nuevo documento refuerza el acceso a los cuidados paliativos como un derecho del individuo, independientemente de su patología o lugar de residencia. Uno de los aspectos más destacados del consenso es la evolución en la definición de la población diana. Los cuidados paliativos ya no se limitan a pacientes en situación terminal con un pronóstico inferior a seis meses, sino que se centran en el sufrimiento causado por la enfermedad como activador principal de la atención.
El nuevo modelo asistencial responde a una realidad epidemiológica ineludible: se estima que el 75% de los fallecimientos en España se producen actualmente a consecuencia de enfermedades crónicas que generan necesidades paliativas. Según el documento, mientras que el cáncer representa un 25% de estas muertes, las afecciones no oncológicas —como las demencias, las insuficiencias de órgano o la fragilidad avanzada— suponen ya el 50%, lo que establece una proporción de dos casos no oncológicos por cada caso de cáncer.
Esta tendencia se ve impulsada por el progresivo envejecimiento de la población, que ha elevado la prevalencia de personas adultas con necesidades paliativas a niveles de entre el 1,4% y el 1,6% de la población general. En este escenario, el grupo más numeroso de afectados ya no es el oncológico, sino el compuesto por personas con multimorbilidad y fragilidad avanzada, quienes a menudo enfrentan procesos de deterioro más largos y oscilantes que requieren un soporte integral mucho antes de la fase final de la vida.

Autor/a: victoreus
Fuente: depositphotos.com
Un pilar fundamental de la nueva estrategia es el impulso de la identificación precoz de individuos con necesidades paliativas en todos los niveles del sistema de salud. Para facilitar esta labor, se promoverá la inclusión de herramientas validadas como el NECPAL 4.0 dentro de la historia clínica informatizada, sirviendo como una ayuda directa en la consulta para que los profesionales puedan valorar la complejidad de cada caso. La importancia clínica de esta medida radica en permitir que el enfoque paliativo se instaure de manera gradual y temprana, asegurando que los pacientes reciban la atención adecuada mucho antes de alcanzar la fase agónica o de final de vida.
Foco especial en la población infantil y adolescente
La nueva estrategia pone un foco especial en la población infantil y adolescente, cuya prevalencia en España se estima en 65 por cada 10.000 niños/as. Los aspectos más llamativos incluyen:
-Atención Perinatal: cobertura paliativa desde la etapa prenatal y el diagnóstico de condiciones incompatibles con la vida extrauterina.
-Transición a la vida adulta: garantía de una transición no precipitada hacia los recursos de adultos para jóvenes de entre 19 y 24 años, evitando la ruptura del vínculo terapéutico en momentos críticos.
-Educación: el compromiso de garantizar el acceso a la educación mediante aulas hospitalarias y apoyo domiciliario, permitiendo que el niño mantenga sus relaciones sociales.
Para evitar ingresos innecesarios en Urgencias, la estrategia propone garantizar una atención continuada las 24 horas, los 365 días del año. Esto se apoyará en servicios de atención telefónica experta y el uso de la telemedicina, especialmente vital en zonas rurales con gran dispersión geográfica. Asimismo, se establece la figura del profesional de enlace o enfermera gestora de casos como pieza fundamental para coordinar el tránsito del paciente entre el hospital y el domicilio, asegurando que el plan de cuidados personalizado sea conocido por todos los niveles asistenciales.
El documento también aborda los determinantes sociales de la salud. Se reconoce la necesidad de combatir el sesgo de género en la evaluación del dolor —donde las mujeres a menudo deben declarar niveles de dolor más altos para ser registradas— y de visibilizar la carga emocional de las mujeres como cuidadoras informales. También se lucha contra el edadismo, con el fin de garantizar que las personas mayores en residencias reciban una atención de calidad similar a la del entorno hospitalario.
Finalmente, el Ministerio apuesta por el modelo de ‘Comunidades Compasivas’, empoderando a la sociedad civil (vecinos, amigos y voluntarios) para que se involucren en el acompañamiento y los cuidados al final de la vida, normalizando la muerte como parte del ciclo vital.




