Redacción Farmacosalud.com
En el marco del 58º Congreso de la Sociedad Española de Geriatría y Gerontología (SEGG), organizado en Sevilla del 8 al 10 de junio bajo el título ‘El Futuro es hoy: calidad y equidad en la atención de los mayores’, se ha presentado en primicia la primera propuesta de Consenso sobre la Vacunación del adulto sano y con enfermedades crónicas. Dicho documento ha sido elaborado por la Sociedad Española de Geriatría y Gerontología (SEGG), “con el objetivo de establecer recomendaciones de vacunación en adultos y mayores que sirvan de guía en la práctica asistencial a los profesionales sanitarios, para promover su aplicación en todos los niveles de atención sanitaria, así como aumentar las actuales coberturas de vacunación en adultos existentes en España”, explica el Dr. José Antonio López Trigo, presidente de la SEGG.
El documento destaca que la vacunación es una de las estrategias coste-efectivas más importantes en la prevención primaria de las enfermedades infecciosas con que cuenta la salud pública en la actualidad[1]. Asimismo, señala los amplios beneficios logrados gracias a la introducción de programas de vacunación masiva destinados a la infancia. "Gracias a ellos se han alcanzado importantes coberturas de vacunación[2] y una disminución significativa de la incidencia y morbimortalidad de las enfermedades inmunoprevenibles[3]. Sin embargo, la vacunación del adulto no recibe las mismas prioridades, cuando en muchos casos, su sistema inmune está debilitado” y además hay que tener en cuenta “las previsiones de envejecimiento de la población. Por ello, resulta prioritario trabajar en la correcta vacunación sistemática del adulto", resalta el Dr. López Trigo.

(de izq. a dcha) Dr. Luis Salleras, presidente del Comité de Vacunas de la Sociedad Española de Medicina Preventiva, Salud Pública e Higiene (SEMPSPH); doctor José Antonio López Trigo, presidente de la SEGG, y el doctor Amós García Rojas, presidente de la Asociación Española de Vacunología (AEV)
Fuente: SEGG
Los adultos, fuente de infección para colectivos sin protección como los lactantes
En cuanto al rápido envejecimiento de la población, "el desarrollo de estrategias eficaces de vacunación en el adulto sano y con enfermedades crónicas se convierte en uno de los principales retos, lo que requiere una respuesta conjunta por parte de profesionales y decisores sanitarios", señala el Dr. Amós García Rojas, Presidente de la Asociación Española de Vacunología (AEV). Teniendo en cuenta que en el año 2051 España será uno de los tres países más envejecidos del mundo, y el 36,5% de la población tendrá más de 65 años[4], el doctor García Rojas sostiene que “es necesaria la adaptación de un calendario de vacunación sistemático para el colectivo mayor de 65 años y los grupos de riesgo, para evitar su riesgo de infección frente a enfermedades prevalentes y preservar su calidad de vida". Añade también que "además de contribuir al desarrollo de poblaciones más activas y participativas, se contribuirá a la reducción de costes asociados a hospitalizaciones, consultas en Atención Primaria, pruebas diagnósticas y otros recursos sanitarios necesarios en caso de enfermedad”.
Las principales causas de esta baja tasa de vacunación en adultos provienen de la ausencia de vacunación o vacunación incompleta en la infancia por la no disponibilidad de la vacuna, la ausencia de administración de dosis periódicas de recuerdo para mantener la protección, la confianza generada al reducirse la circulación del agente infeccioso o la falta de educación sanitaria, entre otras. Estas bajas tasas de protección del adulto pueden traer consigo consecuencias de gran transcendencia en el ámbito de la salud pública, pudiendo llegar a desplazar enfermedades propias de la infancia a la edad adulta y provocando mayores complicaciones; además, no debemos olvidar que los adultos son una fuente de infección para colectivos sin protección como es el caso de los lactantes, y que se pueden dar brotes en colectivos de adultos no inmunizados o con bajas coberturas de vacunación. Sin olvidar que en los países desarrollados la mortalidad por enfermedades inmunoprevenibles es mayor en los adultos.
Principales vacunas recomendadas en el adulto
La SEGG sostiene que la correcta protección de los adultos sanos y con enfermedades crónicas pasa por la vacunación sistemática frente a la Gripe, Tétanos, Difteria, Tosferina, Varicela, Herpes Zóster, Neumococo, Meningococo C, Hepatitis B y Virus del Papiloma Humano, con particularidades de pauta según edad.
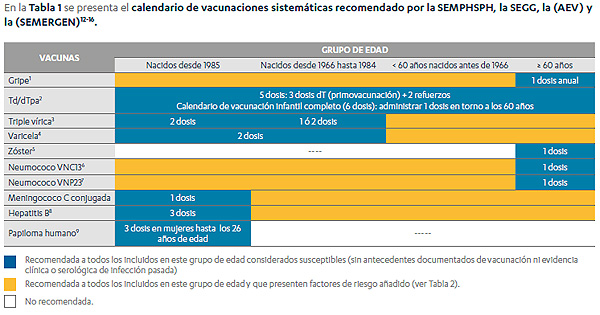
Fuente: SEGG
Para los adultos y mayores que presentan determinadas condiciones médicas u otras situaciones de riesgo (embarazadas, inmunocomprometidos, diabéticos, insuficiencia renal, etc.) se recomienda la vacunación frente a la Gripe, Difteria, Tétanos, Tosferina, Varicela, Herpes Zóster, Neumococo VNC13, Neumococo VNP23, Meningococo C, Meningococo B, Haemophilus Influenzae b, Hepatitis B y Hepatitis A, dependiendo del grupo de riesgo en el que se encuentre.
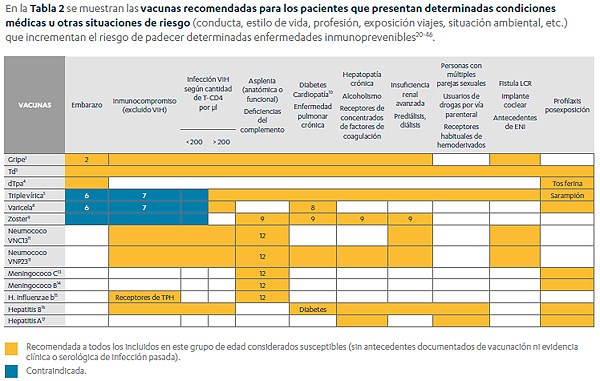
Fuente: SEGG
“Para la elección de las vacunas a incluir en el calendario de la SEGG, se han analizado los datos disponibles en nuestro país sobre morbilidad, mortalidad, letalidad y discapacidad de las diferentes enfermedades inmunoprevenibles que afectan a la población adulta española”, explica López Trigo.
El doctor Luis Salleras Sanmartí, presidente del Comité de Vacunas de la Sociedad Española de Medicina Preventiva, Salud Pública e Higiene (SEMPSPH), explica el porqué de la inclusión de algunas de estas patologías en el calendario del adulto. La protección frente a la gripe es crítica entre este colectivo, "ya que es un virus muy contagioso y con graves consecuencias para los mayores de 65, las embarazadas y las personas de todas las edades en grupos de riesgo. De hecho, en España se cobra entre 1.500 y 4.000 defunciones cada año". En Andalucía, la tasa de vacunación antigripal se sitúa en el 60%, por encima de la media nacional, que se sitúa en el 56%.
Por otro lado, Salleras se ha referido a la importancia de la prevención frente al Herpes Zóster de todos los mayores de 60 años, dado que cuentan con un sistema inmunitario más debilitado, lo que aumenta su riesgo de infección y agrava las consecuencias sobre su estado de salud. Asimismo, "los enfermos crónicos -especialmente personas con Diabetes o EPOC- deben ser protegidos frente al Herpes Zóster al presentar entre un 30% y 50% más de probabilidades de sufrir un Herpes Zóster. En estos casos, contraer un Herpes Zóster puede significar el agravamiento de la patología base y una pérdida significativa de su independencia". Concluye recordando que "la vacunación no solo consigue prevenir las enfermedades infecciosas, sino también mejorar globalmente la calidad de vida del paciente crónico".
La SEGG presenta 10 guías prácticas dirigidas a profesionales

Una de las guías
Fuente: SEGG
Por otro lado, la Sociedad Española de Geriatría y Gerontología (SEGG) ha presentado diez guías de práctica clínica:
-Número Monográfico de la revista de la SEGG. “Prevención y manejo del deterioro cognitivo”
-Guía de buena práctica clínica de la SEGG. “Hiponatremia en el anciano”.
-Guía de buena práctica clínica de la SEGG. “Depresión en el mayor: nuevas perspectivas”
-Documento de recomendaciones de vacunación de la SEGG 2016-2017
-Guía de buena práctica clínica de la SEGG. “Nutrición, alimentación e hidratación en adultos y mayores.
-Manual de autocuidado para las personas mayores
-Algoritmos de intervención en estreñimiento
-Decisiones clave en estreñimiento
-Guía de buena práctica clínica de la SEGG. “Hiperlipidemias en el paciente mayor con diabetes”
-Guía de buena práctica clínica de la SEGG. “Dolor irruptivo en el anciano”
Dos nuevas Apps al servicio del profesional
-App sobre Valoración Nutricional en los mayores. Nutrición en pacientes diabéticos
La SEGG, con el mecenazgo de Vegenat S.A., pone en marcha esta sencilla y práctica App que, de una forma ágil y rápida, permite realizar una valoración del estado nutricional de las personas mayores mediante una herramienta validada, el Mini Nutritional Assessment (MNA®), estableciendo una serie perfiles de riesgo de los mismos. En función de las características basales, del riesgo nutricional estimado, y teniendo en cuenta los diferentes factores de actividad física y estrés (infección, cirugía, politraumatismos, etc.) de cada persona, esta aplicación elabora un cálculo de sus requerimientos nutricionales, recomendando la dieta más adecuada en cada caso. Al mismo tiempo, esta aplicación permite efectuar el cálculo de los requerimientos nutricionales y las recomendaciones dietéticas más adecuadas en determinadas situaciones clínicas usuales en las personas mayores, habiendo adquirido el compromiso en este primer año de abordar uno de los problemas de salud más prevalentes en este colectivo como es la Diabetes Mellitus, que requiere unas consideraciones dietéticas específicas con respecto a la dieta basal.
-App sobre Valoración Geriátrica Integral
La app VGI aparece como una herramienta novedosa en Geriatría al permitir realizar una completa evaluación médica o clínica, funcional, mental, incluyendo la valoración cognitiva y afectiva y social. Esta aplicación para móviles y tabletas contempla distintas secciones para poder realizar la valoración de una forma más ágil y rápida. Permitirá realizar cálculos, así como predecir la existencia de síndromes y registro de problemas geriátricos. Puede suponer una herramienta de gran utilidad en la valoración de la fragilidad y de la dependencia. Además, una de las características más destacables y que va a aportar el mayor interés es que esta aplicación va a guardar los registros de las valoraciones realizadas, lo que puede suponer una gran ayuda al clínico intentando perseguir la ganancia funcional o procurando intervenir en la fragilidad y/o dependencia.
La EPOC, primera causa de mortalidad evitable
En el Congreso de la SEGG se ha dedicado un simposio a la EPOC y sus características en el paciente geriátrico. La enfermedad pulmonar obstructiva crónica (EPOC) tiene una elevada prevalencia entre la población general, y más aún entre el colectivo de edad más avanzada, algo que, unido al carácter crónico y progresivo y a las frecuentes exacerbaciones de la enfermedad, la convierten en uno de los principales motivos de atención médica en las consultas de Neumología, Geriatría, Atención Primaria e incluso en Urgencias. Además, según explica el Dr. Carlos Verdejo, vicepresidente de Geriatría de la SEGG, “en el paciente mayor a menudo se asocia con otras enfermedades crónicas, como enfermedades cardiovasculares, síndrome metabólico y cáncer, lo que complica en la mayoría de las ocasiones el abordaje terapéutico de estos pacientes”.

Doctor Carlos Verdejo
Fuente: SEGG
En España, y según los datos del Instituto Nacional de Estadística, la EPOC representa la cuarta causa de muerte en la población general, la tercera en el caso de los varones, y es una de las pocas afecciones cuya mortalidad sigue aumentando. Lamentablemente, sigue siendo la primera causa de muerte evitable en España, estimándose que cada año mueren unos 18.000 españoles por causa de la EPOC.
En el caso del paciente mayor, la EPOC tiene algunas características propias. Así, algunos autores consideran la EPOC como un envejecimiento acelerado del pulmón, poniéndose en marcha un mecanismo de inflamación sistémica de bajo grado y potenciándose las situaciones oxidativas, inflamatorias y procoagulantes. De hecho, explica Verdejo, “muchos de los pacientes con EPOC avanzada presentan sarcopenia y pérdida de fuerza muscular. En ese sentido, se ha demostrado que los pacientes mayores de 80 años hospitalizados por exacerbación de EPOC tienen más comorbilidad y mayor dependencia funcional que los pacientes más jóvenes, y además, los pacientes mayores de 85 años ingresados por exacerbación tienen el triple de posibilidades de fallecer durante el ingreso o en un periodo corto tras el alta”. Con respecto al tratamiento del EPOC, no se disponen de guías específicamente diseñadas para el paciente de edad avanzada (mayor de 80 años), y lo que se intenta hacer es adaptar las guías generales a este grupo de población, ya que en la mayor parte de los ensayos clínicos los pacientes mayores no han sido incluidos.

Doctor José Antonio López Trigo
Fuente: SEGG
El Dr. Verdejo concluye lo siguiente: “Hemos de prestar especial atención a la polifarmacia y a las posibles interacciones farmacológicas, así como al empleo adecuado de los inhaladores en la población mayor, debiendo mejorar nuestra intervención en la fase aguda, ya que todavía la posibilidad de recibir un tratamiento correcto durante la exacerbación es menor en los pacientes de edad avanzada”.
Por otra parte, el Dr. José Antonio López Trigo ha renovado su cargo como presidente de la Sociedad Española de Geriatría y Gerontología (SEGG) para los próximos tres años, tras presentarse a las elecciones de la SEGG como candidatura única.
Un 50% de las personas polimedicadas no siguen las pautas prescritas
En otro orden de cosas, el Hospital Clínic de Barcelona coordina en España el proyecto europeo SYMPATHY, cuyo objetivo es determinar qué políticas hay que aplicar en pacientes que necesitan tratamientos con muchos medicamentos a diario, según ha informado este centro hospitalario con motivo de la reunión en dicho hospital del programa SIMPATHY. El envejecimiento acelerado de la población en Europa plantea varios retos a los sistemas de salud, como un aumento en la cronicidad de ciertas enfermedades, la polimedicación o la falta de adherencia a los tratamientos por parte de las personas mayores. La polimedicación inadecuada es un problema de salud importante, ya que un 50% de las personas que toman 4 o más medicamentos no siguen las pautas prescritas por los profesionales sanitarios. Es necesario, pues, cambiar la estrategia actual para reducir la polimedicación y mejorar la adherencia a los tratamientos.
Uno de los referentes en este ámbito, y pionero en toda Europa, es el gobierno escocés, que aplica desde 2012 un programa nacional de atención farmacéutica a los pacientes con enfermedades múltiples para prestarles un cuidado farmacéutica adecuada. La Sra. Mair explica que con el proyecto SIMPATHY "Escocia podrá compartir y aprender sobre las mejores prácticas en la gestión de la polifarmacia. Es una oportunidad importante para mejorar la gestión de la polifarmacia en pacientes con multimorbilidades y mejorar los resultados de los pacientes mediante tratamientos dirigidos".

Inauguración de la reunión SIMPATHY
Fuente: Hospital Clínic
Referencias
1. Centers for Disease Control and Prevention. Epidemiology and Prevention of Vaccine-Preventable Diseases. Hamborsky J, Kroger A, Wolfe S, eds. 13th ed. Washington D.C. Public Health Foundation, 2015
2. Ministerio de Sanidad y Política Social. Coberturas de Vacunación. Datos estadísticos. Disponible en:http://www.msssi.gob.es/profesionales/saludPublica/prevPromocion/vacunaciones/coberturas.htm#undecimo
3. Arrazola MP et al. Conceptos generales. Calendarios de vacunación sistemática del niño y del adulto en España. Impacto de los programas de vacunación. Enferm Infecc Microbiol Clin. 2015;33 (1):58–65
4. Instituto Nacional de Estadística. Proyecciones de población a largo plazo. 2012-2052. Población residente en España a 1 de enero por sexo, edad y año. INE
Referencias tablas
TABLA 1
12. Grupo de vacunas de la SEEG. Recomendaciones de vacunación para adultos y mayores 2016-2017. Sociedad Española de Geriatría y Gerontología.
13. Calendario de vacunación para Adultos 2016. Dirección General de Salud Pública. Consejería de Sanidad de la Comunidad de Madrid. Disponible en: http://www.madrid.org/cs/Satellite?cid=1142425051886&language=es&pageid=1159289987028&pagename=PortalSalud%2FPTSA_Generico_FA%2FPTSA_pintarGenerico&vest=1159289987028. 1
14. Kim DK, Bridges CB, Harriman KH. Advisory Committee on Immunization Practices Recommended Immunization Schedule for Adults Aged 19 Years or Older. United States, 2016. MMWR Morb Mortal Wkly Rep 2016; February 5, 2016/65(4);88–90.
15. Mark Alexander Pilkinton, H. Keipp Talbot.Update on vaccination guidelines for older adults. J Am Geriatr Soc 2015; 63:584–588.
16. Recomendaciones SEMERGEN de vacunación en el adulto. Redondo Margüello E. et al. Recomendaciones SEMERGEN en Vacunación del Adulto 2013. Medical & Marketing Communications.
……………………………………
TABLA 2
20. Rubin LG, Levin MJ, Ljungman P, Davies EG, Avery R, Tomblyn M, Bousvaros A, Dhanireddy S, Sung L, Keyserling H, Kang I; 2013 IDSA Clinical Practice Guideline for Vaccination of the Immunocompromised Host. Clin Infect Dis. 2014 Feb;58(3):309-18.
21. Grohskopf LA, Sokolow LZ, Olsen SJ, Bresee JS, Broder KR, Karron RA. Prevention and control of influenza with vaccines: recommendations of the Advisory Committee on Immunization Practices, United States, 2015–16 influenza season. MMWR Morb Mortal Wkly Rep 2015;64:818–25.
22. Jefferson T, Di Pietrantonj C, Rivetti A, Bawazeer GA, Al-Ansary LA, Ferroni E. Vaccines for preventing influenza in healthy adults. Cochrane Database Syst Rev. 2014;3.
23. Castilla J, Godoy P, Dominguez A, Martinez-Baz I, Astray J, Martin V, et al. Influenza vaccine effectiveness in preventing outpatient, inpatient, and severe cases of laboratory-confirmed influenza. Clin Infect Dis. 2013;57:167–75.
24. Amirthalingam G, Andrews N, Campbell H, et al. Effectiveness of maternal pertussis vaccination in England: an observational study. The Lancet 2014;384:1521-8.
25. F.A. Moraga-Llop, M. Campins-Martí. Vacuna de la tos ferina. Reemergencia de la enfermedad y nuevas estrategias de vacunación. Enferm Infecc Microbiol Clin. 2015;33(3):190–196.
26. Grupo de Trabajo tos ferina 2015 de la Ponencia de Programa y Registro de Vacunaciones. Adenda al programa de vacunación frente a tos ferina en España: vacunación en el embarazo. Comisión de Salud Pública del Consejo Interterritorial del Sistema Nacional de Salud. Ministerio de Sanidad, Servicios Sociales e Igualdad, 2015. http://www.msssi.gob.es/profesionales/saludPublica/prevPromocion/vacunaciones/docs/Adenda_TosFerinaEmbarazo.pdf.
27. Centers for Disease Control and Prevention (CDC). Prevention of Measles, Rubella, Congenital Rubella Syndrome, and Mumps, 2013: Summary Recommendations of the Advisory Committee on Immunization Practices (ACIP). Recommendations and Reports. MMWR. 2013;62(RR04):1-34.
28. Prevention of Herpes Zóster Recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR. Recommendations and Reports. 2008 June 6; 57(RR-5).
29. Cisterna R. Et al. Documento de consenso sobre prevención de Herpes Zóster y Neuralgia Post-herpética. Asociación Microbiología y salud. 2014.
30. Stefanati A, Valente N, Lupi S, Previsto S, Giordani M, Gabutti G. Herpes zoster vaccination in the elderly subjects: improvingawareness and uptake. Patient Intelligence 2015:7 15–20.
31. Morrison VA, Johnson GR, Schmader KE, et al. Long-term persistence of zoster vaccine efficacy. Clin Infect Dis. 2015;60(6):900–909.
32. Gagliardi AMZ, Gomez Liva BN, Torloni MR, Soares BGO. Vaccines for preventing herpes zoster in older adults [review]. Cochrane Database Syst Rev. 2012.
33. Lukas K, Edte A, Bertrand I. The impact of herpes zoster and post-herpetic neuralgia on quality of life: patient-reported outcomes in six European countries. Z Gesundh Wiss. 2012;20:441–451.
34. Lopez-Belmonte JL, Cisterna R, Gil de Miguel A, Guilmet C, Bianic F, Uhart M. Zostavax in Spain: the economic case for vaccination of individuals aged 50 years and older. JMed Econ. 2016 Jun;19(6):576-86.
35. Tomczyk S, Bennett NM, Stoecker C, et al. Use of 13-valent pneumococcal conjugate vaccine and 23-valent pneumococcal polysaccharide vaccine among adults aged ≥65 years: recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR Morb Mortal Wkly Rep 2014; 63:822.
36. Kobayashi M, Bennett NM, Gierke R, et al. Intervals between PCV13 and PPSV23 vaccines: recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR Morb Mortal Wkly Rep 2015;64:944–7.
37. Bennett NM, Whitney CG, Moore M, Pilishvili T, Dooling KL. Use of 13-valent pneumococcal conjugate vaccine and 23-valent pneumococcal polysaccharide vaccine for adults with immunocompromising conditions: recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR Morb Mortal Wkly Rep 2012;61:816–9.
38. Centers for Disease Control and Prevention. Updated recommendations for prevention of invasive pneumococcal disease among adults using the 23-valent pneumococcal polysaccharide vaccine (PPSV23). MMWR Morb Mortal Wkly Rep. 2010 Sep; 59(34):1.102-6.
39. Grupo de trabajo vacunación frente a neumococo en grupos de riesgo 2015 de la Ponencia de Programas y Registro de Vacunaciones. Utilización de la vacuna frente a neumococo en grupos de riesgo. Comisión de Salud Pública del Consejo Interterritorial del Sistema Nacional de Salud. Ministerio de Sanidad, Servicios Sociales e Igualdad. 2015.
40. Moberley S, Holden J, Tatham D, Andrews RM. Vaccines for preventing pneumococcal infection in adults. Cochrane Database Syst Rev. 2013:CD000422.
41. Folaranmi T, Rubin L, Martin SW, Patel M, MacNeil JR. Use of serogroup B meningococcal vaccines in persons aged ≥10 years at increased risk for serogroup B meningococcal disease: recommendations of the Advisory Committee on Immunization Practices, 2015. MMWR Morb Mortal Wkly Rep 2015;64:608–12.
42. Ponencia de Programa y Registro de Vacunaciones. Adenda. Modificación en Recomendaciones de utilización de la vacuna frente a enfermedad meningocócica por serogrupo B. Grupo de Trabajo “Uso de 4CMenB en situaciones especiales”. Comisión de Salud Pública del Consejo Interterritorial del Sistema Nacional de Salud. Ministerio de Sanidad, Servicios Sociales e Igualdad. Enero de 2015.
43. CDC. Use of hepatitis B vaccination for adults with diabetes mellitus: Recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR Morb Mortal Wkly Rep 2011;60:1709–1711.
44. Centers for Disease Control and Prevention. Human Papillomavirus vaccination. Recommendations of the ACIP. MMWR 2014;63(RR-05):1-30.
45. World Health Organization. Human papillomavirus vaccines: WHO position paper, October 2014. Wkly Epidemiol Rec. 2014;89:465-91.
46. Petrosky E, Bocchini JA Jr, Hariri S, et al. Use of 9-valent human papillomavirus (HPV) vaccine: updated HPV vaccination recommendations of the advisory committee on immunization practices. MMWR Morb Mortal Wkly Rep 2015;64:300–4.




