[vc_column]
Redacción Farmacosalud.com
Hablando en términos infantiles, esta enfermedad -la bronquiolitis- tiene nombre de personaje de dibujos animados, algo así como el 'monstruo de las galletas'. Pero la bronquiolitis es algo serio, ya que en algunos casos puede requerir hospitalización y, en casos muy extremos, puede provocar la muerte de los pacientes, que son personas muy vulnerables (menores de dos años de edad). Este artículo debe servir para tomar las precauciones necesarias.
¿Qué es la bronquiolitis y cómo prevenirla?
“La bronquiolitis se define como el primer episodio agudo de dificultad respiratoria con sibilancias, precedidas de un cuadro catarral, en un niño menor de dos años, y que suele tener un predominio estacional”, explica el doctor David Gómez-Pastrana, neumólogo pediatra y miembro de la Sociedad Española de Neumología Pediátrica (SENP).
La bronquiolitis es una infección vírica respiratoria que suele afectar en mayor grado a lactantes y niños menores de dos años. Normalmente es leve, pero existen casos en los que puede agravarse y derivar incluso en ingreso hospitalario. De hecho, la enfermedad genera un elevado número de ingresos hospitalarios de los niños menores de un año. Más del 90% de niños han sufrido esta enfermedad, al menos una vez, antes de los dos años de edad.

La bronquiolitis consiste en la obstrucción del aire de los bronquiolos, unas vías respiratorias más pequeñas en el caso de los bebés, que se encargan de transportar el oxígeno por los pulmones, desde los bronquios (vías respiratorias más grandes) hasta unas bolsitas en las que se hace el intercambio de oxígeno y dióxido de carbono llamadas alvéolos pulmonares. El efecto que la enfermedad tiene en los bebés es la dificultad de respiración. Por lo general la enfermedad puede durar entre 7 y 32 días, aunque la media de duración suelen ser 15 días.
La causa principal de la bronquiolitis en el 90% de los casos registrados, es el Virus Respiratorio Sincitial o VRS, también conocido como el "virus de los bebés". Este virus puede afectar a personas de cualquier edad, pero se diferencia por la gravedad puesto que, en el caso de los adultos produce un simple catarro y, sin embargo, en el caso de los niños menores de dos años causa enfermedades respiratorias más graves, como es la bronquiolitis y sus efectos son más graves que los de una gripe normal. El VRS es el mayor agente infeccioso de la población pediátrica y genera el 80% de las hospitalizaciones de causa respiratoria en los niños, afectando en su mayoría a lactantes y niños menores de dos años. Ocasiona dificultad respiratoria, tos persistente e incluso aparición de sibiliancias, llegando a precisar atención urgente en algunas ocasiones.

Doctor David Gómez-Pastrana
Fuente: SENP
Así pues, “el virus respiratorio sincitial (VRS) es el agente causal más frecuente de bronquiolitis", comenta el doctor Gómez-Pastrana. A lo que añade: "la forma de presentación predominante es epidémica estacional durante los meses fríos, desde noviembre a abril, con máxima incidencia de noviembre a febrero de cada año. Sin embargo, con la aplicación de técnicas de amplificación genética se ha puesto de manifiesto que existen otros muchos virus que pueden causar bronquiolitis, como el rinovirus, el bocavirus, en metapneumovirus, adenovirus, parainfluenza o influenza, entre otros. Además, hasta en un tercio de las bronquiolitis se producen coinfecciones por dos o más virus”.
Las medidas higiénicas son el principal medio para prevenir el VRS. Lavarse las manos a menudo, mantener los objetos limpios o alejar a los niños con riesgo de sufrir esta enfermedad de personas resfriadas o con tos son los métodos más importantes para prevenir el contagio. Asimismo, el humo del tabaco es muy perjudicial, por lo que se debe evitar exponer a los bebés y niños menores de dos años a éste.
En el período comprendido entre los meses de septiembre a abril aumenta el riesgo de contraer bronquiolitis. Es el periodo de la estación epidémica del VRS, por lo que durante estos meses es necesario extremar la precaución para evitar el contagio de los niños. El contagio por bronquiolitis se puede prevenir cuando es aconsejado por los médicos, en el caso de los bebés que pertenezcan al grupo de riesgo, mediante un tratamiento preventivo con un anticuerpo indicado contra el VRS. Esta medida es muy efectiva para prevenir el contagio en grupos de alto riesgo, y gracias a ella, se ha logrado disminuir el porcentaje de hospitalizaciones e ingresos en la UCI.
Una de las secuelas a largo plazo de esta enfermedad es el desarrollo de asma en personas que la han padecido.
¿Tiene alguna relación con el asma?
Los síntomas son similares, pero no deben confundirse.
Hay que saber que algunos niños pequeños que han tenido una bronquiolitis pueden presentar después síntomas de asma o bronquitis (tos con pitos en el pecho y/o dificultad respiratoria) asociados a los catarros o infecciones respiratorias). Suele pasar en los 2 ó 3 primeros años de la vida, sin que esto signifique que sean asmáticos. Otros, seguramente aquellos que están predispuestos genéticamente, podrán desarrollar o continuar con asma después de los 5 años de edad.
¿Cuáles son los síntomas y el diagnóstico de la Bronquiolitis?
Los síntomas básicos con los que se presenta la bronquiolitis causada por el VRS son similares a los de un catarro común, es decir; tos, exceso de mucosidad, congestión nasal y fiebre baja. El período de incubación puede durar una semana aproximadamente.
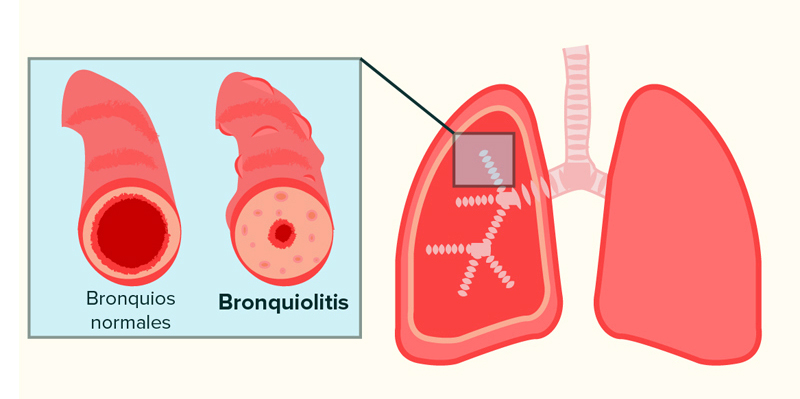
Después de estos primeros signos de la enfermedad se desarrolla la bronquiolitis, cuyos síntomas son: tos grave y persistente, dificultades para respirar (respiración con silbidos), cansancio y fatiga constantes, aumento de la frecuencia respiratoria, pérdida del apetito, frecuencia cardíaca acelerada, adormecimiento y dificultad para conciliar el sueño, deshidratación o piel azulada (cianosis). Es importante que, cuando empiezan a aparecer los primeros síntomas, los padres de los bebés pertenecientes al grupo de riesgo acudan al pediatra para que elabore un posible diagnóstico de la enfermedad y que estén alerta durante los meses de mayor actividad y contagio de la bronquiolitis.
Los síntomas clínicos típicos, como los ruidos en el pecho y el incremento de la frecuencia respiratoria son muy característicos de la bronquiolitis, y el diagnóstico se establecerá, especialmente, mediante la exploración física del paciente.
-Aspirado nasofaríngeo para virus. Con esta prueba se determina el virus responsable de la infección.
-La radiografía de tórax se suele emplear para descartar otras patologías, como neumonía u otras complicaciones.
-Diagnóstico diferencial.
Es importante asegurarse de que la afección que padece el bebé es bronquiolitis porque se puede confundir con otras patologías como:
-Neumonía por Chlamydia: aparece entre el primer y el cuarto mes de edad, asociado a conjuntivitis y con un cuadro respiratorio subagudo.
-Otros: insuficiencia cardíaca congestiva, cuerpo extraño en la tráquea, tos ferina,intoxicación por fósforo orgánico, fibrosis quística y bronconeumonías bacterianas.
¿Es fácil contraer el VRS?

El contacto directo con juguetes infectados es una de las principales vías de contagio de VRS
El VRS tiene una dispersión muy rápida. Se contagia principalmente por el contacto directo con personas u objetos contaminados como ropa, juguetes o pañuelos y menos por vía aérea. El virus puede resistir, manteniendo su capacidad de infectar varias horas en la ropa, pañuelos, juguetes o mobiliario.
La infección es muy común en ambientes con aglomeraciones como guarderías o centros comerciales muy transitados. Una persona puede trasmitir el virus sin saberlo, por lo que se deben tomar ciertas precauciones para proteger a los bebés de la infección.
Sin embargo el VRS sigue teniendo un alto grado de desconocimiento, aunque produce más casos anuales de infección que la gripe: dos tercios de los bebés se infectan por VRS su primer año de vida y, el 90% se infecta una o dos veces antes de los dos años de edad, causando cerca de 25.000 consultas de urgencias.
¿Su bebé está en riesgo de contraer una enfermedad grave producida por el VRS?
El Virus Respiratorio Sincitial produce un alto impacto en la salud y la calidad de vida de los niños y sus familias. Especialmente vulnerables son determinados grupos considerados de riesgo en los que el efecto del VRS puede agravar su estado.
-Bebés prematuros: son vulnerables al contagio a causa de la anatomía de sus vías respiratorias, menos desarrolladas y por disponer de menos anticuerpos de transferencia materna. Esto conlleva a un mayor número de ingresos y un mayor requerimiento de asistencia respiratoria. Se calcula que un bebé prematuro tiene entre 2 y 3 veces más de posibilidades de ingreso hospitalario por VRS que un niño a término. Además la enfermedad genera en ocasiones la necesidad de asistencia con ventilación mecánica, estancia en la UCI o la aparición de sibilancias de repetición.
-Bebés con cardiopatías congénitas: el contagio por VRS puede complicar una cardiopatía de manera grave. Estos niños tienen mayor riesgo de sufrir infecciones respiratorias graves y a menudo, han de ser ingresados por ello. Cuando sufre una infección por VRS, el niño con cardiopatía puede ingresar en la UCI pudiendo necesitar en muchos casos ventilación mecánica. Además la infección por VRS puede ser la responsable del retraso en intervenciones programadas. A medio plazo, puede dejar secuelas como asma o problemas respiratorios durante la infancia del niño.

-Bebés con síndrome de Down (SD): por sus características físicas, alteraciones morfológicas de las vías respiratorias superiores e inferiores, alteraciones inmunológicas, hipertensión pulmonar e hipotonía muscular, los niños con SD constituyen un grupo que tiene mayor vulnerabilidad ante una infección respiratoria grave por VRS. Esta infección puede ocasionar el ingreso en urgencias en los meses de mayor incidencia de la epidemia. Además, el 50% de los niños con SD sufre una cardiopatía congénita, por lo que su estado puede verse agravado doblemente por el contagio de la bronquiolitis.
-Niños con enfermedades pulmonares: presentan más Infecciones Víricas Respiratorias Bajas (IVRB) relacionadas con el VRS que los niños con parámetros normales, lo que provoca más riesgo de hospitalización y mayor deterioro de la función pulmonar. Por ejemplo, en los bebés con Fibrosis Quística, la infección por VRS ocasiona una afectación bronquial que favorece posteriormente la infección bacteriana acelerando a la larga su deterioro clínico.
Según Gómez-Pastrana, la principal complicación de la bronquiolitis “durante el cuadro agudo suele ser la insuficiencia respiratoria que con frecuencia motiva el ingreso hospitalario. Los lactantes más pequeños y los prematuros pueden también presentar apneas (pausas en la respiración). Menos frecuentes son las complicaciones pulmonares, como sobreinfección bacterianas, atelectasia y, más raramente, extrapulmonares, como cardiovasculares, neurológicas o hepáticas. Como complicación a largo plazo se destaca la posibilidad de episodios recurrentes de sibilancias en los meses o incluso años posteriores al episodio de bronquiolitis”.
¿La bronquiolitis puede ocasionar la muerte en un niño?
“En los países desarrollados -manifiesta el especialista-, la mortalidad no es muy frecuente. Se estima que un 10% de los niños con bronquiolitis deben ingresar en el hospital por bronquiolitis grave y de ellos el 1% fallece. Este porcentaje asciende al 2,1% en los países en vías de desarrollo. La morbimortalidad es mayor en aquellos niños que tienen factores de riesgo, entre los que se encuentran la edad inferior a 6 semanas, la prematuridad, el bajo peso al nacer, las enfermedades pulmonares crónicas (fibrosis quística, displasia broncopulmonar, malformaciones pulmonares), las cardiopatías congénitas y las enfermedades neurológicas y metabólicas”.
¿Cómo reducir el riesgo de infección por VRS?
Debido a que el VRS se extiende con facilidad por el contacto, los expertos recomiendan a los padres y cuidadores de los bebés menores de dos años que establezcan una serie de medidas, tan fáciles como efectivas para prevenir esta enfermedad, a la hora de cuidar de los pequeños.
-Medidas higiénicas: lavarse las manos más a menudo y siempre antes de tocar al bebé, evitar entornos cerrados y potencialmente contagiosos (casa, colegio, guardería), limpiar las superficies donde haya estado una persona que padecía la enfermedad o un simple catarro, mantener limpios los objetos que están en contacto con los bebés (juguetes, platos, cucharas, biberones.), alejar a los bebés de las personas que puedan tener algún tipo de virus o infección, utilizar pañuelos desechables para que los virus no puedan circular y tirarlos inmediatamente, utilizar material de higiene distinto del de las personas mayores y evitar el humo del tabaco cerca de los bebés.

-Tratamiento preventivo: existen casos en los que, cuando se trata de los grupos de riesgo, los médicos consideran necesario la aplicación de un tratamiento preventivo con palivizumab en los meses de mayor actividad de la enfermedad (septiembre a abril).
Cuando el contagio ya se ha producido también es necesario, ya en casa, seguir unas medidas para hacer la vida de estos niños más fácil: hidratar constantemente a los bebés, mantener una humedad ambiental mediante humidificadores de vapor frío para que se fluidifiquen las mucosas que segregan los niños, abrir las vías respiratorias o reducir la tos y la congestión.
¿Cuál es el Tratamiento y recomendaciones a seguir para la bronquiolitis?
De acuerdo con el doctor, “el tratamiento básicamente es de sostén, independientemente de la edad. Es decir, mantener una adecuada hidratación y oxigenación. La hidratación y nutrición se realizará si es posible por vía oral y cuando ésta no sea posible mediante sonda nasogástrica o administrando líquidos por vía intravenosa. Respecto al soporte respiratorio, en los casos en los que se detecte hipoxemia se debe administrar oxígeno suplementario. Los niños más pequeños tienen con más frecuencia apneas o insuficiencia respiratoria, por lo que pueden necesitar algún tipo de soporte respiratorio incluyendo la ventilación no invasiva o la ventilación mecánica”.
Si bien el tratamiento básicamente es de sostén, “en algunos casos se puede realizar tratamiento de prueba con fármacos broncodilatadores nebulizados del tipo salbutamol o adrenalina. En los casos en los que se observa una respuesta al tratamiento, se puede continuar con su administración durante el cuadro. También se utiliza el suero salino hipertónico nebulizado al 3%, si bien su efectividad también ha sido cuestionada en recientes estudios y protocolos de actuación. Otros fármacos como los antibióticos y los corticoides en general son desaconsejados”, remarca Gómez-Pastrana.
Estos son algunos consejos para mejorar el estado de un paciente con bronquiolitis aguda o ayudar a prevenir esta afección:
El tratamiento de la bronquiolitis consiste en aliviar los síntomas
-Dar de comer al bebé en pequeñas cantidades, varias veces al día, pero sin forzarle.
-Mantenerle hidratado, dándole de beber con frecuencia.
-Es necesario despejar su nariz aspirando la mucosidad y realizándole lavados nasales con suero fisiológico.
-Colocar al bebé en una posición de cuarenta y cinco grados (semisentado).
-Instalar un humidificador en la habitación del niño puede ayudarle a respirar mejor.
-No exponerle nunca al humo del tabaco, ni en casa, ni en locales como bares, restaurantes, etcétera.
-La lactancia materna protege a los bebés de infecciones. Cuanto más tiempo se amamante a un niño más defensas tendrá frente a los virus.
-No llevarle a la guardería ni a lugares donde se concentren un gran número de personas (centros comerciales, restaurantes, cines), durante los meses más fríos, para evitar el riesgo de contagio en la medida de lo posible.
-Los bebés prematuros son más susceptibles a este tipo de infecciones, por lo que hay que extremar las precauciones con ellos.
Enlaces recomendados
http://www.nlm.nih.gov/medlineplus/spanish/medlineplus.html

Autor/a: Etolane
Fuente: Flickr / Creative Commons




