Dra. Asunción Vicente / Redacción Farmacosalud.com
La epidermólisis bullosa (EB) o ampollosa (también conocida como piel de cristal o piel de mariposa) reúne a un conjunto de afecciones cutáneas transmitidas genéticamente de forma autosómica dominante -el afectado recibe el alelo mutado de uno de los dos progenitores- o recesiva -el afectado recibe el alelo mutado de ambos progenitores-. El diagnóstico prenatal de la enfermedad se realiza a través de estudios de genética molecular practicados mediante amniocentesis o bien mediante biopsia corial (tomar una muestra del corion, el tejido que envuelve al feto). Para poder llevar a cabo el proceso de detección prenatal previamente hay que disponer del diagnóstico genético de un antecedente familiar de epidermólisis, ya que no es una prueba de screening generalizada, es decir, no se realiza por sistema a toda la población.

Doctora Asunción Vicente
Fuente: Hospital Sant Joan de Déu
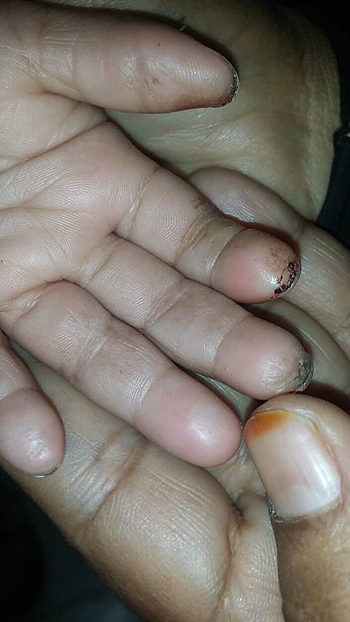
La epidermólisis bullosa da lugar a la formación de ampollas y erosiones cutáneas y mucosas tras mínimos traumatismos o fricción.
“La fragilidad de la piel o la facilidad con la que se forman ampollas depende del subtipo de epidermólisis que padezca el paciente. Hay algunas ampollas que necesitan un traumatismo mecánico repetido e intenso para poder formarse, mientras que en otros casos su aparición es prácticamente espontánea… o sea, sin un toque previo, sin un traumatismo mecánico evidente, puede formarse la ampolla”, asegura la doctora Asunción Vicente, consultora de dermatología pediátrica del Hospital Sant Joan de Déu (Esplugues de Llobregat, en Barcelona).
La experta añade que “el estrés no genera ampollas” en las personas afectadas de epidermólisis bullosa.
Cuatro tipos de EB
Se distinguen cuatro tipos de EB, según el nivel de formación de lesiones ampollosas:
• Simples, en las que la ampolla se localiza a nivel intraepidérmico, justo en las células de la capa basal
• Junturales, en las que la ampolla se localiza a nivel de la membrana basal.
• Distróficas, en las que la ampolla se localiza por debajo de la membrana basal a nivel de las fibrillas de anclaje
• Síndrome de Kindler (incluida y diferenciada como subtipo en 2014) El síndrome de Kindler suele cursar con ampollas acrales desde el nacimiento en zonas más expuestas a los traumatismos, fotosensibilidad marcada que mejora con la edad y desarrollo de poiquilodermia y atrofia cutánea[1]
Epidermólisis bullosa simple
Autor/a de la imagen: Mohammad2018
Fuente: Wikimedia Commons
Dos variantes de EB especialmente graves
La epidermólisis bullosa hereditaria más común es la simple y, dentro de ese grupo, la más habitual es la simple localizada leve, que como su nombre indica es leve, y se localiza en manos y pies. Este es el subtipo de epidermólisis menos grave.
Las variantes más preocupantes de la enfermedad son:
-La EB juntural generalizada grave, que se manifiesta en la unión dermoepidérmica, de tal manera que incide en todo el cuerpo y afecta a la piel y las mucosas. “Todo ello conlleva, normalmente, la muerte del paciente”, señala la doctora Vicente. La defunción puede tener lugar en fases muy tempranas de la vida.
-La EB distrófica generalizada grave, en la cual los pacientes sufren un pegado (unión) de los dedos y tienen compromisos esofágicos. “Estas personas tienen una esperanza de vida más larga pero con un compromiso grave de la piel y de los órganos internos”, precisa.
Por lo general, todos los tipos de epidermólisis ampollosas son más graves en el periodo neonatal e incluso pueden ser mortales en los primeros meses[2]. Según la doctora Vicente, “el paciente puede fallecer porque el compromiso cutáneo sea muy extenso o bien porque queden comprometidas las mucosas de los órganos internos, como la mucosa respiratoria (puede tener dificultades para respirar, incluso ahogo), o la mucosa digestiva (no absorbe, no puede tragar)… incluso algunas formas producen insuficiencia cardíaca o renal, lo que conlleva la muerte del afectado a pesar de las medidas de apoyo” proporcionadas por los profesionales sanitarios.
“Si el compromiso cutáneo es muy extenso sería como una piel ‘quemada’, es decir, la piel (que por naturaleza y en condiciones normales ejerce de barrera protectora) se pierde en esos pacientes, lo que da lugar a infecciones, fundamentalmente”, indica la doctora Vicente. Existe otro motivo frecuente de defunción, que es el que incide en los pacientes que acaban desarrollando cáncer cutáneo, dado que los afectados de epidermólisis bullosa “tienen una predisposición al cáncer de piel”, detalla.
La EB puede debutar más allá de la niñez
Desde un punto de vista quirúrgico, la epidermólisis ampollosa distrófica generalizada grave es la variante más compleja porque es la que requiere más cirugías, contemplándose intervenciones en el aparato digestivo (por estenosis esofágica), en las manos (se pegan los dedos, es decir, técnicamente se produce una fusión digital, y hay que separarlos), en las extremidades (por retracciones que causan encogimiento, por lo que deben hacerse estiramientos), en los ojos (por afectación palpebral), en genitales (por estenosis uretrales), y piel (cáncer cutáneo).

Pinzas y tijeras quirúrgicas
Autor/a de la imagen: E. Arandes / www.farmacosalud.com
Fuente: Gentileza del Hospital Sagrat Cor de Barcelona
La epidermólisis bullosa afecta a ambos sexos por igual[3] sin que, en principio, haya grandes diferencias por sexos con respecto a la evolución de la patología.
Tal y como se ha señalado anteriormente, las formas más graves de EB se manifiestan al nacer o en edades muy tempranas de la vida. En cambio, las formas simples y menos leves pueden debutar más allá de la niñez. La consultora de dermatología pediátrica del Hospital Sant Joan de Déu lo ejemplifica de la siguiente manera: “en la variante simple localizada leve (localizada en manos y pies), los pacientes desarrollan ampollas en los pies, sobre todo, y a veces cuando ya son adultos. Cuando yo estudiaba Medicina me explicaron casos de pacientes que iban a la mili* y que, tras ponerse las botas para hacer la instrucción, de tanto andar se les hacían ampollas; eran individuos que podían haber estado 20 años sin que les aparecieran esas lesiones. O sea, las formas simples leves de epidermólisis pueden debutar mucho más tarde. Incluso puede haber personas que lleven toda la vida sin estar diagnosticadas… son sujetos a los que les surgen unas pocas ampollas en los pies cuando andan mucho o en las manos cuando van en bicicleta, y poca cosa más. En esos pacientes su fragilidad es menor, por lo que necesitan traumatismos muy repetidos para que ésta se manifieste”.
Medidas para evitar las ampollas y las posibles infecciones derivadas de ellas
Las infecciones derivadas de las lesiones ampollosas constituyen una de las grandes preocupaciones en esta patología, por lo que se imponen medidas de prevención para evitar, en la medida de lo posible, la aparición de dichas ampollas. Así, hay que proteger la piel de forma mecánica, con ropa que no tenga costuras (en especial los calcetines) o llevar las costuras -si es posible- al revés, colocarse vendajes y apósitos especiales, ponerse doble calcetín de deporte, etc.
Si las lesiones ampollosas se acaban produciendo, se intentará evitar la aparición de procesos infecciosos adoptando una serie de medidas higiénico-sanitarias, entre las cuales figura la realización de curas en un escenario de rigurosa higiene y asepsia. “Lo más importante es saber curar a esos pacientes -sostiene la especialista-. Hay que lavarse bien las manos, usar guantes especiales y hacer las curas en un sitio limpio, como en un centro de salud. Si las curas se hacen en domicilio, las personas que procedan a realizarlas deben haber sido bien instruidas por personal de Enfermería especializada, claro”.

Autor/a: Cecilia Grierson
Fuente: Wikimedia Commons
La sanidad española, preparada para atender esta patología tan compleja
Para la doctora Vicente, la sanidad española está perfectamente preparada para abordar diagnóstica y terapéuticamente la epidermólisis bullosa: “El sistema público de salud ofrece dos centros reconocidos como centros de excelencia por disponer de personal cualificado para la atención integral de estos pacientes tan complejos. Son el Hospital de la Paz (Madrid) y el Hospital Sant Joan de Déu / Hospital Clínic (Barcelona). En el último caso son dos centros que actúan como una Unidad, ya que en Sant Joan de Déu se atiende a los niños y en el Clínic se atiende a los adultos. Los profesionales de otros hospitales pueden ofrecer a esos pacientes la atención en los dos centros de referencia”.
* 'Mili': nombre con el que se conocía la permanencia en las fuerzas armadas cuando el servicio militar era obligatorio en España
Referencias
1. Mallo S., Rodríguez-Díaz E., Blanco S., Álvarez-Cuesta C., Galache C., Nosti D. “Síndrome de Kindler: aportación de un caso”. Actas Dermosifiliogr 2005;96:677-80 - Vol. 96 Núm.10 DOI: 10.1016/S0001-7310(05)73157-4. Difusión online http://www.actasdermo.org/es/sindrome-kindler-aportacion-un-caso-/articulo/13082562/
2. Baselga Torres E. ‘Enfermedades ampollosas hereditarias’. 15-22. Difusión online a través de la página web de la Asociación Española de Pediatría (AEP): https://www.aeped.es/sites/default/files/documentos/enfermedadesampollosas.pdf
3. Clavería Clark RA., Rodríguez Guerrero K., Peña Sisto M. “Características clínicas, genéticas y epidemiológicas de la epidermólisis bullosa y su repercusión en la cavidad bucal”. MEDISAN 2015; 18(8): 995. http://scielo.sld.cu/pdf/san/v19n8/san10198.pdf




