Redacción Farmacosalud.com
Barcelona ha acogido recientemente la jornada ‘Enfoque Rehabilitador en clave de mujer’, bajo la organización de la Societat Catalana de Medicina Física y Rehabilitació (SCMFiR) de l’Acadèmia de Ciències Mèdiques de Catalunya [Sociedad Catalana de Medicina Física y Rehabilitación de la Academia de Ciencias Médicas de Cataluña]. En el encuentro, que ha contado con la participación de más de 60 profesionales, se ha puesto de manifiesto que las mujeres responden de manera diferente al dolor y, por tanto, los tratamientos farmacológicos y los no farmacológicos tienen que ser diferenciados. No obstante, por el momento no hay ni rastro de ningún consenso terapéutico enfocado hacia la población femenina con dolor, ya que en este ámbito de la sanidad sigue prevaleciendo el punto de vista masculino, tal y como certifica Dr. Miguel Ángel González Viejo, presidente de SCMFiR: “No existe, por ahora, ningún consenso en esa línea; la medicina de género es muy reciente y debe ponerse en marcha una guía de ese tipo para salvar el gap derivado de una visión masculina de actuación”.
![Dr. Miguel Ángel González Viejo Dr. Miguel Ángel González Viejo Fuente: Societat Catalana de Medicina Física y Rehabilitació (SCMFiR) de l’Acadèmia de Ciències Mèdiques de Catalunya [Sociedad Catalana de Medicina Física y Rehabilitación de la Academia de Ciencias Médicas de Cataluña]](http://farmacosalud.com/wp-content/uploads/2019/11/222-doctor-Miguel-Ángel-González-Viejo-2.jpg)
Dr. Miguel Ángel González Viejo
Fuente: Societat Catalana de Medicina Física y Rehabilitació (SCMFiR) de l’Acadèmia de Ciències Mèdiques de Catalunya [Sociedad Catalana de Medicina Física y Rehabilitación de la Academia de Ciencias Médicas de Cataluña]
En una situación de características clínicas y sociodemográficas similares, y en comparación con los hombres, a nivel mundial las mujeres tienen actualmente “menos probabilidades de recibir rehabilitación después de un AVC (accidente cerebrovascular) y PTC (prótesis total de cadera), y menos probabilidades de ser enviadas o de adherirse al programa de rehabilitación cardíaca postinfarto o insuficiencia cardíaca”, asegura González Viejo. En 2012, Mogil sostenía en una publicación[1] que las mujeres tienen niveles más severos de dolor, más frecuentes áreas del cuerpo en las que aparece dolor, y éste es más duradero e involucra a áreas muy concretas a nivel musculoesquelético: región cervical, trastornos témporo-mandibulares, dolor en extremidades inferiores, fibromialgia, rodillas y dolor pélvico.
Por otra parte, se conoce que, a nivel biológico, el elemento sustancial de dicho trastorno sensitivo en la población masculina es la microglía, mientras que en la población femenina son las T cell y los sistemas descendentes. Además, existe una diferencia capital que tiene que ver con las hormonas, lo que comporta que la testosterona sea un factor clave en la modulación de la sensibilidad al dolor a través de vías descendentes. Esto explicaría la diferencia en la intensidad de dolor entre hombres y mujeres.
Merced a unos estudios realizados con resonancia magnética funcional a más de 5.000 personas, desde el año 2018 se sabe que las respuestas cerebrales y las activaciones en distintas áreas cerebrales son diferentes según se trate de población masculina o población femenina.
Los fármacos para el dolor se han probado mayoritariamente en hombres
“Los estudios con los fármacos que se utilizan actualmente para el dolor se han validado en ensayos clínicos en los que no había el mismo número de hombres que de mujeres. Había una notable representación mayor de hombres y se asume, sin crítica, que los medicamentos actúan igual en ambos sexos”, apunta el presidente de SCMFiR. Los estudios actuales de Chillingworth NL, Morham SG y Donaldson LF[2] demuestran que los mecanismos de influencia de los inhibidores de la COX en el dolor e inflamación son diferentes en ratones machos y hembras. Además, las mujeres tienen más sensibilidad a los estímulos de calor, frío, presión e isquemia. “Por otro lado, los opiáceos tienen mayor efecto en los hombres. Por eso, las mujeres reciben dosis crecientes de los mismos para obtener un beneficio terapéutico. Por tanto, debemos cambiar el paradigma de actuación respecto al dolor”, afirma el Dr. González Viejo.

Un momento de la Jornada sobre rehabilitación
Fuente: Societat Catalana de Medicina Física y Rehabilitació (SCMFiR) de l’Acadèmia de Ciències Mèdiques de Catalunya [Sociedad Catalana de Medicina Física y Rehabilitación de la Academia de Ciencias Médicas de Cataluña]
A juicio del galeno, de todo ello se deduce que hay iniquidad en el tratamiento de patologías musculoesqueléticas que provocan dolor, en tanto que “los estudios farmacológicos se han hecho con series fundamentalmente masculinas y se asume que esas dosis son las adecuadas para las mujeres”. Con todo, González Viejo considera que los métodos diagnósticos frente al dolor no deberían ser diferenciados entre hombres y mujeres, ya que si fueran distintos “se cometería, además, una doble inequidad”.
El sexo femenino tiene mayor sensibilidad al dolor, lo siente con mayor intensidad y cuesta más que se reduzcan los síntomas. Esto se debe, entre otras causas, a las hormonas sexuales, a la función opioide endógena, a factores genéticos, a la manera de hacer frente a este trastorno sensitivo y también a los roles de género.
Difusión: Dr. Miguel Ángel González Viejo
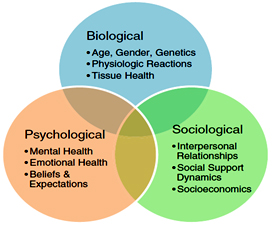
Componentes biológicos, psicológicos y sociológicos
Para el experto, el hecho de que, tradicionalmente, las profesiones físicamente más duras hayan estado asociadas al sexo masculino “no tiene nada que ver” con la problemática que gira en torno a la relación entre el dolor y los roles de género. “Hay unos componentes biológicos, pero también unos componentes psicológicos y sociológicos que corresponden a las diferencias de género, ya indicados por Engel[3] en 1977 y que generalmente se consideran poco, si bien son la base del cambio en la biomedicina. Es un modelo del que se habla mucho pero que se pone poco en práctica, porque nuestro sistema sanitario no dispone de recursos humanos, es decir, de a) psicólogos para evaluar los componentes mentales y emocionales, expectativas y creencias, y b) trabajadores sociales o laborales para evaluar el soporte social y socioeconómico, factores que tienen mucha influencia en la respuesta al dolor”, renarca el Dr.
“Mientras no tengamos esa visión -prosigue-, el tratamiento para el dolor en las mujeres, pero también en los hombres, es cicatero y limitado en sus resultados. El objetivo de estas terapias es tanto la eliminación completa del trastorno como el afrontamiento y la mejora funcional [reducción de la discapacidad], mejoras todas ellas que permitan investigaciones de la relación entre género, afrontamiento y funcionamiento, con fármacos y actuaciones no farmacológicas”.
Por último, el especialista realizaría la siguiente recomendación a un médico de Atención Primaria -el primer escalón médico/asistencial- que atendiera a una mujer que sufre dolor: “Tener, en primer lugar, una verdadera visión psicosocial, reconociendo que los tratamientos no cumplen en su investigación los criterios de ensayos clínicos como tales, porque las muestras están sesgadas a favor de los hombres. Y que determinados fármacos (opiáceos, por ejemplo) tienen mucha relación con las hormonas y por eso hay que actuar juiciosamente en su uso cuando se utilizan en mujeres, por la reducción en su efecto y la necesidad de incrementar la dosificación”.

Un cartel de la Jornada
Fuente: Societat Catalana de Medicina Física y Rehabilitació (SCMFiR) de l’Acadèmia de Ciències Mèdiques de Catalunya [Sociedad Catalana de Medicina Física y Rehabilitación de la Academia de Ciencias Médicas de Cataluña]
Referencias
1. Mogil JS. Sex differences in pain and pain inhibition: multiple explanations of a controversial phenomenon. Nat Rev Neurosci 2012 Dec;13(12):859-66. doi: 10.1038/nrn3360
2. Chillingworth NL, Morham SG, Donaldson LF. Sex differences in inflammation and inflammatory pain in cyclooxygenase-deficient mice. Am J Physiol Regul Integr Comp Physiol 2006:291: R327–R334
3. Engel GL. The need for a new medical model: a challenge for biomedicine. Science 1977;196:126-136




