Dr. Joaquín Rodríguez Sánchez-Migallón / Redacción Farmacosalud.com
La gastroparesia es un trastorno que se caracteriza por una disminución o imposibilidad de vacío gástrico en ausencia de obstrucción mecánica o contracciones peristálticas. Al disminuir los movimientos del estómago, el proceso de trituración y posterior salida del estómago será lento e ineficaz y, por lo tanto, el paso de la comida al intestino se producirá de una manera también más lenta de lo normal. La gastroparesia es un trastorno cada vez más diagnosticado en las consultas del especialista en Aparato Digestivo. Aunque se trata de un síndrome infraestimado, su prevalencia ha aumentado un 150% en los últimos 3 o 4 años. “Efectivamente, en los últimos años se ha producido un incremento significativo en la prevalencia de la enfermedad, principalmente motivado por una mayor toma de conciencia de los facultativos acerca de la afección. A día de hoy, el médico de Aparato Digestivo piensa en esta entidad y, por tanto, busca la forma de diagnosticarla. Si bien es cierto que la gastroparesia puede comportarse como una gran simuladora, puesto que el espectro clínico que presenta es prácticamente idéntico al de la dispepsia funcional, cuya gran prevalencia la sitúa como la patología ambulatoria más frecuente en Digestivo, apunta el Dr. Joaquín Rodríguez Sánchez-Migallón, especialista en Aparato Digestivo y miembro de la Sociedad Española de Patología Digestiva (SEPD).

Dr. Joaquín Rodríguez Sánchez-Migallón
Fuente: Dr. Rodríguez Sánchez-Migallón
"El desarrollo de métodos diagnósticos como la gammagrafía de vaciamiento gástrico ofrecen a día de hoy la posibilidad de diagnosticar la gastroparesia de una forma no invasiva y eficaz”, sostiene el Dr. Rodríguez Sánchez-Migallón, quien también es miembro de la Sociedad Española de Endoscopia Digestiva (SEED). Existen tres causas por las que se origina esta enfermedad:
a) gastroparesia diabética, u originada por la diabetes
b) gastroparesia postquirúrgica, producida por un daño en la inervación tras una cirugía
c) gastroparesia idiopática originada por causa desconocida
En el caso del origen diabético, lo que ayuda a prevenir la gastroparesia -y otras enfermedades asociadas a la diabetes- es la realización de un adecuado control glucémico desde las etapas iniciales del diagnóstico de la diabetes. “Sin embargo -advierte el experto-, una vez se establece el daño y por tanto aparece la gastroparesia, el control glucémico no ayuda a mitigarla. Además, la gastroparesia en sí, al disminuir el paso de alimento al intestino delgado, origina dificultades en el control glucémico de los pacientes. Por tanto, actuaría como la ‘pescadilla que se muerde la cola’”. En cuanto a la gastroparesia postquirúrgica, no hay forma de prevenirla porque es una secuela derivada de una intervención; en estos casos, cirugía realiza de forma intraoperatoria una piloroplastia asociada al procedimiento que originó la afectación del vago (intervención quirúrgica que motivó la posible gastroparesia). Con respecto a la idiopática, al desconocerse la causa no hay -lógicamente- forma de prevenirla.
Prevenir los síntomas una vez establecida la dolencia, a veces una tarea compleja
Los principales síntomas de la gastroparesia son náuseas, vómitos, dolor o ardor epigástrico. Lo que una persona come puede ayudar a aliviar esos síntomas. Lo que come también puede ayudar a asegurar que obtenga la cantidad correcta de nutrientes, calorías y líquidos si está desnutrida o deshidratada debido a la gastroparesia[1]. Según el facultativo, “prevenir los síntomas de la gastroparesia una vez establecida resulta en ocasiones una tarea compleja. Al presentar una limitación en la motilidad gástrica, aquellos alimentos de ‘difícil digestión’, como por ejemplo grasas saturadas o alimentos con alto contenido proteico, pueden condicionar un empeoramiento de los síntomas”.
Autor/a: derneuemann
Fuente: Pixabay (free photo)
En cuanto a la cantidad de nutrientes, en casos extremos la gastroparesia puede condicionar una imposibilidad para la ingesta de alimentos sólidos, e incluso el padecimiento constante de vómitos postprandiales, los cuales pueden conducir a un desequilibrio hidroelectrolítico en el paciente. “En estos casos, es obligada la instauración de suplementos de nutrición enteral”, afirma Rodríguez Sánchez-Migallón.
Test de aliento y RM dinámica de estómago, posibles alternativas diagnósticas de futuro
El estudio del vaciamiento gástrico con radioisótopos constituye el patrón oro para diagnosticar trastornos como la gastroparesia, siendo más eficaz cuando se emplea una g-cámara para múltiples isótopos, que permite evaluar el vaciamiento de sólidos (tecnecio), aparentemente más sensible que el de líquidos (indio)[2]. “A día de hoy el diagnóstico con gammagrafía de vaciamento gástrico supone la técnica más accesible para su diagnóstico. No obstante, puede que otras herramientas como el test de aliento o incluso la Resonancia Magnética dinámica de estómago puedan suponer en un futuro una alternativa a tener en cuenta. Por otro lado, no debemos olvidar -dentro del diagnóstico- la faceta clínica de la enfermedad; este aspecto a día de hoy se mide mediante el Gastric Cardinal Symptoms Index Score (GCSI Score)”, indica.
Para el tratamiento farmacológico de la gastroparesia existe una amplia variedad de medicamentos pertenecientes al grupo de los procinéticos, entre ellos por ejemplo la cinitaprida o levosulpirida. “Sin embargo, desafortunadamente en ensayos clínicos recientes estos fármacos apenas muestran eficacia en el control de los síntomas o mejoría en los parámetros gammagráficos. Por tanto, esta opción de tratamiento sería altamente ineficaz en la mayor parte de los pacientes. Sobre todo, en aquellos con una afectación clínica severa (GCSI > 2,3 puntos)”, matiza el miembro de la SEPD.
También existe la posibilidad de la cirugía (gastrectomía parcial o antrectomía). Con todo, la opción quirúrgica queda reservada para casos extremos, es decir, cuadros que condicionan un importante deterioro clínico y social de los pacientes. La antrectomía sería la opción preferida en estos casos. Con todo, antes de llegar a este extremo, “se deberían evaluar otras opciones terapéuticas, que aunque con eficacia relativa, suponen una opción menos agresiva para los pacientes. La dilatación endoscópica con balón hidrostático supondría la primera opción terapéutica a valorar antes que la cirugía, pero su alta tasa de recurrencia en corto espacio de tiempo la hacen una medida no efectiva en este supuesto. La inyección de toxina botulínica en el píloro por vía endoscópica podría ser una alternativa. Sin embargo, en ensayos clínicos recientes no ha demostrado superioridad con respecto a la inyección de placebo. La inserción de prótesis enterales en el píloro se evaluó inicialmente como otra alternativa a la cirugía. Sin embargo, la alta tasa de migración hace de esta opción un método caro y poco eficaz”, explica el Dr. Rodríguez Sánchez-Migallón.

Autor/a de la imagen: E. Arandes / www.farmacosalud.com
Fuente: Gentileza del Hospital Sagrat Cor de Barcelona
El G-POEM, un “tratamiento revolucionario”
Por otro lado, el conocido como G-POEM (del inglés gastric peroral endoscopic myotomy) o piloromiotomía endoscópica por vía oral, consigue mejorar la situación clínica de los pacientes de gastroparesia en un 85-86% de los casos, por lo que es considerado a día de hoy un “tratamiento revolucionario”, manifiesta el galeno. “En este punto, habría que matizar que, dentro de la gastroparesia, aquellos pacientes que asocian hipertonía del píloro serán aquellos que mejor responderán a este procedimiento. Es decir, como ocurre en toda técnica o tratamiento novedoso, el éxito reside en la adecuada selección de pacientes. A este respecto, estudios observacionales recientes nos sugieren que aquellos sujetos con una distensibilidad limitada del píloro, predominio de síntomas como náuseas y vómitos o un porcentaje de vaciamiento inferior a 78% a las 2 horas en la gammagrafía, responderán mejor a la técnica”, comenta el experto.
El innovador sistema G-POEM consiste en la creación de un túnel en el interior de la pared del estómago a través del espacio submucoso hasta llegar al músculo pilórico. Una vez aquí se practica la sección completa de este músculo mediante electrobisturí endoscópico, para posteriormente cerrar y sellar este túnel. Este procedimiento se encuentra enmarcado en lo que actualmente se conoce como la endoscopia del tercer espacio o endoscopia submucosa. Aparte del G-POEM, esta modalidad de la endoscopia terapéutica ofrece amplias posibilidades de tratamiento dentro de la cirugía mínimamente invasiva.
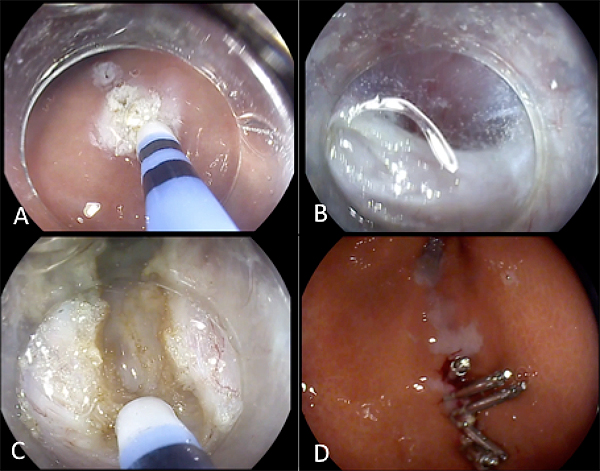
Procedimiento de G-POEM: A) incisión en la mucosa antral para la realización del túnel en la submucosa gástrica B) Arco pilórico a través del túnel C) Sección del arco pilórico D) Cierre de la entrada del túnel
Fuente: Dr. Rodríguez Sánchez-Migallón
Un método eficaz que presenta, por ahora, pocas complicaciones
De acuerdo con Rodríguez Sánchez-Migallón, el G-POEM presenta varias ventajas con respecto al resto de tratamientos existentes: “En primer lugar, su eficacia. Como antes se ha mencionado, la tasa de respuesta llega a ser de hasta casi el 90% en pacientes adecuadamente seleccionados. Si bien hay que tener en cuenta que estos datos están extraídos de series de casos y que, por tanto, debemos tomarlos con cautela. En segundo lugar, supone una estrategia mínimamente invasiva en comparación con otros tratamientos, especialmente el quirúrgico”.
Las complicaciones relacionadas con el G-POEM son escasas a la luz de los resultados iniciales de las series de casos. Sin embargo, “las consecuencias a largo plazo de desfuncionalizar el píloro es algo que aún no podemos calibrar. A este respecto, la posibilidad de un reflujo biliar, metaplasia intestinal secundaria y un supuesto incremento del riesgo de displasia gástrica son hechos aún por evaluar. Por otro lado, también pudiera existir riesgo de síndrome de Dumping, si bien en las series de casos no se menciona”, describe el especialista.
El G-POEM no presenta contraindicación formal como tal, siempre y cuando el paciente esté adecuadamente seleccionado. “Pero es cierto que aquellos pacientes con secuelas gástricas de una cirugía previa o un proceso inflamatorio como una úlcera en antro o en píloro podrían suponer una dificultad técnica difícil de solventar”, admite el Dr.
Referencias
1. NIDDK (The National Institute of Diabetes and Digestive and Kidney Diseases. Health Information Center). ‘La gastroparesia’. Alimentación, dieta y nutrición. Difusión online: https://www.niddk.nih.gov/health-information/informacion-de-la-salud/enfermedades-digestivas/gastroparesia
2. Yago González Lama, Javier P. Gisbert. ‘Trastornos del vaciamiento gástrico. Gastroparesia. Atonía gástrica. Estenosis pilórica’. Sección 3. Estómago. 261-269. Difusión online Asociación Española de Gastroenterología (AEG): https://www.aegastro.es/sites/default/files/archivos/ayudas-practicas/17_Trastornos_del_vaciamiento_gastrico.pdf




