Redacción Farmacosalud.com
Bajo el título ‘Adhesión terapéutica: un viejo problema, nuevas propuestas’, recientemente tuvo lugar un webinar formativo que contó con las exposiciones de los Drs. Enrique García Huete, psicólogo clínico y Prof. de Psicología en la Universidad Cardenal Cisneros de Madrid; Jordi Giner, profesional de Enfermería Respiratoria del Hospital de la Santa Creu i Sant Pau (Barcelona); Fº Javier Plaza Zamora, farmacéutico comunitario en Mazarrón (Murcia), y Edoardo Melilli, nefrólogo del Hospital Universitario de Bellvitge (l’Hospitalet de Llobregat, en Barcelona), quien advirtió que la complejidad de la enfermedad renal va asociada a “un riesgo elevado de no adhesión al tratamiento”. La sesión, patrocinada por CHIESI y auspiciada por la Cátedra INSPIRA-UAB (Instituto para la Investigación Respiratoria Avanzada, en Barcelona) y la Fundació Catalana de Pneumologia (FUCAP)[Fundación Catalana de Neumología], fue moderada por el Dr. Vicente Plaza, director de dicha Cátedra.

Fuente: www.farmacosalud.com
Diagnóstico y tratamiento de la baja adhesión terapéutica en patología renal
Con el Dr. Edoardo Melilli
“El paciente renal es un paciente complejo, y es un paciente que tiene un riesgo elevado de no adhesión al tratamiento”, aseveró el Dr. Melilli. Existen varios condicionantes que explican la conformación de ese perfil de enfermo: la cronicidad de la afección, la pluripatología asociada (presencia de hipertensión, diabetes…), la complejidad de los esquemas terapéuticos vinculados al tratamiento del riñón (es un órgano fundamental a la hora de mantener toda una serie de metabolismos y sistemas), y la elevada necesidad asistencial que requieren estos pacientes.
Cuando se habla de enfermo renal, se habla de sujetos con insuficiencia renal en diferentes estadíos. Son personas que pueden llegar a necesitar un tratamiento sustitutivo del riñón, ya sea a través de un trasplante renal o ya sea mediante diálisis (hemodiálisis, diálisis peritoneal). Si se quiere llevar a cabo un buen seguimiento de la adhesión terapéutica en estos pacientes, hay que verificar varios aspectos, como es el cumplimiento del tratamiento farmacológico, la dieta (por ejemplo regímenes hiposódicos, dado que la mayoría de estos enfermos son hipertensos, etc.), y la realización de actividad física.
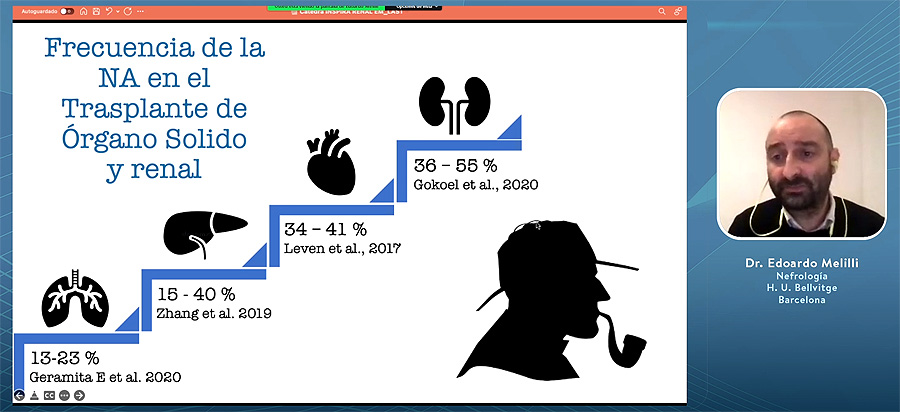
Se ha comprobado que la No Adhesión (NA) al tratamiento en enfermedad renal tiene un impacto muy importante sobre el control de la presión arterial, existiendo en paralelo un riesgo de progresión de la insuficiencia renal. Todo ello favorece la posibilidad de que se incrementen los índices de mortalidad. En diálisis, la NA “es muy frecuente” y tiene también un “impacto muy importante”, destacó Melilli.
Fuente: www.farmacosalud.com
En una comparativa derivada de la revisión de la literatura sobre varios tipos de injertos de órgano sólido (pulmón, hígado, etc.), se vio que el incumplimiento más prevalente es el que recae en el ámbito del trasplante de riñón. Tanto es así, que el 50% de causas de rechazo humoral, que es la segunda causa de pérdida del injerto renal, son debidas a la no adhesión al tratamiento. Se considera a la NA “el factor más importante modificable para evitar la pérdida de un injerto”, explicó el especialista.
Los métodos directos para evaluar el incumplimiento terapéutico “tienen un coste” y “no son fácilmente aplicables”, advirtió el nefrólogo del Hospital Universitario de Bellvitge. Según añadió, en un futuro quizás haya píldoras que se disuelvan y envíen una señal electrónica a un chip externo dedicado a registrar la toma de medicación, o que se disuelvan en la sangre y cambien el color de un tatuaje destinado a constatar determinadas variables orgánicas del paciente. Pero, por ahora, no se dispone de todo ese arsenal de control.
Fuente: www.farmacosalud.com
En cuanto a los métodos indirectos para evaluar la NA, existen los cuestionarios y, por otro lado, la mera sospecha del personal sanitario o ‘medication possession rate’ (verificar si el enfermo ha recogido la medicación en farmacia). La tecnología permite utilizar las denominadas Smart Pill Box, que son cajas electrónicas inteligentes que registran la apertura del recipiente farmacológico. Si se ha abierto, quiere decir que el paciente, como mínimo, ha ido a buscar la pastilla, y que muy probablemente la ha tomado. Hay otros métodos indirectos como la medición de los valores de fosfatemia, de hematocrito, etc., y la utilización de las aplicaciones o apps implantadas en dispositivos inteligentes.
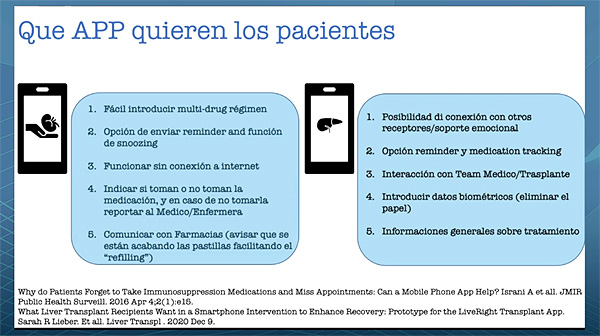
Una vez asumido que “la adherencia se puede perder en cualquier momento”, entran en juego los recursos digitales tipo app, cuyo uso permite detectar o mejorar el cumplimiento terapéutico, señaló el Dr. Melilli. De acuerdo con el ponente, los pacientes que recurren a una de estas aplicaciones no buscan únicamente un recordatorio de las tomas, sino que “quieren algo más”, como es poder comunicarse con los farmacéuticos clínicos o con el equipo médico. De entre las apps destinadas a mejorar el cumplimiento en enfermedad renal, se creó una para intentar monitorizar a los enfermos, pero se comprobó que, al cabo del tiempo, muchos de sus usuarios dejaban de usarla. Con respecto a la aplicación Trackyourmed, se llegó a la conclusión de que podía ser útil para monitorizar y detectar la adherencia, aunque “no para mejorarla”, admitió el facultativo.
Según Melilli, ha quedado demostrado que, en el terreno de la afección y trasplante renal, los mejores recursos para mejorar la adherencia son los que se basan en la implantación de la terapia cognitivo-conductual y la entrevista motivacional. Por ejemplo, en un estudio sobre insuficiencia renal avanzada crónica en el que se instauró un control mensual y se contaba con la intervención de un psicólogo clínico que realizaba entrevistas motivacionales, se observó que los enfermos progresaban adecuadamente en lo que eran los parámetros de adherencia y cambios de comportamiento. Asimismo, en otra investigación se vio que si un farmacéutico clínico se ocupaba de asistir informativamente a los pacientes en los aspectos relativos a la medicación, “había una mejoría del conocimiento pero también de la adhesión al tratamiento”, aseguró el nefrólogo. Las sesiones de 20 minutos adscritas al modelo ‘individual counselling’ en pacientes de alto riesgo también han aportado progresos en la fidelización a la dieta asignada y en el cumplimiento terapéutico. En otro estudio, un ‘coach’ (algo así como un motivador) que guiaba a enfermos jóvenes obtuvo igualmente buenos resultados.

Fuente: www.farmacosalud.com
El Dr. Melilli acabó su ponencia afirmando que “el approach a la no adhesión tiene que ser multidisciplinar”, es decir “todos tienen que contribuir”.
Para conocer con detalle la exposición del Dr. Melilli, entrar en la siguiente grabación del webinar:




