Redacción Farmacosalud.com
Aunque suene a tópico, es verdad: ‘Parece que fue ayer cuando…” En este caso, ocurre algo parecido con la neuroestimulación cerebral profunda, que empezó a aplicarse como tratamiento para la enfermedad de Parkinson en España hace casi 20 años, en 1997. Por lo tanto, ‘parece que fue ayer cuando’ el doctor Fernando Seijo dirigió ese primer procedimiento, un punto de partida terapéutico que ha permitido, casi dos décadas después, sacar una serie de conclusiones: “La neuroestimulación cerebral profunda (ECP) es una técnica eficaz y segura para el paciente. Podemos decir que la mejoría a los 10 años de la ECP se mantiene prácticamente estable para posteriormente ir declinando su efecto terapéutico según va progresando la enfermedad. Todavía sigo consultando a pacientes a los que se les realizó una ECP hace más de 15 años y presentan una calidad de vida muy aceptable”, refiere Seijo.
De hecho, afirma el doctor, las mejoras en la calidad de vida obtenidas con esta terapia se observan “no solamente en la actividad motora (mejoría en el andar así como disminución de la rigidez, enlentecimiento y temblor), sino también en la calidad de sueño y en la esfera psíquica”. El facultativo, que ejerce como neurocirujano consultor en el Centro Médico de Asturias (Oviedo), opina que “en los próximos años la ECP se dirigirá hacia la nanotecnología. Es decir, hacia aparatos más pequeños que puedan implantarse en nuevas dianas cerebrales y en los que su recarga eléctrica no sea por baterías”.

Doctor Fernando Seijo
Fuente: Dr. Seijo
-En 1997 usted dirigió la primera neuroestimulación cerebral profunda en España para un paciente con enfermedad de Parkinson. ¿Casi 20 años después, qué conclusiones saca en relación al uso de esta terapia para casos de Parkinson? ¿Los efectos terapéuticos obtenidos se han mantenido o incluso mejorado a lo largo de esos casi 20 años?
Después de implantar más de 750 electrodos intracerebrales a más de 400 pacientes con enfermedad de Parkinson, la conclusión más importante es que la neuroestimulación cerebral profunda (ECP) es una técnica eficaz y segura para el paciente. Podemos decir que la mejoría a los 10 años de la ECP se mantiene prácticamente estable para posteriormente ir declinando su efecto terapéutico según va progresando la enfermedad. Todavía sigo consultando a pacientes a los que se les realizó una ECP hace más de 15 años y presentan una calidad de vida muy aceptable.
-¿Qué mejoras obtiene, en términos de calidad de vida, el paciente de Parkinson al someterse a este procedimiento?
Actualmente hemos mandado un artículo científico para su publicación en el que demostramos que la mejoría de esta terapia se obtiene no solamente en la actividad motora (mejoría en el andar así como disminución de la rigidez, enlentecimiento y temblor), sino también en la calidad de sueño y en la esfera psíquica. Todo esto se traduce en una mejoría importante en la calidad de vida.
-¿En qué perfil de pacientes de Parkinson funciona mejor la neuroestimulación cerebral profunda?
Todos los enfermos de Parkinson sometidos a ECP previamente fueron sometidos a unos rigurosos criterios de inclusión y exclusión. Estos criterios se realizan para optimizar la cirugía y no dar falsas expectativas. El paciente ideal sería varón/mujer de 55-60 años con evolución de enfermedad de unos 6 años y fracaso de la terapia farmacológica. Estudios medios (nivel cultural medio para poder interpretar las normas de funcionamiento del aparato), no antecedentes de enfermedades importantes y una resonancia cerebral normal para su edad.
-¿Cuándo procede aplicar esta técnica: justo al diagnosticarse la enfermedad o bien hay que esperar un tiempo?
Esta técnica deberá aplicarse una vez haya fracasado el tratamiento farmacológico y la evolución de la enfermedad sea de por lo menos 5 años, ya que al ser el diagnóstico de la enfermedad de Parkinson clínico, se cree que este es el periodo que se precisa para descartar otras enfermedades parecidas al Parkinson.
-¿En el ámbito del Parkinson, es posible reducir e incluso prescindir del tratamiento farmacológico gracias a la neuroestimulación cerebral profunda?
Habitualmente se produce una reducción de la medicación, especialmente levodopa, del 55%. En un 20% de pacientes llega prácticamente a desaparecer la medicación. Este hecho permite prolongar más adelante (años) la ventana terapéutica.
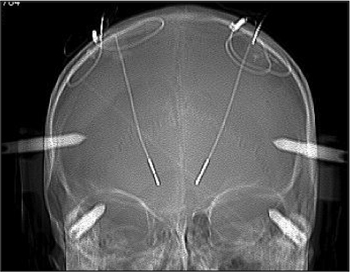
Un ejemplo de neuroestimulación cerebral profunda
Fuente: Dr. Seijo
-¿La neuroestimulación cerebral profunda para tratar el Parkinson está contraindicada en algún caso?
Solamente está contraindicada cuando no se cumplen los criterios de inclusión y exclusión. En resumen, estos criterios definen a un paciente susceptible de neuroestimulación cerebral profunda si la enfermedad lleva más de 5 años, si el diagnóstico está suficientemente claro, si no tiene una enfermedad grave que contraindique una cirugía, si no existe deterioro cognitivo importante y finalmente si tiene una resonancia cerebral dentro de la normalidad para su edad. Y, por supuesto, que exista fracaso del tratamiento farmacológico.
-¿Hay efectos secundarios derivados de este procedimiento?
Como toda cirugía no está exenta de riesgos. Se habla de un índice de mortalidad del 0-2%. En nuestra experiencia hemos obtenido los siguientes resultados: índice de buena implantación de electrodo 95,59%, índice de mortalidad por electrodo implantado 0%, índice de morbilidad por electrodo implantado 0,12%, e índice de secuelas por electrodo implantado 0,0043%[1]. Estos datos demuestran que, aunque es una cirugía muy sofisticada que requiere personal altamente cualificado, en la disyuntiva riesgo/beneficio es muy superior el segundo concepto, o sea, el ‘beneficio’.
-¿Hay algún avance con respecto a esta técnica (mejora de maquinaria, mejora del procedimiento, etc) que acabe de producirse o esté a punto de producirse?
Se ha progresado mucho en los últimos años. Por un lado, en el conocimiento de la enfermedad, en la rigurosidad de la selección de los pacientes, en la optimización de la metodología quirúrgica a través de la curva de aprendizaje y puesta en valor del conocimiento del cirujano, etc. Y por otro lado en la tecnología. Actualmente ya hay en el mercado sistemas de neuroestimulación cerebral profunda recargables con una duración de más de 20 años y unos electrodos que pueden mandar el flujo eléctrico hacia donde nosotros deseemos.
-¿Qué retos de futuro aguardan a la neuroestimulación cerebral profunda, hacia dónde se dirige esta terapia en términos de investigación?
Creo que en los próximos años la ECP se dirigirá hacia la nanotecnología. Es decir, hacia aparatos más pequeños que puedan implantarse en nuevas dianas cerebrales y en los que su recarga eléctrica no sea por baterías. En un principio las dianas cerebrales que se utilizaban para la ECP en la enfermedad de Parkinson eran el tálamo (núcleo intermedio) y el globo pálido interno o pálido interno. Actualmente, la diana más utilizada es el núcleo subtalámico y en determinados pacientes el núcleo pedúnculo pontino. Es decir, en unos años se ha pasado de una diana a cuatro.
Referencias
1. Acta Neurochir 2014, 156:1505–1512




