Dr. Iñaki Comas / Redacción Farmacosalud.com
Un estudio internacional[1] constata, por primera vez, que el contagio de la tuberculosis (TB) se puede producir incluso antes de que aparezcan los primeros síntomas de la patología. “En primer lugar, debemos aclarar la diferencia que hay entre infección y enfermedad. Un 25% de la población está infectada por la bacteria de la tuberculosis. Sin embargo, sólo un 5-10% desarrollará en algún momento la enfermedad que típicamente se ha asociado a episodios crónicos de tos, lesiones en radiografías de pulmón y pérdida de peso”, explica el Dr. Iñaki Comas, científico titular del CSIC, jefe de la Unidad de Genómica de la Tuberculosis en el Instituto de Biomedicina de Valencia (IBV) e investigador principal de dicho estudio.
Hasta ahora se había asumido que sólo los casos de tuberculosis manifiesta -lo que se llama tuberculosis activa- pueden transmitir la afección, mientras que el resto, los que están latentemente infectados, no. “Lo que hemos hecho para saber cuándo cada caso de TB ha transmitido la enfermedad es secuenciar el genoma de la bacteria de cada caso con tuberculosis activa en la Comunidad Valenciana durante tres años. A continuación, hemos desarrollado un modelo predictivo para intentar ver si cada una de esas personas ha transmitido la enfermedad a otro sujeto en nuestra población y, si es así, cuándo. Debido a limitaciones del modelo, muchos casos no los podemos predecir pero sí podemos hacerlo con alta precisión en un porcentaje de ellos”, apunta el Dr. Comas.

El Dr. Iñaki Comas (en primer término de la fotografía) y el doctorando que ha llevado la investigación, Irving Cancino Muñoz
Imagen facilitada por Fisabio
Difusión: Dr. Comas
Alrededor de un 30% de los casos han transmitido la bacteria antes de tener síntomas
“Nuestro modelo predice que alrededor de un 30% de los casos de TB han transmitido la bacteria antes de tener síntomas, por tanto, durante el periodo que tradicionalmente hemos considerado como latencia. Estos datos concuerdan con los de otras disciplinas que demuestran que la TB latente es compleja y que hay personas que son capaces de controlar la infección, mientras que otras, aunque en un primer momento estén asintomáticas, son las que con más probabilidad progresarán a tuberculosis activa. Este último grupo, que ahora denominamos tuberculosis subclínica, es el que creemos que representa el 30% de casos que transmiten la enfermedad antes de presentar síntomas”.
Así pues, de acuerdo con la nueva investigación, hasta en un 30% de los casos se produce la transmisión de la TB cuando la afección está en estado latente o asintomático (estado subclínico de la enfermedad). El científico titular del CSIC admite que no había pronósticos fiables sobre la cifra de contagios que podría llegar a descubrirse a partir del análisis de los casos de TB subclínica: “No teníamos claro qué cifra esperar. Tradicionalmente siempre hemos considerado una dicotomía clara entre TB latente/activa, siendo únicamente la activa la que podía contagiar. Esperábamos que el fenómeno ocurriera, pues datos inmunológicos y de imagen por PET/CT de otras cohortes parecían indicar que había casos latentes que no controlaban la infección”. La cifra exacta de contagios, sin embargo, habrá que confirmarla en otros escenarios epidemiológicos, pues hay muchos factores que afectan a la transmisión en general, como por ejemplo la prevalencia del virus del VIH en la población y la presencia de otros factores de riesgo.
“Hay que hacer una búsqueda activa de casos y tratarlos antes de los primeros síntomas”
Desde que en 1993 la tuberculosis fuera declarada una emergencia global, el plan de control de la patología se ha basado sobre todo en el diagnóstico rápido y en el seguimiento del tratamiento, asumiendo que, de esta manera, se curará al paciente y a la vez se evitará la transmisión. Este modelo asume que el enfermo, una vez tenga los síntomas, buscará apoyo en el sistema de salud. Es lo que se conoce como búsqueda pasiva de casos. “No obstante -señala Comas-, que la enfermedad se pueda transmitir antes de los síntomas apoya lo que los modelos epidemiológicos ya decían. Hay que hacer una búsqueda activa de casos y ponerlos en tratamiento antes incluso de que aparezcan los primeros síntomas, durante el estado subclínico”.

Autor/a: re_birf
Fuente: Flickr / Creative Commons
Si bien los modelos matemáticos apoyan la búsqueda activa, “la verdad es que, en aquellos sitios donde se ha implementado, no siempre ha funcionado”, puntualiza el Dr. Comas. “Por una parte, hay un problema logístico: si un 25% de la población en un país de alta incidencia está infectado, es muy difícil y costoso detectar a todos esos individuos. Por otra parte, hay un problema diagnóstico. Las pruebas actuales no nos permiten diferenciar entre estado subclínico o no, de manera que todos los casos latentes son tratados de igual modo. Por consiguiente, el cambio en el control de la TB debe llevar aparejado nuevos diagnósticos en forma de biomarcadores que nos permitan predecir quiénes de entre el 25% infectado están en estado subclínico y, por tanto, con altas probabilidades de transmitir la enfermedad”, expone.
“Mientras no podamos identificar un biomarcador claro, será difícil identificar a ese porcentaje concreto de casos latentes con enfermedad subclínica. En una primera instancia se puede intensificar la búsqueda activa de casos en zonas de alta marginalidad o de exclusión social, así como en puntos calientes donde se concentran los casos de tuberculosis”, refiere el jefe de la Unidad de Genómica de la Tuberculosis en el IBV.
Todas estas cuestiones son especialmente relevantes para aquellos países donde la TB tiene una incidencia muy alta, pues en ellos es donde la transmisión cobra un papel más importante. La búsqueda activa de casos concentrándose en los contactos de casos de tuberculosis ha permitido bajar significativamente la incidencia de la enfermedad, tal y como se ha demostrado en algunos ensayos clínicos. “Probablemente, ese deba ser el modelo al que se tenga que ir en muchos países, combinado con un nuevo diagnóstico de enfermedad subclínica”, establece el experto a modo de posibles soluciones para evitar contagios a partir de los sujetos asintomáticos.
TB subclínica: por observación, no puede diferenciarse de otros estadíos de la infección
La tuberculosis está causada por Mycobacterium tuberculosis, una bacteria que casi siempre afecta a los pulmones (…) Los síntomas comunes de la tuberculosis pulmonar activa son tos productiva (a veces con sangre en el esputo), dolores torácicos, debilidad, pérdida de peso, fiebre y sudores nocturnos[2]. Debe sospecharse tuberculosis pulmonar en pacientes con síntomas respiratorios durante más de 2-3 semanas[3].
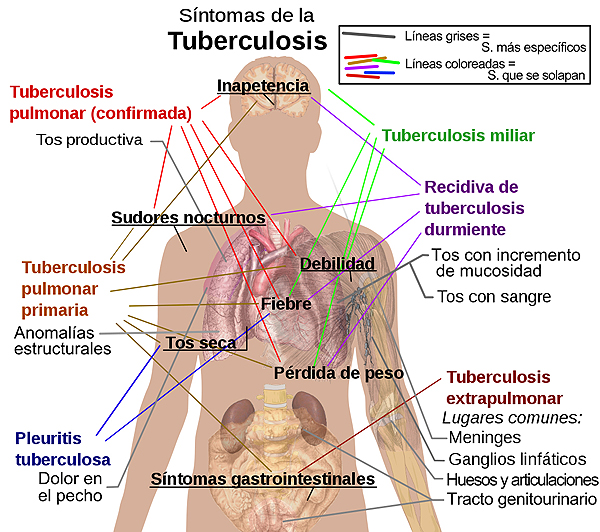
Principales síntomas de variantes y etapas de la tuberculosis. Muchos síntomas se solapan en varias variantes, mientras que otros son más (pero no del todo) específicos de ciertas variantes. Múltiples variantes pueden estar presentes al mismo tiempo
Autor/a de la imagen: Basquetteur
Fuente: Wikipedia
Llegados a este punto… ¿existe alguna forma de sospechar de la presencia de tuberculosis subclínica sin el uso de pruebas diagnósticas, es decir, sólo por observación? “El reconocimiento de la tuberculosis subclínica como un estado propio dentro de la latencia ha sido relativamente reciente, si bien ha habido muchos casos informados históricamente que, casi siempre, se han tratado como anecdóticos. Esto comporta que no se haya puesto el foco en la enfermedad subclínica, entre otras cosas porque por observación no se puede diferenciar de otros estadíos de la infección, por ejemplo de casos que son capaces de contener la infección durante mucho tiempo. De hecho, recientemente, usando pruebas moleculares en autopsias, se ha detectado un porcentaje significativo de casos con evidencia de lesiones y presencia del bacilo, pero cuya TB nunca fue diagnosticada. Esto nos habla de las dificultades de encontrar cuadros subclínicos en oposición a casos de TB activa con los síntomas clásicos”, indica Comas.
Avances en la identificación de los denominados ‘casos índice’
Según el investigador, su estudio sobre TB también ahonda en los denominados ‘casos índice’ (primer caso detectado en un brote de tuberculosis o aquel paciente que declara sus síntomas de forma más temprana): “En nuestro caso, podemos saber -usando el mismo modelo comentado anteriormente- si el caso índice se encuentra entre aquellos estudiados y, si es así, podemos identificarlo. Al igual que con las transmisiones, este análisis no siempre es posible. Pero para aquellos grupos de transmisión que hemos podido analizar, encontramos casos en los que el paciente índice está presente y coincide con el primer caso diagnosticado, pero también casos donde el paciente índice es el segundo o el tercer diagnosticado. Esto es importante, pues habitualmente, en el control de la transmisión, muchos esfuerzos se centran en los contactos del paciente índice”.
“También encontramos algún caso en el que el paciente índice no está entre los analizados. Esto no quiere decir que se haya perdido… nuestro análisis incluye tres años, por lo que es posible que el paciente índice sea de un año anterior. Nuestra herramienta es muy útil en países donde la notificación de casos de TB es deficitaria, ya que puede indicar casos que están transmitiendo la enfermedad y que no han sido aún identificados”, destaca el Dr. Comas.
Fuente: www.farmacosalud.com / IMAGEN DE ARCHIVO
Gentileza del Centro Nacional de Microbiología. Instituto de Salud Carlos III de Madrid
Por otro lado, el nuevo estudio establece que la diabetes está presente en un 62% de los casos de contagio de tuberculosis. Se sabe que la diabetes aumenta tres veces la posibilidad de tener tuberculosis activa en los sujetos infectados. Los mecanismos no están totalmente clarificados, pero la patología diabética tiene un efecto general en un funcionamiento distorsionado del sistema inmune, por lo que no es sorprendente que este mal funcionamiento se vea reflejado en la tuberculosis.
“Lo que nosotros vemos es que la gente que transmite la TB tiene diabetes como factor de riesgo -afirma Comas-. Con todo, esta asociación es débil debido al bajo número de casos con diabetes y tuberculosis en nuestra población. Por tanto, debe ser corroborado en países donde hay una importante sindemia* de tuberculosis/diabetes, como en México. La asociación de la diabetes con la transmisión, no sólo con la enfermedad de la TB, puede que esté relacionada con el hecho de que la diabetes exacerba la extensión de las lesiones en el pulmón, alteración conocida como cavitación, que se sabe que está asociada positivamente con la capacidad de infección”.
………………………….
* Sindemia: sinergia de epidemias
Referencias
1. Xu Y, Cancino-Muñoz I, Torres-Puente M, Villamayor LM, Borrás R, Comas I, et al. High-resolution mapping of tuberculosis transmission: Whole genome sequencing and phylogenetic modelling of a cohort from Valencia Region, Spain. PLoS Med. 2019 Oct 31;16(10):e1002961. doi: 10.1371/journal.pmed.1002961. eCollection 2019 Oct. https://journals.plos.org/plosmedicine/article?id=10.1371/journal.pmed.1002961
2. Organización Mundial de la Salud (OMS). Tuberculosis. Octubre 2019. https://www.who.int/es/news-room/fact-sheets/detail/tuberculosis
3. González-Martína JJ, García-García JM, Anibarro L, Vidal R, Esteban J, Blanquer R, et al. Documento de consenso sobre diagnóstico, tratamiento y prevención de la tuberculosis. Arch Bronconeumol. (Mayo 2010). Vol. 46. Núm. 5. Páginas 255-274. DOI: 10.1016/j.arbres.2010.02.010. Difusión online Elsevier https://www.archbronconeumol.org/es-documento-consenso-sobre-diagnostico-tratamiento-articulo-S0300289610000785




