Redacción Farmacosalud.com
Por primera vez, un foro multidisciplinar de 50 especialistas logra un consenso en el manejo de los pacientes con edema macular diabético (EMD) basado en unas recomendaciones en el uso de Ozurdex® (implante intravítreo de dexametasona). El proyecto denominado Momemtum-D, ‘Avanzando en las estrategias de tratamiento de Edema Macular Diabético (En busca de mejores resultados en salud)’, llevado a cabo con la colaboración de los laboratorios Allergan, ha sido presentado durante el 18º Congreso de EURETINA celebrado en Viena del 20 al 23 de septiembre. Entre las principales conclusiones, cabe destacar como Ozurdex® es recomendable en patrones de edema macular inflamatorio como el difuso o cistoideo. La actividad de este implante también posibilita su combinación, ya que controla la liberación de mediadores inflamatorios.
Por otro lado, el tratamiento con un implante intravítreo de dexametasona puede utilizarse como tratamiento de primera línea en diversas situaciones clínicas[1]. Para ello, “se suele tener en cuenta las características de cada paciente. Pero en el consenso destacan casos de EM de predominio difuso, con desprendimiento del neuroepitelio, quístico, o con puntos hiperreflectivos; pacientes vitrectomizados y pesudofáquicos (o que se van a intervenir de cataratas) y pacientes con accidentes cerebrovasculares o cardiovasculares previos[1]”, destaca el Dr. Alfredo García Layana, especialista en Oftalmología de la Clínica Universidad de Navarra y coordinador del Comité Científico de Momemtum-D.

Autor/a: Piotr Siedlecki
Fuente: www.publicdomainpictures.net
Rápida velocidad de acción en un porcentaje elevado de pacientes
Los expertos concluyen que este implante es capaz de conseguir una buena respuesta anatómica, aportar una rápida velocidad de acción en un porcentaje elevado de pacientes[1], y afirman que el inicio del tratamiento con esta opción terapéutica facilita su cumplimiento en la práctica clínica real[1]. Añaden que no debe retrasarse el cambio al implante intravítreo de dexametasona cuando no se observa respuesta a un fármaco anti-VEGF[1], que se haya administrado unas 3 veces. De hecho, “si tras la primera inyección hay menos de un 10% de reducción del grosor macular central, existe una alta probabilidad de que nos encontremos ante un no respondedor y se puede plantear un cambio de agente terapéutico”, explica el Dr. Alfredo García Layana.
El experto destaca, además, que “aunque se ha comprobado que hay aproximadamente un 23% de pacientes que desarrollan una respuesta tardía (slow responders) si se mantiene la terapia antiangiogénica, y el edema macular se cronifica, pueden producirse daños en las células nobles de la retina. La consecuencia es que la visión en el futuro ya no mejorará, aunque eliminemos el edema”.
La falta de adherencia al tratamiento, un problema de gran magnitud
En cuanto a los criterios de valoración de la respuesta anatómica, coinciden en que el 10% de reducción del grosor macular central (GMC) debe ser el mínimo, y este “consiste en que un paciente con un GMC de 600 micras presente un grosor de 540 micras tras el tratamiento. Por eso, una respuesta inferior se plantea que se trata de un no respondedor”, añade el Dr. Alfredo García Layana. La falta de adherencia, tanto al tratamiento como a las visitas de control en enfermedades crónicas (DMAE, EMD, glaucoma…), se están convirtiendo en un problema de gran magnitud, y por ello “la dexametasona intravítrea proporciona un efecto rápido, el número de inyecciones y visitas se reduce, y estos factores podrían ayudar a mejorar la adherencia al tratamiento”, afirma el especialista.
Momemtum-D, presenta un enfoque global y representativo formado por especialistas sanitarios implicados directamente en el control de la enfermedad, como oftalmólogos, endocrinos y psicólogos expertos. A través de la celebración del foro, se han debatido temas de interés de la práctica clínica diaria y con las conclusiones obtenidas se ha alcanzado un consenso empleando el método Delphi. Una metodología, cada vez más popularizada, que “ha demostrado su eficacia para alcanzar consensos basados en la experiencia y sentido común, en los que participan un alto número de expertos, sobre temas complejos donde no existe evidencia científica proveniente de ensayos clínicos”, concluye García Layana.
El implante libera la dexametasona en la retina durante varios meses
Desarrollado para el tratamiento de la retinopatía, OZURDEX® es un implante intravítreo de liberación sostenida que contiene 0,7 mg de dexametasona en el sistema de liberación de medicamentos (DDS) de polímero sólido NOVADUR™. Viene preparado en un aplicador desechable especialmente diseñado para insertarlo vía pars plana en la cavidad vítrea del ojo. Tras la inyección intravítrea, el implante se degrada lentamente y libera la dexametasona directamente en la retina durante un periodo de varios meses[2].
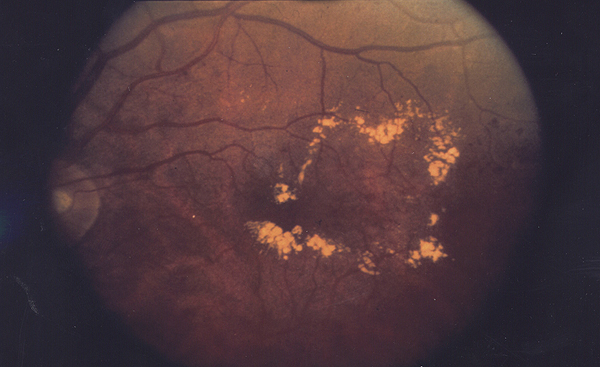
Edema macular diabético. La mácula está rodeada de un anillo de exudados duros de color amarillento
Autor/a de la imagen: National Eye Institute, National Institutes of Health (photographer credit not given) - National Eye Institute photography page
Fuente: Wikipedia
En el EMD, el mecanismo de acción de la dexametasona actúa suprimiendo la inflamación, reduciendo el edema macular (hinchazón) y mejorando la agudeza visual. OZURDEX® se comercializa en España como tratamiento autorizado para el deterioro de la visión debido a edema macular diabético (EMD) en pacientes pseudofáquicos, en pacientes en los que se considera que presentan una respuesta insuficiente, o en los que no es apropiada la terapia no-corticoidea, para el edema macular después de una oclusión de rama venosa retiniana (ORVR) u oclusión venosa retiniana central (OVCR) y para la inflamación del segmento posterior del ojo que se presenta como uveítis no infecciosa.
400.000 personas en España sufren edema macular diabético
La seguridad y eficacia de OZURDEX® en el tratamiento del edema macular diabético se evaluó mediante el ensayo clínico MEAD[3], que consistió en dos estudios de fase III a 3 años, controlados, aleatorizados, con doble enmascaramiento y multicéntricos en los que participaron más de 1.000 pacientes que recibieron tratamiento con 350 µg (no comercializado) de dexametasona, 700 µg dexametasona o inyecciones simuladas.
Aproximadamente 400.000 personas en España sufren edema macular diabético[4,5], una complicación frecuente en pacientes con diabetes[6,7]. Esta patología metabólica y crónica produce inflamación, la cual provoca edema macular y un escape de líquido hacia la mácula (la parte del ojo donde se produce la visión fina de los detalles). Si el edema macular no se trata, puede producir pérdida de visión y finalmente ceguera[8]. Es más, es probable que la incidencia de EMD se eleve debido a la mayor prevalencia de diabetes en Europa, que se espera que aumente del 8,5% en 2013 al 10,3% en 2035[9], lo que significa que, en 2035, aproximadamente 515.000 pueden tener EMD.
Referencias
1. Fuente: Resultado consenso Delphi Momemtum-D, ‘Avanzando en las estrategias de tratamiento de Edema Macular Diabético (En busca de mejores resultados en salud)’ Julio 2018
2. Ficha Técnica de ® disponible en www.aemps.gob.es
3. Boyer DS et al. Three-year, randomized, sham-controlled trial of dexamethasone intravitreal implant in patients with diabetic macular edema. Ophthal 2014: 1-11 Epub ahead of print
4. Vila L et al. Retinopatía diabética y ceguera en España. Epidemiología y prevención. Endocrinología y Nutrición. 2008; 55:459-75. - vol.55 núm 10.
5. Romero P, Almena M, Baget M, Méndez I, Alvat M. Actualización en la epidemiología del Edema Macular Diabético. Anales de Oftalmología. 2005; 13:92-102
6. Petrella RJ, et al. Prevalence, Demographics, and Treatment Characteristics of Visual Impairment due to Diabetic Macular Edema in a Representative Canadian Cohort. Journal of Ophthalmology. 2012;2012:159167.
7. Mohamed Q, et al. Management of diabetic retinopathy: a systematic review. JAMA 2007;298:902–916.
8. Chen E, et al. Burden of illness of diabetic macular edema: literature review. Current Medical Research & Opinion 2010;26(7):1587–1597.
9. International Diabetes Federation (IDF). IDF Diabetes Atlas - 2013;Sixth Edition: 1-160




