Redacción Farmacosalud.com
Los preparados vacunales frente al coronavirus de la compañía Pfizer, que requieren un almacenamiento prolongado a -70°C, ya han empezado a ser administrados en España. Si bien el inicio de la campaña de vacunación es una excelente noticia, en paralelo surgen una serie de interrogantes sobre el alcance de la nueva vacuna. Por ejemplo: ¿una persona vacunada frente al COVID-19 puede transmitir el coronavirus? El Dr. Fernando Moraga-Llop, vicepresidente de la Asociación Española de Vacunología (AEV), se encarga de contestar todas esas preguntas. Pero antes, cabe recordar que una cosa es el SARS-CoV-2, el coronavirus que infecta y que es el causante del COVID-19, y otra el COVID-19, que es la enfermedad causada por dicho patógeno.
-¿Si alguien está vacunado frente al COVID-19 no desarrollará esta enfermedad, la desarrollará de manera asintomática, o la desarrollará con síntomas leves?
La eficacia de esta vacuna en los ensayos clínicos es del 95%, pero habrá que ver qué ocurre una vez se haya llevado a cabo la campaña de vacunación. Lógicamente, la eficacia será de alrededor de un 90%: quiere esto decir que habrá un pequeño porcentaje de personas que, a pesar de estar vacunadas, no estarán protegidas. Por lo tanto, podrán infectarse por coronavirus SARS-CoV-2 y podrán enfermar. Ese 5-10% de personas estarán vacunadas pero no inmunizadas, o sea, la vacunación no les habrá producido una inmunización o no les habrá generado defensas frente al COVID-19.

Dr. Fernando Moraga-Llop
Fuente: AEV
Siendo la eficacia en ensayos clínicos del 95%, se podría pensar sólo en un 5% de no inmunizados, pero ese porcentaje lo podemos ampliar hasta el 5-10% por lo que pueda pasar en la vida real, una vez el preparado vacunal esté en la ‘calle’. La eficacia de un fármaco se mide en ensayos clínicos, que están muy controlados, pero en la vida real esa utilidad puede variar… ahora bien, podría ser incluso que la eficacia de la vacuna fuera superior por la inmunidad de grupo o colectiva. Habrá que verlo sobre la marcha.
-¿De ninguna manera, estando vacunado frente al COVID-19, se desarrollará COVID-19 grave?
Hay muy pocas posibilidades de enfermar severamente porque la protección frente a la forma grave es muy buena. Con todo, realmente ninguna vacuna protege al 100%, por lo que el riesgo de desarrollar COVID-19 grave nunca será 0 por más que se esté vacunado. Pero enfermar gravemente sería algo muy infrecuente. En los ensayos clínicos se ha visto que en los vacunados hay una disminución de las formas leves y de las formas graves de la patología, y una disminución del número de hospitalizaciones.
-¿Quien esté vacunado frente al COVID-19 puede contagiar el coronavirus?
Por ahora se desconoce. Se está tratando de determinar si los sujetos vacunados pueden infectarse por coronavirus aunque estén protegidos frente a la enfermedad del COVID-19. Es decir, se tendrá que ver si es posible que un vacunado se infecte con este patógeno, lo padezca de forma asintomática y lo transmita o no a otras personas. Esto es lo que ahora mismo se está estudiando. En los ensayos clínicos realizados hasta el momento no se ha mirado la protección frente a la infección por SARS-CoV-2, se ha mirado la protección o la prevención de la enfermedad COVID-19. Lo que se está estudiando es si la vacunación también protege de la infección, es decir, si la vacuna lleva aparejado el concepto esterilizante (no dar opción alguna a la infección y por lo tanto tampoco dar opción a la transmisión de la infección), pero esto todavía no se sabe.
-¿Quien esté vacunado frente al COVID-19 puede contagiar el coronavirus a otra persona vacunada frente al COVID-19?
Ocurre lo mismo que antes: no se sabe, porque aún se desconoce si un vacunado puede infectarse con el coronavirus. Todavía no se han hecho estudios centrados en la prevención de la infección. Solamente se ha mirado la prevención del COVID-19, tanto en sus formas leves como en sus formas severas, y hospitalizaciones. Lógicamente, puede decirse que se reducirá la mortalidad por la disminución de la cifra de casos leves y graves y de las hospitalizaciones.
-La AEV está elaborando una encuesta para conocer la aceptación entre el personal sanitario y sociosanitario de las vacunas antiCOVID-19. Entendemos que la aceptación de la vacuna entre esos profesionales será masiva… ¿o bien puede haber sorpresas?
Bueno, si uno mira las coberturas vacunales frente a la gripe de las últimas temporadas estacionales, observa que precisamente el personal sanitario no ha dado ejemplo, puesto que no se ha vacunado en la proporción que sería deseable. Sin quitar la severidad que puede acarrear la afección gripal, la situación actual creada por la pandemia de COVID-19 es un escenario mucho más grave y urgente, de ahí que hayamos diseñado esta encuesta para todo tipo de profesionales sanitarios (personal de centros de salud, hospitales, etc) y trabajadores de centros sociosanitarios.
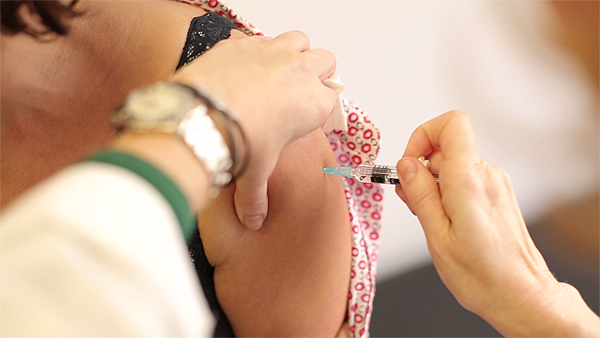
Autor/a de la imagen: Enric Arandes
Fuente: E. Arandes / www.farmacosalud.com
-En Gran Bretaña se está probando una especie de profilaxis post-exposición para casos de COVID-19. Según el diario The Guardian, el nuevo fármaco contiene anticuerpos que impedirían el desarrollo del COVID-19 en aquellas personas que hubieran estado expuestas al coronavirus, por ejemplo por haber permanecido cerca de un caso de SARS-CoV-2 en un geriátrico, lo que sería de gran ayuda a la hora de contener la enfermedad en centros residenciales. ¿Qué opina?
Sería algo así como la pastilla del día después. Constituiría un arma preventiva más. Pero lo fundamental en estas enfermedades infecto-contagiosas de tipo epidémico -en este caso pandémico- es la prevención primaria, y la prevención primaria es la vacunación. Si estamos vacunados ya no ha lugar a otro tipo de medicación. Por otra parte, si estas medicaciones contienen anticuerpos de tipo sintético se supone que pueden presentar precios elevados. Y después hay que tener en cuenta que tienen que administrarse en un plazo corto de tiempo, por lo que hay ciertos riesgos.
Por lo tanto, bienvenida sea esta posible nueva droga… pero aquí lo principal es disponer de una vacuna y que la inmunidad sea lo más larga posible. Ese período de inmunidad lo conoceremos con el paso del tiempo porque hasta ahora sólo podemos decir que la inmunidad proporcionada por la vacuna es de 4 meses, que es el tiempo correspondiente a los ensayos clínicos realizados. Ahora bien, por extrapolación a otros coronavirus diferentes al SARS-CoV-2, se puede aventurar que la inmunidad podría ser incluso de 1 o 2 años. Y si además tenemos en cuenta que, aun en plena pandemia -y por ello con un virus circulando con mucha intensidad-, el número de reinfecciones ha sido muy pequeño y que las formas graves de estas reinfecciones por COVID-19 también han sido muy infrecuentes, cabe suponer que la inmunidad será más larga que esos 4 meses.
Los casos de niños con COVID-19 han subido del 1% al 12%
Los casos de niños infectados por el coronavirus SARS-CoV-2 en España apenas representaban el 1% del total en la primera ola del COVID-19, en la que se diagnosticaron 1.400 casos en menores, de los cuales el 20% o el 25% requirieron hospitalización y solo 52 casos ingresaron en una Unidad de Cuidados Intensivos (UCI). No obstante, en la segunda ola, a finales de agosto, la proporción de niños infectados con el coronavirus ya era del 6% del total de casos en España y, a finales de septiembre, ya se habían registrado 66.000 casos de población pediátrica infectada, lo que supone el 12% del total de casos reportados por el Ministerio de Sanidad. Estos datos concuerdan con la evolución epidemiológica de otros países, como Estados Unidos, donde los casos de COVID-19 en menores se sitúan entre un 12% y 15% del total.

Atención hospitalaria durante la pandemia del COVID-19
Autoría y fuente: Francisco Àvia / Hospital Clínic
El aumento del porcentaje de casos pediátricos de COVID-19 obedece a que cada vez se realizan más test diagnósticos a toda la población, mientras que en la primera ola -en lo relativo a pacientes pediátricos- únicamente se estudiaron niños con síntomas importantes. Cabe destacar que, actualmente, la mayoría de los casos corresponden a niños asintomáticos o que presentan cuadros más leves que los de los adultos. Esos menores infectados tienen una buena evolución, ya que sólo el 1% requiere hospitalización. A pesar de ello, han surgido síndromes inflamatorios más graves pero muy infrecuentes, en niños algo mayores, que deberán ser investigados. Este es el balance del impacto del COVID-19 en pediatría expuesto en la ponencia ‘Clínica y epidemiología de la Covid-19 en niños’, presentada por la Dra. Cristina Calvo Rey, jefa del Servicio de Pediatría y Enfermedades Tropicales del Hospital Universitario La Paz de Madrid y miembro del área de Neumología Pediátrica de la Sociedad Española de Neumología y Cirugía Torácica (SEPAR), en el marco del 53 Congreso Virtual de SEPAR.
En niños a partir de los 10 u 11 años pueden presentarse los cuadros más graves
El COVID-19 que evoluciona hacia una neumonía puede aparecer en todas las edades. La fiebre sin foco puede ser uno de los síntomas del SARS-CoV-2 en niños menores de 90 días, según un estudio que está ultimando la Dra. Calvo junto a otros autores del estudio EPICO. En sujetos más mayores, a partir de los 10 u 11 años, se presentan los cuadros más graves, que se asemejan más a los de los adultos. En general, en las edades pediátricas los síntomas de COVID-19 que predominan son la cefalea, los vómitos, la linfopenia y las neumonías, que tienen unas características algo distintas a las de otros agentes bacterianos o virales.
“No hay que olvidar que en la época de la pandemia también ha habido neumonías en niños por otras causas, de otras etiologías distintas a las de la COVID-19. En los niños más mayores las neumonías que son por COVID-19 se parecen a las del adulto, pero por lo general, se manifiestan de forma más leve”, detalla la Dra. Calvo, coautora de un estudio en prensa sobre la coexistencia de varios tipos de neumonía COVID-19 y no COVID-19 en niños hospitalizados durante la pandemia llevado a cabo por investigadores del Hospital Universitario La Paz y el Hospital Infantil Universitario Niño Jesús.
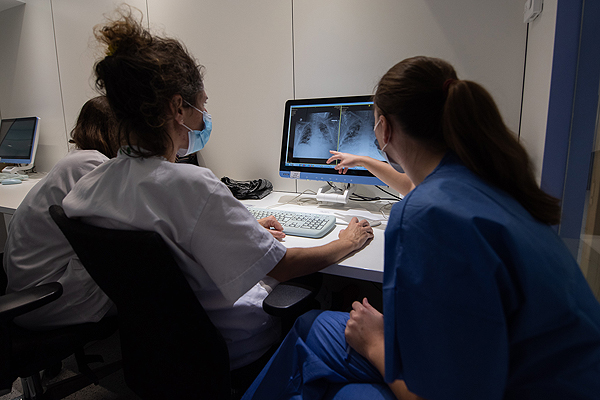
Atención de pacientes con COVID-19 en el Área de Vigilancia Intensiva (AV) del Hospital Clínic de Barcelona
Autoría y fuente: Francisco Àvia / Hospital Clínic
A finales de abril y en el mes de mayo, con el avance de la pandemia, también se detectaron casos en menores que cursaban con unos síndromes inflamatorios multisistémicos asociados con la infección de SARS-CoV-2 (MIS-C) más graves, y que requerían ingresos en UCIs. Hasta ahora, no se han identificado factores de riesgo, signos o síntomas bien definidos que hagan pensar que un COVID-19 pediátrico vaya a evolucionar hacia estos MIS-C graves. Se han detectado en pacientes pediátricos en Estados Unidos e Inglaterra; también se han detectado casos en Francia, Italia y España. Este síndrome comparte características de la enfermedad de Kawasaki, el síndrome de choque tóxico y el síndrome de activación macrofágica.




