Redacción Farmacosalud.com
El Síndrome de Leigh afecta a 1 de cada 40.000 recién nacidos, y es producida por una deficiencia en las mitocondrias, que son las encargadas de generar la energía necesaria para que la célula pueda funcionar correctamente. Así, las células que necesitan más aporte energético son las que se ven más afectadas: las del cerebro y los músculos. Recientemente, el laboratorio de Neuropatología mitocondrial del Instituto de Neurociencias de la Universidad Autónoma de Barcelona (UAB, en Cerdanyola del Vallès, Barcelona), dirigido por Albert Quintana, ha publicado en la revista ‘elife’ un artículo donde describen qué neuronas son las responsables de diferentes afectaciones que se producen en esta enfermedad. La generación de dos nuevos modelos de ratón de la patología permite entender mejor las causas y abre las puertas a futuras investigaciones para encontrar un tratamiento.
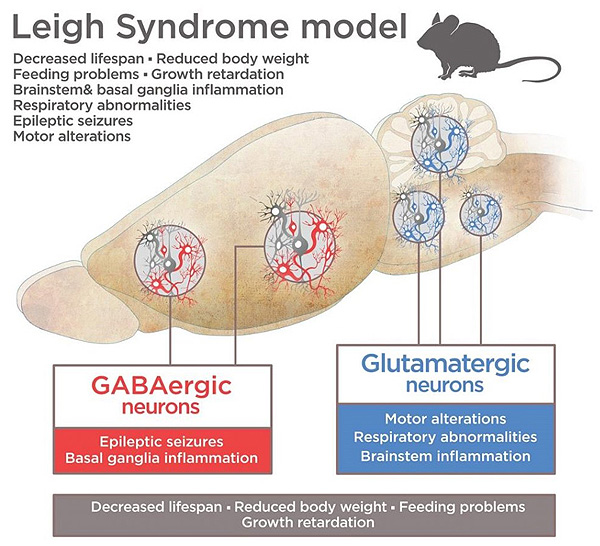
Para averiguar cuáles eran las neuronas responsables de los diferentes síntomas de la enfermedad, se ha ‘desactivado’ el gen Ndufs4, una pieza clave de la mitocondria, en tres tipos de neurona: glutamatérgicas (con función activadora), GABAérgicas (con función inhibidora) y colinérgicas (que controlan la función de los órganos).
Infografía sobre el Síndrome de Leigh
Fuente: UAB / INc
Los ratones con neuronas colinérgicas modificadas no presentaban ninguna manifestación de la enfermedad, mientras que el resto sí: en ambos casos los individuos tenían un peso corporal muy bajo y sufrían una muerte prematura. Por lo tanto, por primera vez hay evidencias de que las neuronas que liberan glutamato y GABA están relacionadas con el síndrome de Leigh, mientras que, en el caso de las colinérgicas, todo indica que no es así.
Diferencias notables entre los dos tipos de neuronas
Además, se han observado diferencias notables entre los dos tipos de neuronas relacionadas con la enfermedad. Los individuos con afectaciones en neuronas activadoras presentaban graves problemas en la respiración y la psicomotricidad, funciones relacionadas con el tronco encefálico, donde se sitúan estos tipos de neurona. Aquellos individuos con afectaciones en neuronas inhibidoras, en cambio, presentaban episodios de epilepsia severa, ya que la función de estas neuronas es evitar la actividad cerebral que puede conducir a este tipo de trastorno, y muerte prematura.
Estos hallazgos, que se han podido comprobar en diferentes niveles y utilizando diferentes técnicas, suponen un paso muy importante para iniciar una investigación que pueda dar lugar al desarrollo de un tratamiento. "Una de las grandes preguntas sin respuesta a la enfermedad mitocondrial es identificar por qué sólo determinadas neuronas se ven afectadas y qué papel tienen en el desarrollo de la enfermedad. En este estudio hemos desarrollado nuevos modelos del síndrome de Leigh que nos han permitido poner nombre a estas neuronas y aclarar su implicación” en la afección, explica el investigador Albert Quintana. Actualmente, esta patología no tiene cura y conduce, en la gran mayoría de los casos, a la muerte prematura. Con trabajos como este se pueden empezar a estudiar tratamientos específicos en función del tipo de neurona que esté afectada en cada paciente.
La investigación, dirigida por el profesor del Departamento de Bioquímica y Biología Molecular de la UAB Albert Quintana, investigador del Instituto de Neurociencias de la UAB (INc), y con Irene Bolea como primera firmante, también investigadora del INc, ha contado con la colaboración de investigadores del Seattle Children's Research Institute (EE.UU.), del Centro de Investigación Biomédica en Red sobre Enfermedades Neurodegenerativas (CIBERNED), y de la Universidad de Washington, en EEUU.
Referencia al artículo:
Bolea Y, Gella A, Sanz E, Prada-Dacasa P, Menardy F, Bard, AM, Machuca-Márquez P, Eraso-Pichot A, Mòdol-Caballera G, Navarro X, Kalume F, Quintana A. Defined neuronal populations drive fatal Phenotype in a mouse model of Leigh Syndrome. elife. 2019; 8: e47163 DOI: 10.7554 / eLife.47163 https://elifesciences.org/articles/47163




