Redacción Farmacosalud.com
ViiV Healthcare ha recibido aprobación para la inclusión de JULUCA (dolutegravir 50mg / rilpivirina 25mg) en la prestación farmacéutica del Sistema Nacional de Salud (SNS) español. JULUCA es el primer 2DR en comprimido único para el tratamiento de la infección por el VIH-1 en adultos virológicamente suprimidos (ARN del VIH-1 < 50 copias/ml) en una pauta antirretroviral estable de al menos 6 meses sin antecedentes de fracaso virológico y sin resistencia conocida, o sospechada a cualquier inhibidor de la transcriptasa inversa no nucleósido o a los inhibidores de la integrasa.[1] JULUCA (dolutegravir / rilpivirina) es un 2DR basado en dolutegravir (ViiV Healthcare) y rilpivirina (Janssen Sciences Ireland UC) y a partir del próximo 1 de mayo de 2019, podrá ser utilizado en beneficio de las personas que viven con VIH (PVVIH) en toda España.
JULUCA es el primer 2DR en un comprimido único, que combina el inhibidor de la integrasa (INI), dolutegravir y rilpivirina, un inhibidor de la transcriptasa inversa no nucleósido (ITINN) y que ofrece la posibilidad de reducir la exposición a fármacos de las personas infectadas por el VIH-1 virológicamente suprimidas, mejorando el perfil de toxicidad[2-5] y, manteniendo una eficacia similar a la de las pautas de tres o cuatro fármacos.[2,5]
Fuente: ViiV Healthcare / Berbés
Fármaco avalado y recomendado en las guías clínicas de tratamiento antirretroviral
España ha tenido una contribución importante en el desarrollo clínico de JULUCA (los estudios fase III pivotales SWORD-1 y -2 se han llevado a cabo en nuestro país), con la participación de 28 hospitales de todo el territorio nacional, siendo el país que ha incluido más pacientes en estos estudios (el 42% del total). Además, JULUCA, primer 2DR en comprimido único, libre de potenciador, está avalado y recomendado en las guías clínicas de tratamiento antirretroviral de GeSida, European AIDS Clinical Society (EACS) y del Department of Health and Human Services (DHHS) de Estados Unidos[6-8], como estrategia de switch en pacientes virológicamente suprimidos. Este régimen supone una opción de tratamiento innovadora para muchas de las 140.000-170.000 personas que se estima viven con VIH en España.
En la 25ª edición de la conferencia anual de la Asociación Británica del VIH (BHIVA, por sus siglas en inglés) que ha teniendo lugar la semana pasada, del 2 al 5 de abril en Bournemouth, Reino Unido, se han presentado los resultados a tres años (148 semanas) de los estudios SWORD-1 y -2, en los que se demuestra que el 84% (432/513) de los participantes que cambiaron su régimen antirretroviral actual de tres o cuatro fármacos al 2DR de dolutegravir y rilpivirina, mantienen la supresión virológica (carga viral ≤50 copias/mL).[5]
Tras 3 años de seguimiento, hubo pocas retiradas virológicas confirmadas (RVC) entre los participantes del estudio que recibieron dolutegravir y rilpivirina (1 %; 11/990). Tanto en el grupo de cambio temprano, como en el de cambio tardío, ningún paciente desarrolló resistencia a dolutegravir y pocos (n=6) desarrollaron resistencia a rilpivirina.[5] Se reportaron efectos adversos relacionados con el fármaco de grado 2-4 en un 5% (47/990) de los pacientes, y los efectos adversos llevaron a discontinuación en un 6% de los pacientes (61/990). Tras el cambio a dolutegravir y rilpivirina, el perfil lipídico se mantuvo neutro, se reportaron mejoras en biomarcadores óseos y en los pacientes que pasaron de un régimen que contenía TDF a JULUCA se vieron mejoras en los biomarcadores renales.[5]
Cambios en la prevención de fracturas óseas en pacientes con VIH

Dra. Elisabet Lerma y Dr. Robert Güerri
Fuente: Hospital del Mar
A todo esto, médicos e investigadores del Hospital del Mar y del Instituto Hospital del Mar de Investigaciones Médicas (IMIM) [Barcelona] han demostrado por primera vez que la causa de los problemas de osteoporosis y de fracturas óseas en pacientes con VIH es la respuesta del cuerpo a la presencia del virus, en forma de procesos inflamatorios, y no sólo el tratamiento antirretroviral, como se creía hasta ahora. El estudio[9], publicado por la revista ‘Journal of Antimicrobial Chemotherapy’, ha utilizado una técnica de medición de la calidad del hueso diseñada en los Estados Unidos en colaboración con profesionales del Hospital, y un protocolo desarrollado por los mismos profesionales, para certificar que el riesgo de fracturas está relacionado con la inflamación que provoca la infección crónica. Esto significa un cambio en la concepción de este problema y en su abordaje.
El trabajo ha contado con la participación de profesionales de los servicios de Enfermedades Infecciosas y de Medicina Interna del Hospital del Mar, así como de miembros del Grupo de investigación músculo-esquelética del IMIM. También ha colaborado el Dr. Todd T. Brown, de la Johns Hopkins University, en los Estados Unidos. En sus conclusiones, los investigadores también indican una posible diana terapéutica, la vía de señalización Wtn (β-catenina), para evitar los problemas óseos de estos pacientes, sin necesidad de cambiar su tratamiento con antirretrovirales.
El efecto de la infección crónica
Los pacientes con VIH, gracias a los tratamientos antirretrovirales, han alargado su esperanza de vida, pero, a la vez, han desarrollado todo un abanico de comorbilidades, otras patologías asociadas a la medicación que toman, como problemas cardiovasculares, renales o en los huesos. En estos casos, las pruebas de densitometría muestran una disminución de su densidad mineral ósea (los niveles de calcio en el hueso), un indicador de riesgo de fracturas. Pero el estudio, encabezado por el Dr. Robert Güerri, médico adjunto del Servicio de Enfermedades Infecciosas y autor principal, indica que esta prueba, por sí sola, no predice si el paciente sufrirá problemas. De hecho, asegura que con los resultados del trabajo “hemos visto que es el mismo VIH el que afecta al hueso, mientras el tratamiento antirretroviral mejora el estado óseo de los pacientes”.
Los investigadores han comprobado la evolución de la salud ósea de 20 pacientes con VIH durante un año de tratamiento, y la han comparado con la de personas que no sufren la infección. La conclusión es que el virus provoca una infección crónica que despierta la respuesta del sistema inmunológico a través de un proceso de inflamación. Y es esta respuesta la que afecta a la salud de los huesos de los pacientes. Por lo tanto, la acción de los antirretrovirales, al hacer disminuir la carga vírica, también reduce la inflamación y, por lo tanto, el riesgo de fractura. “El tratamiento antirretroviral hace bajar la densidad mineral ósea, pero la calidad del hueso, como estamos mejorando el estado inflamatorio, en realidad, mejora”, analiza el Dr. Güerri.
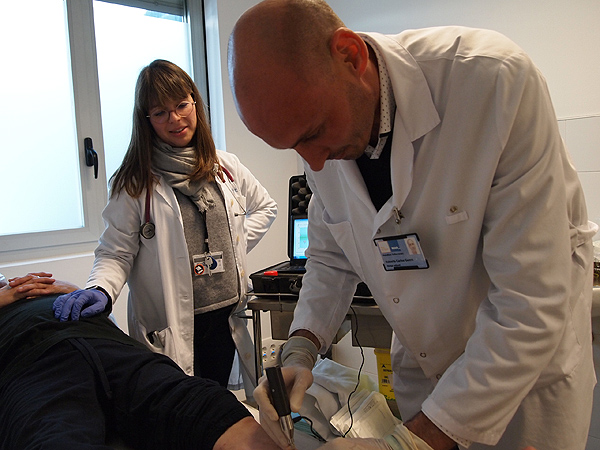
Realización de la prueba de microindentación a un paciente
Fuente: Hospital del Mar
Según las pruebas, realizadas por primera vez en estos pacientes con un sistema de microindentación (OsteoProbe®, que mide la dureza de los huesos gracias a un golpe que se da a la tibia con una microaguja), el estado de los huesos de los pacientes pasó de un nivel 86 de media, cuatro puntos per debajo del de las personas del grupo de control, a lograr el mismo nivel un año después de iniciar el tratamiento. Para el Dr. Güerri, se trata de un cambio de paradigma en el abordaje de las comorbilidades óseas en enfermos con infección por VIH. “Con esta técnica”, apunta, “complementamos la información de la densitometría, permitiéndonos ver el estado del hueso y el riesgo de fractura, de manera que podemos contemporizar posibles cambios de tratamiento”. Diversos centros de otros países ya se han interesado por el sistema y sus protocolos de aplicación, y han pedido ayuda a los profesionales del Hospital del Mar para utilizarlo.
Referencias
1. Ficha Técnica de JULUCA 01/2019. Disponible en: https://cima.aemps.es/cima/pdfs/es/ft/1181282001/FT_1181282001.pdf [Último acceso: abril 2019].
2. Llibre JM, Hung C, Brinson C, et al. Efficacy, safety and tolerability of dolutegravir-rilpivirine for the maintenance of virological suppression in adults with HIV-1: phase 3, randomized, non-inferiority SWORD-1 and SWORD-2 studies. Lancet. 2018; 391: 839–49.
3. McComsey G, Lupo S, Parks D, et al. Switch from tenofovir disoproxil fumarate combination to dolutegravir plus rilpivirine improves parameters of bone health. AIDS 2018, 32:477–485.
4. Aboud M, Orkin C, Podzamczer D, et al. Durable suppression 2 years after switch to DTG + RPV 2-drug regimen: SWORD-1 and -2 studies. Presentado en IAC 2018; Amsterdam, Países Bajos. Póster THPEB047. Disponible en https://programme.aids2018.org//PAGMaterial/eposters/11730.pdf [Último acceso: abril 2019].
5. Van Wyk J, Orkin C, Rubio R, et al. Durable Suppression and Low Rate of Virologic Failure 3 Years After Switch to DTG + RPV 2-Drug Regimen: SWORD-1 and -2 Studies. 25th Annual Conference of the British HIV Association; April 2-5, 2019; Bournemouth, UK. P008. Disponible en: https://www.bhiva.org/file/5ca71d009d619/P008.pdf.pdf (Último acceso: abril 2019)
6. Mehta R, Wolstenholme A, Lullo K di, et al. Bioequivalence of a Fixed-Dose Combination Tablet of the Complete Two-Drug Regimen of Dolutegravir and Rilpivirine for Treatment of HIV-1 Infection. Antimicrobial Agents and Chemotherapy. 2018; 62: e00748-18.
7. Documento de consenso de GeSIDA/Plan Nacional sobre el Sida respecto al tratamiento antirretroviral en adultos infectados por el virus de la inmunodeficiencia humana (Actualización enero 2019). Disponible en: http://gesida-seimc.org/wp-content/uploads/2019/02/Guia_Tar_Gesida_Ene_2019.pdf [Último acceso: abril 2019]
8. European AIDS Clinical Society (EACS) Guidelines Oct 2018. Version 9.1. Disponible en http://www.eacsociety.org/files/guidelines_9.1-english.pdf [Último acceso: abril 2019]
9. E Lerma-Chippirraz Marta Pineda-Moncusí A González-Mena Jade Soldado-Folgado H Knobel M Trenchs-Rodríguez A Díez-Pérez Todd T Brown N García-Giralt R Güerri-Fernández. Inflammation status in HIV-positive individuals correlates with changes in bone tissue quality after initiation of ART Journal of Antimicrobial Chemotherapy, dkz014, https://doi.org/10.1093/jac/dkz014




