Redacción Farmacosalud.com
Los trastornos del sueño son prevalentes en los niños. El 7,4% presenta ronquido primario durante el sueño y entre el 2 y el 4%, síndrome de apneas/hipopneas obstructivas del sueño (SAHS). La hipopnea obstructiva es una disminución del flujo aéreo oronasal que se acompaña de un aumento del trabajo respiratorio que produce una desaturación y/o un microdespertar eléctrico o arousal. La cirugía (adenoamigdalectomía, o extirpación de las amígdalas) y la aplicación de la CPAP son los tratamientos indicados en población pediátrica.
El ronquido infantil que se produce durante las infecciones respiratorias o en el contexto de una rinitis es normal y desaparece en unos días o semanas. “El ronquido que persiste durante meses y que además asocia pausas respiratorias o apneas hay que valorarlo”, afirma a través de www.farmacosalud.com la Dra. Olaia Sardón, miembro del Área de Neumología Pediátrica de la Sociedad Española de Neumología y Cirugía Torácica (SEPAR). La valoración inicial se hace en Atención Primaria (por el pediatra) para ver si se requiere una derivación a un centro especializado donde se pueda realizar un estudio de sueño y ver si el paciente tiene un síndrome de apneas hipopneas del sueño (SAHS) o no.

Dra. Olaia Sardón
Fuente: SEPAR
El SAHS leve no requiere tratamiento quirúrgico
La causa más frecuente de SAHS en niños sanos, y sobre todo entre los 3 y los 6 años, es la hipertrofia adenoamigdalar (HAA). “En el caso de que el SAHS sea leve -aduce Sardón-, hay que realizar un control clínico evolutivo y no se requiere tratamiento quirúrgico. Si es moderado o severo y además existe una HAA, la primera opción de tratamiento es la adenoamigdalectomía. En los casos que no respondan a la cirugía o que no sean susceptibles de la misma hay que valorar iniciar una ventilación mecánica no invasiva (VNI) domiciliaria (normalmente CPAP, presión positiva continua en la vía aérea)”.
“Ambos tratamientos son muy eficaces y seguros en la población pediátrica. Sin embargo, debemos recordar que la cirugía en este caso sería un tratamiento curativo (resuelve el SAHS por HAA), mientras que la VNI (CPAP/BIPAP) sería un tratamiento sintomático o de soporte (soluciona el SAHS mientras se esté utilizando)”. El BIPAP es un aparato de dos niveles diferentes durante la inspiración y la espiración que mejora la tolerancia, sobre todo en pacientes que necesitan presiones de tratamiento muy elevadas[1].
Trastornos del sueño en la infancia
Los trastornos del sueño se dividen en siete categorías, según la clasificación internacional (ICSD-3): trastornos relacionados con el insomnio, trastornos respiratorios del sueño, trastornos de hipersomnolencia central, trastornos del ritmo circadiano del sueño y vigilia, trastornos del movimiento relacionados con el sueño, parasomnias y otros. En función de sus síntomas en la infancia, los trastornos del sueño se clasifican en cuatro categorías principales:
• dificultades para iniciar o mantener el sueño (insomnio)
• hipersomnolencia diurna
• ronquido
• otros problemas respiratorios durante el sueño y los movimientos anormales durante el mismo
En edades pediátricas, los problemas respiratorios del sueño son los causados principalmente por el ronquido y el SAHS. “En esta enfermedad (SAHS), además del ronquido, los niños presentan una respiración bucal, ruidosa e hiperextensión cervical, generalmente por la hipertrofia adenoamigdalar que presentan”, indica la experta a través de un comunicado de SEPAR. Además, en la infancia, estos trastornos suelen conllevar un aumento del trabajo respiratorio durante el sueño y las apneas o pausas respiratorias, así como los despertares frecuentes, y la cianosis (o color azulado de la piel y mucosas) en los casos más severos. Los despertares pueden ser frecuentes y comportan que el sueño sea inquieto y/o fragmentado.
Según la Dra. Sardón, “los trastornos respiratorios del sueño afectan a la estabilidad de la vía respiratoria superior, al impulso ventilatorio y a la mecánica de la pared torácica. En este sentido, se produce una disfunción de la vía aérea, provocada por un aumento de la resistencia de la vía aérea superior y de la colapsabilidad faríngea, que provoca un ronquido o un aumento del esfuerzo respiratorio”.
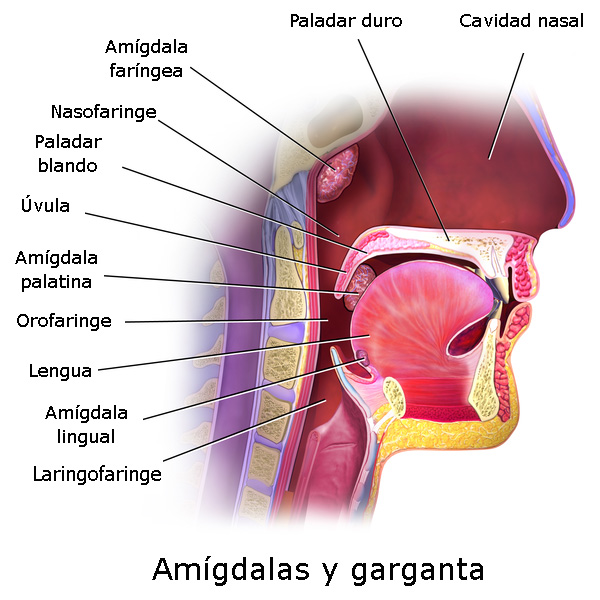
Anatomía de la boca y faringe
Autor/a de la imagen: Modificado de Blausen - WIKIMEDIA COMMONS. File:Blausen 0861 Tonsils&Throat Anatomy2.png
Fuente: Wikipedia
Los niños presentan diferentes síntomas con respecto a los adultos
Así pues, los padres pueden darse cuenta de que su hijo tiene SAHS si, por ejemplo, detectan que el niño presenta un ronquido nocturno persistente durante meses y si, además, realiza pausas respiratorias o apneas durante la noche. En ocasiones, los afectados pueden tener una respiración bucal importante con hiperextensión cervical nocturna, sobre todo en los casos que asocian hipertrofia adenoamigdalar.
Por otro lado, “hay que recordar que los niños tienen diferente sintomatología" con respecto a los adultos y "que ésta puede variar en función de la edad y el desarrollo neurológico de cada niño”, ha advertido la Dra. en el marco de la 25 Reunión de Invierno de las Áreas SEPAR, celebrada recientemente en Toledo. “Los niños, en comparación con los adultos, tienen más hipopneas y menos apneas y por ello se producen menos arousals nocturnos o menos microdespertares eléctricos, y, por lo tanto, tienen un sueño menos fragmentado y tienen menos somnolencia diurna”, especifica.
Por el contrario, los pacientes pediátricos de SAHS se asocian a problemas de comportamiento y aprendizaje, y también al trastorno por déficit de atención e hiperactividad (TDAH). Asimismo, pueden asociarse a alteraciones cardiovasculares como arritmias, hipertensión arterial, hipertensión pulmonar o cor pulmonale -y por tanto, traducirse en peor calidad de vida-, así como a hipersudoración, enuresis y retraso ponderoestatural, a diferencia de los adultos, que presentan mayor obesidad.
“El SAHS no tratado en la infancia puede producir alteraciones en el intercambio de gases al respirar y, a largo plazo, tener consecuencias en el sistema cardiovascular, en el metabólico y en las funciones neurocognitivas, puesto que si el niño no descansa bien y tiene un sueño inquieto o fragmentado, puede estar más irritable durante el día y tener mayor dificultad para mantener la atención, y en consecuencia mayor dificultad para el aprendizaje”, asegura la miembro del Área de Neumología de SEPAR.

Autor/a: rawpixel.com
Fuente: pexels (free photo)
Enfermedades relacionadas con el SAHS
“En definitiva, los trastornos respiratorios del sueño en la infancia engloban diferentes enfermedades que incluyen principalmente el SAHS, el ronquido primario, el síndrome de resistencia elevada de la vía respiratoria superior, los trastornos de hipoventilación relacionados con el sueño y el síndrome de apneas centrales de sueño (primaria, de la prematuridad)”, resume la facultativa.
Asimismo, existen distintas enfermedades relacionadas con los trastornos del sueño, si bien Sardón hace especial hincapié en las dolencias en las que la prevalencia del SAHS está aumentada. En este sentido, en la infancia la causa más frecuente de SAHS es la hipertrofia adenoamigdalar, especialmente entre los tres y los seis años. En cambio, en las enfermedades neuromusculares la prevalencia del SAHS está aumentada por otras causas: principalmente por la hipotonía que presentan estos pacientes y por la menor actividad de los músculos dilatadores de la faringe. Así, la prevalencia está aumentada especialmente en la distrofia miotónica de Steiner, en la distrofia muscular de Duchenne y en diversas miopatías.
La frecuencia de SAHS, además, aumenta en las anomalías craneofaciales y en los defectos de la línea media e hipoplasia mandibular (microretrognatia, paladar ojival, fisura palatina, macroglosia, síndrome de Apert, síndrome de Crouzon, síndrome de Pfeiffer y secuencia de Pierre Robin, entre otros). También es frecuente en casos de obesidad, anomalías complejas como acondroplasia, mucopolisacaridosis y síndrome de Prader Willi, así como en las malacias de la vía aérea extratorácica, en la epilepsia mal controlada, la parálisis cerebral infantil y otras enfermedades neurológicas. En consecuencia, distintos autores recomiendan la realización de screenings de sueño seriados en estos pacientes.
Referencias
1. Albares J. ‘¿Qué es el CPAP / BIPAP?’. Medicina el sueño Dr. Albares. Difusión online: https://www.doctoralbares.es/tratamientos/cpap-bipap/




