Redacción Farmacosalud.com
La medida de troponina cardiaca (Tnc), indicada para diagnosticar el infarto agudo de miocardio (IAM) y otras patologías que afectan al corazón, está disponible en prácticamente todos los centros asistenciales que participan en la detección o exclusión del infarto. La Tnc es un biomarcador que se eleva en sangre cuando el músculo del corazón (miocardio) sufre un daño. La medida de troponina de alta sensibilidad (Tnc-as) está muy implementada en hospitales terciarios (hospitales con asistencia de alta complejidad), habiendo actualmente en desarrollo métodos de sensibilidad aún mayor que los de alta sensibilidad -las nuevas técnicas de medida serían por tanto de muy elevada (muy alta) sensibilidad- que podrían determinar con cerca del 100% de seguridad que el paciente no presenta un IAM a la hora o dos horas del inicio de los síntomas. Según revela a www.farmacosalud.com el Dr. Jordi Ordóñez Llanos, miembro de la Sociedad Española de Medicina de Laboratorio (SEQCML), esa metodología avanzada de muy alta sensibilidad podría estar presente en la práctica clínica “en un plazo no superior a uno o dos años”.

Dr. Jordi Ordóñez Llanos
Fuente: Dr. Ordóñez / Berbés Asociados
Los nuevos métodos avanzados de Tnc también permitirán afinar en la decisión de realizar o bien descartar la puesta en marcha de pruebas complementarias (TAC, prueba de esfuerzo, resonancia) en los casos en los que todavía exista una duda clínica razonable sobre la posibilidad de IAM, a pesar de los valores de troponina encontrados. “Si con una calidad de análisis adecuada somos capaces de medir la ausencia de moléculas de troponina en circulación, estaremos en condiciones de poder afirmar que no hace falta aplicar ninguna otra prueba de confirmación para estar completamente seguros de que el paciente no padece un infarto”, señala el experto.
Documento de consenso elaborado por la SEQCML, SEMES y SEC
Hoy en día, en la práctica clínica coexisten métodos que posibilitan medir con la calidad analítica recomendada concentraciones de Tnc normales o bajas o muy bajas. Medir concentraciones muy bajas de troponina (Tnc-as) permite identificar daños miocárdicos que no son detectables con los métodos que no miden concentraciones tan bajas (Tnc-contemporánea) con la calidad recomendada. Debido a las diferentes capacidades de las técnicas de medida existentes, el uso de la Tnc en diagnóstico cardiaco puede generar confusión en determinadas circunstancias. Por este motivo, la (SEQCML) y las Sociedades Españolas de Medicina de Urgencias y Emergencias (SEMES) y de Cardiología (SEC) han elaborado un documento de consenso sobre la utilización de Tnc en el diagnóstico diferencial del IAM, sea cual sea el método empleado en su medida.
La precisión y sensibilidad analíticas de la metodología utilizada para medir troponina ha ido mejorando desde la primera generación de reactivos (desarrollada hace 25 años) hasta las técnicas más recientes, las de alta sensibilidad, que permiten detectar incluso un daño mínimo del miocardio. Cuando la Tnc se mide con un método de alta sensibilidad, un resultado normal de la misma en muestras seriadas (p.ej. al ingreso y a la 1-2 horas del mismo) permite descartar con muy alta probabilidad un infarto en un paciente con dolor en el pecho (dolor torácico).
La seguridad que da el hecho de poder dar de alta a una persona que ha sufrido un episodio de dolor en el pecho y que muestra un resultado normal de Tnc es la principal aportación de esta prueba a la clínica. Dado que la mayoría de los pacientes que consultan en Urgencias por dolor en el pecho no tienen un IAM, su alta precoz y con seguridad mejora el funcionamiento de los saturados servicios de Urgencias.
La medida de alta sensibilidad permite detectar más rápidamente si hay o no infarto
Uno de los posibles inconvenientes de la medida de Tnc, especialmente si se evalúa con los métodos de alta sensibilidad, es provocar un exceso en el diagnóstico de IAM porque se tiende a priorizar este diagnóstico sobre otros alternativos que puede presentar un paciente con Tnc elevada. Para Ordóñez, este inconveniente es un inconveniente “relativo”, en tanto que “la medida con los métodos de alta sensibilidad permite reconocer más rápidamente si un paciente tiene o no tiene un infarto de miocardio. La ventaja de la cardio-especificidad de la molécula troponina es que, cuando no se detectan concentraciones aumentadas de este biomarcador, uno puedo estar absolutamente seguro de que las células miocárdicas no están sufriendo un daño significativo”.

Laboratorio de bioquímica del Hospital de Sant Pau, donde trabaja el Dr. Ordóñez
Fuente: Dr. Ordóñez / Berbés Asociados
Puesto que los métodos de alta sensibilidad posibilitan distinguir menores cantidades de moléculas circulantes, los expertos clínicos están en mejores condiciones a la hora de poder afirmar que no hay un daño significativo en el miocardio, lo que sin duda es todo un adelanto respecto a los sistemas que no permiten distinguir tan pocas moléculas de troponina. De ahí que ante un paciente que presente una clínica más o menos clara y sin alteraciones electrocardiográficas, y tenga además una concentración normal de troponina de alta sensibilidad, haya “un 99% de certeza -algo comprobado en muchos estudios- de que ese paciente no sufre un infarto de miocardio. Y esto permite que se pueda incluso dar de alta al paciente por una sola determinación de troponina”.
De todos modos, tanto el documento de consenso sobre Tnc como la última definición universal de infarto que se ha publicado hace escasos días recomiendan que estos protocolos se apliquen con precaución, porque llevar a cabo “una sola medida quizás es apretar mucho... a lo mejor haciendo una segunda medida al cabo de 1 o 2 horas de la realización de la primera, hay más seguridad a la hora de descartar la presencia del IAM”, indica el miembro de la SEQCML. “Y esto, en el fondo, es lo que ya están haciendo todos los compañeros clínicos que trabajan en los servicios de Urgencias, sobre todo si los pacientes se presentan con muy poco tiempo de evolución; hay que dar tiempo a la clínica para que se manifieste y a la troponina para que aumente, si es que tiene que aumentar”, agrega.
Detrás del aumento de troponina puede haber causas cardíacas o extracardíacas
La troponina es una molécula cardio-específica, por lo que gracias a ella se detectará siempre cualquier alteración que ocurra en la célula cardiaca, sea cual sea su causa. Dentro de las causas más frecuentes que se relacionan con un aumento de Tnc está el infarto de miocardio, así como cualquier otra patología que afecte al corazón como pueden ser las miocarditis, la pericarditis y la insuficiencia cardiaca. Asimismo, existen causas extracardiacas vinculadas al incremento de troponina, como los ‘shocks’ -en los cuales hay una gran bajada de presión y las células miocárdicas liberan Tnc- y las sepsis (mediadores inflamatorios que atacan a las células miocárdicas). En la práctica, la forma de distinguir todos estos eventos no es la medida de troponina, que sólo indica la gravedad de la situación, sino la presentación de una clínica (sintomatología) unida a la determinación de troponina.
“La Tnc es muy utilizada en los servicios de Urgencias porque su determinación es muy sencilla y la información que aporta es muy valiosa. De una forma rápida permite diferenciar entre un paciente potencialmente grave, con Tnc elevada, y un paciente potencialmente menos grave, con Tnc no elevada; esta diferenciación es una excelente ayuda para los médicos en el Servicio de Urgencias”, explica el Dr. Juan Sanchís, jefe de la Unidad de Cardiología Intervencionista del Hospital Clínic Universitari de Valencia.
Tres preguntas a las que se da respuesta en el nuevo documento

Una parte de la portada del documento de consenso
Fuente: Dr. Ordóñez / Berbés Asociados
Dado que una concentración elevada de troponina cardiaca puede ser indicativa de otras enfermedades distintas del IAM, resulta necesario interpretar bien este biomarcador. “A pesar de todas las valiosas aportaciones de la Tnc, se han generado algunas dudas en la interpretación de sus resultados, que este documento de consenso pretende aclarar”, subraya el Dr. Sanchís. Estas dudas se resumen en tres preguntas a las que el documento da respuesta:
• ¿En qué se diferencian los distintos métodos de inmunoanálisis para medir Tnc?
• ¿Un resultado normal de la troponina descarta un IAM y puede garantizar un alta rápida y segura del paciente desde el servicio de Urgencias?
• ¿Cuándo una elevación de Tnc indica un IAM y cuándo otras causas de daño del miocardio?
Un infarto es un fenómeno progresivo en el que una arteria o varias coronarias van dejando de enviar toda la sangre que necesita el miocardio. Al ser un fenómeno progresivo, cuando se van haciendo determinaciones de troponina en el tiempo se va observando que las concentraciones de ésta van aumentando porque cada vez hay más tejido miocárdico lesionado. Este cuadro es muy fácil de reconocer porque todos los documentos, tanto el nuevo consenso como las definiciones universales de infarto, ponen un límite de concentración de troponina que, si se supera, hace sospechar de daño miocárdico. “Este límite es el que corresponde al percentil 99 de una población de referencia. Dado que este valor es tan crítico para empezar a distinguir si existe daño miocárdico o no, obviamente el laboratorio debe medirlo con una calidad analítica preestablecida. No se consienten errores de + - un 10%; si no, ese límite pierde capacidad diagnóstica”, comenta el Dr. Ordóñez.

Autor/a de la imagen: E. Arandes / www.farmacosalud.com
Fuente: www.farmacosalud.com
Si se supera el límite del percentil 99 y en las determinaciones de troponina que se realicen al cabo de 2, 3 o 4h se sigue observando que hay un incremento significativo de dicha molécula, es que se está produciendo un infarto de miocardio. En cualquier otra patología se pueden detectar concentraciones aumentadas de Tnc (35 unidades-40-35-40-35, por poner un ejemplo), pero no un patrón evolutivo-progresivo (5-10-20-50-100-150), propio de un infarto.
Estudio de la clínica y exploraciones complementarias
“De todas maneras -advierte Ordóñez-, como también se pueden producir aumentos y descensos de troponina que no sean debidos a infartos (en un infarto los descensos se observan cuando éste se halla en fase de resolución tras el tratamiento), hay que recurrir entonces a la clínica. Son pocas situaciones, pero requieren unos clínicos expertos y exploraciones complementarias para poder distinguir que ese patrón de troponina es producido por un infarto o por una de estas pocas pero existentes causas de aumento o descenso de la concentración de troponina sin que exista un infarto. Todo es como un puzle, y al final las piezas tienen que encajar… no se puede completar el puzle si te falta una pieza. Sin clínica, sin exploraciones complementarias -incluyendo el electro por supuesto-, sin los biomarcadores como la troponina, no se puede llegar a una definición clara de lo que le está pasando a un paciente, sobre todo cuando se trata de un paciente que no presenta hallazgos típicos”.
El Dr. Aitor Alquézar, adjunto del Servicio de Urgencias del Hospital de la Santa Creu i Sant Pau de Barcelona y coautor del consenso, coincide en las razones que hacían necesario este documento. “En primer lugar, existe una gran diversidad de métodos de inmunoanálisis para medir Tnc, con diferentes valores de decisión y diferente rendimiento diagnóstico. Esta situación puede generar errores en la interpretación de los valores de Tnc si el facultativo que evalúa al paciente no conoce las características del método disponible en su centro”, explica. “Para el médico de Urgencias, el objetivo principal es evitar altas inapropiadas (evitar falsos negativos), mientras que para el cardiólogo primará ingresar pacientes con alta probabilidad de IAM (evitar falsos positivos)”, concluye Alquézar.
Imposibilidad de unificar los variados sistemas de inmunoanálisis de troponina
A juicio del Dr. Ordóñez, “es imposible” unificar los variados sistemas de inmunoanálisis de troponina en uno solo: “Hay que tener en cuenta la instrumentación de la que dispone el laboratorio clínico o el centro en el cual se esté haciendo la medida, instrumentación que puede ser desde un sencillo aparato de sobremesa hasta un multianalizador que no sólo mida troponina, sino muchas más cosas”.
Figura 1. Algoritmo para interpretación de las concentraciones de troponina cardíaca ≥percentil 99 (p99) de referencia
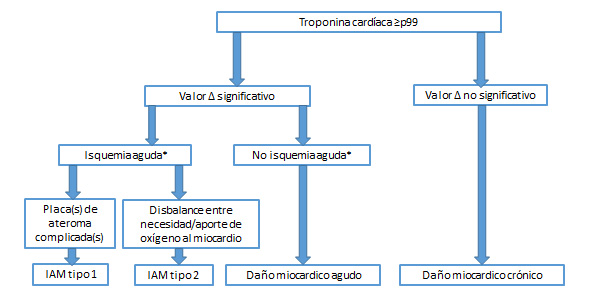
Valor Δ: Valor del cambio entre las determinaciones seriadas de troponina cardíaca; IAM= Infarto agudo de miocardio.
*La isquemia miocárdica requiere la existencia de síntomas, cambios en el electrocardiograma, evidencia de pérdida de miocardio viable en pruebas de imagen o alteraciones regionales de la contractilidad miocárdica.
Figura adaptada y traducida a partir de la “Cuarta Definición Universal del Infarto de Miocardio”. Thygesen K, et al. J Am Coll Cardiol. 2018; 72:2231-64.
Difusión: Dr. Ordóñez / Berbés Asociados
Al no existir unificación, hay métodos con diferentes rendimientos (menos sensibles y más sensibles), pero el diagnóstico del infarto de miocardio a través de la medida de Tnc se basa en dos características que son comunes a cualquier técnica de medida, tal y como se ha apuntado anteriormente:
a) superar el valor del percentil 99 (frontera entre el daño miocárdico significativo y la ausencia de daño miocárdico significativo), “que sabemos cuál es para cada uno de los métodos que hay en uso”, señala Ordóñez.
b) el aumento que se tiene que considerar como significativo para poder decir que hay un patrón evolutivo propio de un infarto. “Esto está recogido en el documento de consenso y es fácil de entender”, aduce el especialista.




