Dr. José Manuel Carrascosa Carrillo / Redacción Farmacosalud.com
El tratamiento tópico representa un pilar fundamental en el manejo de la psoriasis. La terapia debe individualizarse atendiendo a la extensión de la enfermedad, su forma clínica, localización, circunstancias personales y ambiente sociocultural. El éxito terapéutico exige adherencia por parte del paciente y saber que es una enfermedad crónica, cuyo tratamiento puede lograr controlarla. La terapia tópica se considera el tratamiento de primera opción en las psoriasis leves y leves/moderadas, y en aquellos pacientes que necesitan de tratamiento sistémico/biológico a menudo se utiliza como terapia complementaria.
Las evidencias y experiencias disponibles permiten recomendar el empleo de corticoides potentes o muy potentes durante el periodo inicial de tratamiento (especialmente propionato de clobetasol). La potencia de los corticoides tópicos se relaciona de forma directamente proporcional con la eficacia y rapidez de acción. Los corticoides tópicos, incluso los más potentes, utilizados durante cortos periodos se consideran seguros, según afirma el Dr. José Manuel Carrascosa, médico adjunto del Servicio de Dermatología del Hospital Universitario Germans Trias y Pujol de Badalona.
-¿Cuándo se hacen necesarios los corticoesteroides tópicos potentes o muy potentes en el tratamiento de la psoriasis leve o moderada?
En particular en placas muy persistentes -y no muy extensas- en zonas como los codos, las rodillas, las palmas y las plantas, en donde además de estar más infiltradas presentan habitualmente hiperqueratosis e infiltración manifiestas.

Doctor José Manuel Carrascosa
Fuente: Hospital Universitario Germans Trias i Pujol
-¿El uso de los corticosteroides tópicos usados durante cortos periodos de tiempo es seguro?
Los corticoides tópicos, incluso los potentes, son seguros cuando se emplean durante periodos limitados -por ejemplo 3 o 4 semanas- en el tratamiento de la psoriasis, aunque debe evitarse la aplicación prolongada o de corticoides potentes en las zonas sensibles como la cara o los pliegues[1].
-¿Cuáles deben ser las estrategias de uso en tratamiento tópico en la psoriasis leve o moderada?
Se recomienda una fase de inducción, con tratamiento diario hasta conseguir la remisión clínica o una respuesta satisfactoria. A partir de este momento, puede establecerse un tratamiento ‘a demanda’, que consistirá en 2 o 3 aplicaciones semanales, en función de la evolución. El tratamiento con fármacos tópicos debe combinarse con emolientes que contengan, por ejemplo, urea o ácido láctico, que mejoren el aspecto y la sintomatología cutáneas.
-¿Qué estrategia de tratamiento se hace recomendable en la psoriasis del cuero cabelludo?
El cuero cabelludo es una de las localizaciones más complejas desde el punto de vista terapéutico. Los tratamientos tópicos serían los indicados para las formas limitadas o predominantes en esta localización. Sin embargo, los excipientes semisólidos o grasos son muy incómodos, tanto a la hora de aplicarlos como de retirarlos, lo que dificulta muy notablemente el cumplimiento del tratamiento (adherencia). Los excipientes líquidos o hidroalcohólicos, que serían más convenientes, resultan a menudo poco eficaces e incluso pueden irritar si el paciente presenta heridas. Además, las lesiones tienen un marcado impacto en la calidad de vida de los pacientes ya que son muy pruriginosas, además de ser visible tanto las lesiones como la descamación que producen. De este modo, incluso aunque en ocasiones una psoriasis recalcitrante del cuero cabelludo pueda suponer una afectación de no más del 2-3% del tegumento cutáneo, podría estar indicado un tratamiento sistémico convencional o incluso biológico.
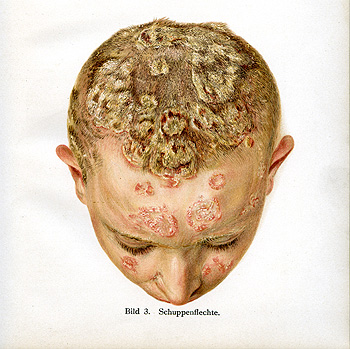
Psoriasis del cuero cabelludo
(Ilustración extraída de una lámina con otras imágenes) Autor/a de la lámina original: Unknown - Scan des Originalbuches; Musterband, eine verkürzte Zusammenstellung der Bände 1 und 2
Fuente: Wikimedia Commons
-Se calcula que hasta un 39% de pacientes con psoriasis del cuero cabelludo no cumplen el tratamiento: ¿Por qué hay tanta falta de adherencia terapéutica?
Los motivos son complejos y variables de un paciente a otro. Y en su mayoría fáciles de comprender según la respuesta a la pregunta anterior. Además de poco cosméticos y farragosos de emplear, algunos tratamientos incluyen excipientes que proporcionan un olor desagradable, que puede persistir incluso después del lavado del cuero cabelludo. Los resultados son lentos e incompletos, por lo que los pacientes se cansan de seguir las instrucciones a menudo antes de conseguir los resultados.
-Actualmente los dermatólogos disponen en su arsenal terapéutico de Clobetasol en solución para la psoriasis. ¿Qué ventajas aporta al paciente y qué resultados se obtienen?
Clobetasol es un corticoide potente -el más potente que empleamos dentro del tratamiento tópico de la psoriasis- que prescribimos desde hace décadas, en particular en las placas más recalcitrantes. Sólo recientemente disponemos de un excipiente en solución, que permite su aplicación en el cuero cabelludo. La solución es el mejor excipiente para el cuello cabelludo ya que, gracias a su elevado contenido acuoso, resulta fácil de aplicar y en general es cosmético. El agua del excipiente, al evaporarse, refresca el cuero cabelludo y ayuda a calmar el prurito. Sin embargo, también es menos eficaz que otros excipientes semisólidos porque favorece una menor penetración del principio activo. Esta circunstancia es contrarrestada en parte por la elevada potencia del principio activo que permite, en general, resultados más rápidos con respecto a otras soluciones. Sin embargo, debe tenerse en cuenta que un corticoide más potente también puede tener más efectos secundarios locales -en general poco frecuentes en el cuero cabelludo-, por lo que debe ser el dermatólogo el que decida qué lesiones deben tratarse con este fármaco y con qué frecuencia.
-Los análogos de la vitamina D son los principios activos que se mantienen como alternativa de elección en el mantenimiento. ¿Qué seguridad presentan estos tratamientos?
Los análogos de la vitamina D aparecieron como alternativa -la primera en décadas- hace unos años a los corticoides tópicos. Son algo menos eficaces en el corto plazo que aquéllos, pero también muy seguros, de forma que carecen de algunos efectos secundarios como la atrofia, que sí podemos ver con los corticoides tópicos potentes. Sólo habría que ser precavido en pacientes con psoriasis muy extensa y, por ejemplo, insuficiencia renal, por la posibilidad de absorción excesiva de vitamina D[2].

(Imagen modificada) Autor/a del original: Steve Johnson
Fuente: Flickr / Creative Commons
-¿Cuándo se aconseja darlos en combinación con otras terapias?
De hecho, la combinación de calcipotriol con betametasona, que vienen asociados en forma de un producto comercial, representa desde hace años el tratamiento tópico de elección en muchas formas de psoriasis[3]. Desde hace tiempo se conoce que la combinación de calcipotriol con betametasona presenta un efecto sinérgico y también permite mejorar la seguridad con respecto a los corticoides en monoterapia. Con el tiempo se han desarrollado nuevos excipientes además de la pomada original, como gel y, últimamente, espuma[4].
-¿Cuál es el posicionamiento actual de los inhibidores de la calcineurina?
Debe recordarse que los inhibidores de la calcineurina no están aprobados para su uso en la psoriasis por ficha técnica. Sin embargo, es cierto que existe experiencia publicada de estos fármacos[5]. Carecen de algunos de los efectos de los corticoides tópicos -atrofia, hipertricosis, calcifilaxia- pero pueden asociarse a irritación local en algunos pacientes. Apenas penetran en la piel, por lo que se han empleado en la psoriasis facial y en los pliegues.
-Cuando hay una psoriasis facial leve o moderada y hay una afectación estética muy visible, ¿cuál es la recomendación en tratamiento tópico?
En este caso una buena opción sería iniciar un tratamiento con un corticoide tópico de potencia media con aplicación diaria durante unos días para después pasar a usarlo 2 o 3 veces a la semana. Como alternativa a esta fase de mantenimiento se podrían emplear inhibidores tópicos de la calcineurina. En ocasiones, la afectación facial puede ser una indicación de tratamiento sistémico incluso cuando la extensión de las lesiones sea limitada[6].
-¿Y en psoriasis invertida, cuál debe ser la estrategia?
En este caso es prioritario tratar las lesiones pero sin causar efectos secundarios ni irritación, ya que es un territorio muy sensible. La elección del excipiente es fundamental (debe ser no irritante), como por ejemplo en forma de pasta al agua para proteger la zona del roce. Si se escogen corticoides como principio activo, deben ser de baja potencia[7].

Autor/a: Dr.Farouk
Fuente: Flickr / Creative Commons
-¿El calcipotriol tópico constituye una terapia efectiva para la psoriasis ungueal? ¿Cuál es su experiencia clínica con este tratamiento?
En general, debo decir que las uñas responden, en mi experiencia, de forma lenta y normalmente incompleta al tratamiento tópico. El calcipotriol tópico es una terapia segura, pero raramente efectiva en la psoriasis ungueal, aunque existen referencias en la literatura en cuanto a su empleo[8].
-Si se están recibiendo medicamentos tópicos o fototerapia para la psoriasis, un diagnóstico de artritis psoriásica podría suponer un cambio en el tratamiento ¿En esos casos el tratamiento tópico pierde protagonismo?
El diagnóstico de artropatía psoriásica es una indicación para tratamiento sistémico, destinado a controlar los signos y síntomas articulares, que no son sensibles al tratamiento tópico. Sin embargo, es posible aún entonces que sea conveniente tratamiento tópico para el manejo de las lesiones cutáneas[9].
Referencias
1. Carrascosa JM., Vanaclocha F., Borrego L et al. ‘Revisión actualizada del tratamiento tópico de la psoriasis’ Actas Dermosifiliogr 2009;100:190-200
2. Segaert S, Duvold LB. Calcipotriol cream: a review of its use in the management of psoriasis. J Dermatolog Treat. 2006;17(6):327-37
3. Kin KC, Hill D, Feldman SR. Calcipotriene and betamethasone dipropionate for the topical treatment of plaque psoriasis. Expert Rev Clin Pharmacol. 2016 Jun;9(6):789-97.
4. Paul C, Bang B, Lebwohl M. Fixed combination calcipotriol plus betamethasone dipropionate aerosol foam in the treatment of psoriasis vulgaris: rationale for development and clinical profile. Expert Opin Pharmacother. 2017 Jan;18(1):115-121.
5. Albrecht L, Bourcier M, Ashkenas J e al. Canadian Psoriasis Guidelines Committee.. Topical psoriasis therapy in the ageof biologics: evidence-based treatment recommendations. J Cutan Med Surg. 2011 Nov-Dec;15(6):309-21
6. Puig L, Carrascosa JM, Carretero G et al. Spanish evidence-based guidelines on the treatment of psoriasis with biologic agents, 2013. Part 1: on efficacy and choice of treatment. Spanish Psoriasis Group of the Spanish Academy of Dermatology and Venereology. Actas Dermosifiliogr. 2013 Oct;104(8):694-709
7. Kalb RE, Bagel J, Korman NJ et al.National Psoriasis Foundation.. Treatment of intertriginous psoriasis: from theMedical Board of the National Psoriasis Foundation. J Am Acad Dermatol. 2009 Jan;60(1):120-4
8. Sánchez-Regaña M, Aldunce Soto MJ, Belinchón Romero I et al. En representación del Grupo Español de Psoriasis de la Academia Española de Dermatología y Venereología.. Evidence-based guidelines of the spanish psoriasis group on the use of biologic therapy in patients with psoriasis in difficult-to-treat sites (nails, scalp, palms, and soles). Actas Dermosifiliogr. 2014 Dec;105(10):923-34.
9. http://www.psoriasis.es/psoriasis-y-dolor-articular/tratamientos-para-la-artritis-psoriasica.html




