Redacción Farmacosalud.com
Lo que funciona, funciona, y sólo es cuestión de tiempo que lo que funciona se vaya implantando por doquier. Como botón de nuestra, los coagulómetros portátiles, que son los aparatos con los que los pacientes anticoagulados se autocontrolan. Su uso “mejora la adherencia al tratamiento” y comporta, entre otras ventajas, un aumento de la supervivencia y “una reducción de los costes sanitarios directos”, arguye la doctora Montserrat López Rubio, jefa del Servicio de Hematología del Hospital Universitario Príncipe de Asturias (HUPA) de Alcalá de Henares (Madrid). Así las cosas, este centro hospitalario ha puesto en marcha un programa de autocontrol de pacientes anticoagulados, un proyecto pionero en la red de hospitales de la Comunidad de Madrid. Y ya saben, lo que funciona, funciona, por lo que la propagación de este método parece imparable en España, sobre todo teniendo en cuenta que “el modelo de control, donde el paciente se realiza el análisis y se pauta el tratamiento, es un modelo muy reconocido a nivel internacional, especialmente en Alemania”, explica la facultativa, quien añade que en territorio español dicho sistema ya está implantado en Catalunya y, en menor medida, en las islas Canarias.
Según López Rubio, el autocontrol en anticoagulados ya existe en el Hospital de la Santa Creu i Sant Pau (alrededor de 850 pacientes), rondando los 200 usuarios en centros como el Hospital del Mar y el Hospital Clínic (todos de Barcelona). Hay otros centros que, con un menor número de pacientes, están adscritos igualmente a este modelo, como son el Hospital Vall d’Hebron, el Hospital Sant Joan de Déu (igualmente en la demarcación de Barcelona) y, como decíamos, también en la sanidad canaria. “Respecto a la Comunidad de Madrid, existen programas de autoanálisis, donde el paciente realiza el análisis de la sangre, pero la pauta de tratamiento la realiza el médico: no hay implantados programas de autocontrol en la red de hospitales públicos. La ventaja del autocontrol respecto al autoanálisis es la total autonomía del paciente, especialmente en pacientes con vida laboral activa”, precisa.

Doctora Monserrat López Rubio
Fuente: Hospital Universitario Príncipe de Asturias (HUPA) de Alcalá de Henares
Menos desplazamientos al centro sanitario y reducción del absentismo laboral
El paciente anticoagulado es una persona que sufre una enfermedad crónica, como puede ser la alteración del ritmo cardíaco (principalmente fibrilación auricular), la presencia de prótesis mecánicas en el corazón, una alteración genética o cualquier enfermedad a la que se asocia un riesgo de trombosis. Cuando el paciente recibe un fármaco anticoagulante, está obligado a realizar controles periódicos para verificar que la sangre está ‘tan fina como tiene que estar’; en caso contrario, hay que aumentar o disminuir la dosis del anticoagulante. El objetivo es mantener siempre igual los niveles de coagulación (lo que se llama el rango terapéutico) y para ello es necesario realizar un análisis periódico de la coagulación, cuyo resultado se expresa en INR. Según el resultado del mismo, hay que modificar las dosis de anticoagulante para conseguir que el enfermo entre cuanto antes en su rango terapéutico. Esto requiere experiencia por parte de la persona que conduce el proceso, ya que un paciente que toma anticoagulantes orales tiene riesgo de trombosis si su INR está por debajo de rango terapéutico o de hemorragias si está por encima del mismo, detallan desde el Hospital Príncipe de Asturias de Alcalá.
“El autocontrol -asegura la doctora en declaraciones a www.farmacosalud.com- mejora la adherencia al tratamiento en los pacientes, quienes están mejor controlados, habiendo un porcentaje más alto de valores INR en rango terapéutico, lo que implica menos complicaciones clínicas, algo que se traduce en ganancia de años de vida. Además, reduce el número de desplazamientos al centro sanitario y el absentismo laboral, disminuye la presión asistencial en los centros sanitarios y se reducen el número de hospitalizaciones, lo que ocasiona una reducción de los costes sanitarios directos”.
“Se han realizado estudios de coste-efectividad y en todos ellos el autocontrol se plantea como la estrategia menos costosa, asociándose también a mejores resultados clínicos. Aunque en principio podría parecer más costoso por el mayor número de controles realizados por los pacientes (semanal frente a mensual), el mejor control de la anticoagulación conlleva menor número de complicaciones, de ingresos por ello, e incluso de muertes, resultando en una reducción de los costes sanitarios a medio y largo plazo y en una mayor supervivencia del paciente”, especifica López Rubio.
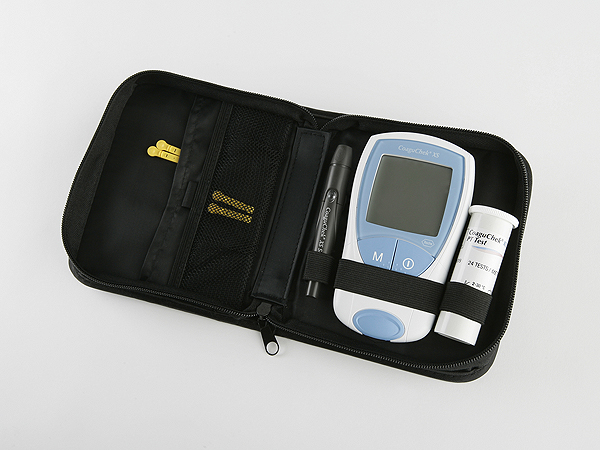
Estuche con coagulómetro, tiras reactivas y lancetas
Fuente: Hospital Universitario Príncipe de Asturias (HUPA) de Alcalá de Henares
“El coagulómetro es fácil de usar, pero necesita entrenamiento”
El autocontrol consiste en dotar al enfermo de un coagulómetro portátil, similar al que utilizan los pacientes diabéticos para los controles de glucemia, con el que realizarán los controles analíticos y además ajustarán la pauta del tratamiento anticoagulante de forma autónoma. De acuerdo con la hematóloga, “el coagulómetro es fácil de usar, pero necesita entrenamiento. Para ello, al paciente lo incluimos en el programa de formación que lleva a cabo una enfermera especializada, que le enseña la técnica de pincharse y tomar la muestra, así como el manejo del aparato. En dicha formación también se entrena al paciente para que interprete el valor obtenido del aparato y maneje él mismo su dosificación”.
La formación se realiza en dos sesiones, separadas por una semana, y es en la segunda donde el enfermero formador, junto con el especialista de Hematología, valoran si el enfermo está preparado para asumir el autocontrol o puede suponer un riesgo para su propia salud.
Varios sistemas de seguimiento velan por la seguridad del usuario
Lógicamente, existe todo un protocolo de seguridad destinado a verificar si el usuario está usando correctamente el coagulómetro portátil, tal y como desgrana la experta: “Para nosotros lo principal es la seguridad del paciente y, para conseguirlo, partimos de una formación y un seguimiento activo. En primer lugar, el paciente candidato a entrar en este modelo debe de pasar por una formación dividida en 2 sesiones. En la primera, se le enseña el manejo de aparato, la interpretación del resultado y el ajuste de dosis del tratamiento con ejercicios prácticos de dosificaciones. Tras esta sesión, si el equipo formador lo considera apto, le daremos el equipo y las tiras, junto con toda la documentación de apoyo que hemos preparado para él, y se le pide que se haga su control semanal en casa. En la segunda sesión, a los 7 días de la primera, se procede a resolver las dudas, se comprueba el correcto análisis de la muestra, se revisa la dosificación hecha por el paciente y se le enseña la aplicación informática (TAONet) disponible a través de internet, donde a partir de ese momento registrará los resultados y podrá mantenerse en contacto con el Servicio de Hematología para supervisión de resultados y resolución de dudas”.
Tras estas dos formaciones, a los 30 días se le cita en la consulta y se vuelven a revisar posibles errores de dosificación. A los 3 y 6 meses hay nuevas citas. Posteriormente sólo será necesario realizar una visita semestral o anual. Además de estos seguimientos, a través de la plataforma informática TAONet se dispone de información actualizada de los controles, y el paciente puede añadir comentarios que los médicos pueden ver y responder. Asimismo, los facultativos pueden enviar mensajes que el enfermo ve en su móvil o en su ordenador. “Con esto nos aseguramos de que todo está yendo según lo esperado, y contactar con el paciente si es necesario, permitiendo realizar un seguimiento proactivo con la facilidad que a día de hoy ofrecen las tecnologías”, asevera la especialista.
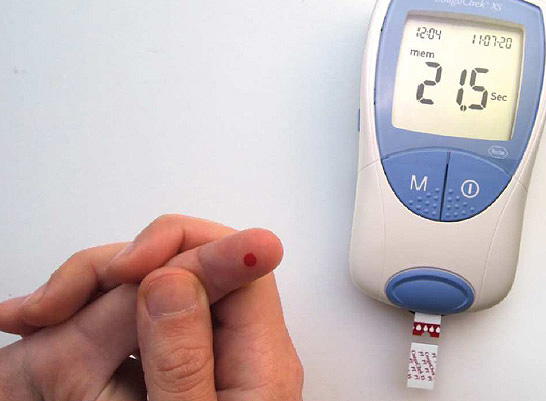
Coagulómetro con la tira reactiva introducida en la parte inferior para la medición de INR tras la punción digital
Fuente: Hospital Universitario Príncipe de Asturias (HUPA) de Alcalá de Henares
En ciertos pacientes se podría valorar la realización de la formación con un familiar
El sistema de autocontrol está indicado para pacientes que vayan a recibir tratamiento anticoagulante de manera indefinida por alteraciones cardiacas (arritmias o prótesis valvulares) o por alteraciones en proteínas de la sangre que favorecen la trombosis. El usuario debe comprometerse a cumplir con el programa de controles semanales y aceptar los calendarios de seguimiento, así como entender el concepto de tratamiento anticoagulante y los riesgos potenciales. También debe tener destreza manual y agudeza visual para manejar el coagulómetro y superar el curso de formación. “Dado que el seguimiento de los controles se realiza a través de una página web, es imprescindible el acceso y manejo de la misma, que por otra parte es muy sencillo. En pacientes con impedimentos físicos o mentales se podría valorar realizar la formación con un familiar que se hiciera cargo del tratamiento. En estudios publicados se estima que el porcentaje de pacientes anticoagulados que podrían incluirse en estos programas está entre el 25 y 40% de todos los pacientes anticoagulados”, señala la doctora López Rubio.
Millares de pacientes, sin acceso a los nuevos anticoagulantes
En otro orden de cosas, cabe destacar que en España cerca de 100.000 pacientes no tienen acceso a los nuevos anticoagulantes orales de acción directa (ACODs), que son más seguros y eficaces que los tratamientos clásicos, según datos del informe ‘Adecuación de la prescripción de los nuevos anticoagulantes orales en España. Propuestas de mejora’. Hoy en día, unos 800.000 españoles reciben tratamientos anticoagulantes para prevenir tromboembolismos venosos y arteriales, en particular la prevención del ictus (primera causa de muerte en las mujeres y segunda en hombres en territorio español y primera causa de discapacidad adquirida en la vida adulta), o la embolia pulmonar, según datos de la Federación Española de Asociaciones de Anticoagulados (FEASAN). En esta línea, la compañía Daiichi Sankyo ha puesto en el mercado un nuevo ACOD (Edoxabán) de toma única diaria que aumenta el arsenal terapéutico en el tratamiento de la fibrilación auricular no valvular (FANV).




