Redacción Farmacosalud.com
La compañía Janssen Research & Development, LLC (Janssen) ha anunciado los resultados de un estudio pivotal de fase 3 en el que se evaluó sirukumab (CNTO 136) administrado por vía subcutánea, un anticuerpo monoclonal humano contra la interleuquina (IL)-6 en desarrollo para el tratamiento de adultos con artritis reumatoide (AR) activa de moderada a grave. Los datos del ensayo, patrocinado por Janssen y realizado en 1.670 pacientes, mostraron que en los pacientes que recibieron sirukumab se observó una inhibición significativa de la progresión radiográfica de la enfermedad, o destrucción articular, desde el periodo basal hasta la semana 52, y una mejoría de los signos y síntomas de la AR en la semana 16, los dos criterios de valoración principales del estudio, en comparación con los pacientes que recibieron placebo[1]. Janssen está desarrollando sirukumab conjuntamente con GSK.
En el estudio SIRROUND-D se cumplieron los dos criterios de valoración principales. En el estudio se evaluó el tratamiento con sirukumab en pacientes adultos con AR activa que habían presentado una respuesta insuficiente al tratamiento con fármacos antirreumáticos modificadores de la enfermedad (FARME):
-La inhibición de la progresión radiográfica de la enfermedad, o destrucción articular, fue significativamente mayor en los pacientes tratados con sirukumab: los cambios medios en la puntuación van der Heijde-Sharp desde el periodo basal hasta la semana 52 fueron de 0,50 en los pacientes que recibieron 50 mg de sirukumab cada cuatro semanas (n=557) y de 0,46 en los pacientes que recibieron 100 mg de sirukumab cada dos semanas (n=557), en comparación con un cambio medio de 3,69 en los pacientes del grupo placebo (n=556) (ambos P ≤ 0,001).[1] El método de puntuación de van der Heijde-Sharp es una medida por rayos X de los cambios en la destrucción y daño articular, incluidos la erosión articular y el estrechamiento del espacio articular. Según este método, cuánto más alta es la puntuación, mayor es el daño estructural.
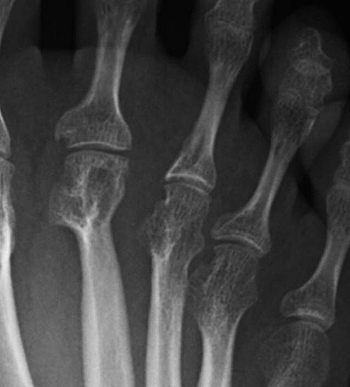
Erosiones típicas de artritis reumatoide
Autor/a de la imagen: Lariob
Fuente: Wikipedia
-La inhibición significativa de la progresión radiográfica de la enfermedad se observó tanto en los pacientes que no habían recibido previamente tratamientos biológicos como en los que sí los habían recibido, y se detectó ya en la semana 24.[2]
-El 54,8% y el 53,5% de los pacientes que recibieron 50 mg de sirukumab y 100 mg de sirukumab, respectivamente, presentaron una mejoría de, al menos, el 20% de los signos y síntomas de la AR según los criterios ACR20 del Colegio Americano de Reumatología en la semana 16, frente al 26,4% de los pacientes del grupo placebo (ambos P ≤ 0.001).[1]
“Los resultados de este estudio de fase 3 demuestran que sirukumab inhibió significativamente la progresión del daño articular y alivió el dolor y la inflamación en pacientes con artritis reumatoide no controlada suficientemente con fármacos modificadores de la enfermedad tradicionales. Los tratamientos que pueden permitirnos evitar que la enfermedad cause un daño articular permanente son valiosos en el tratamiento a largo plazo de la artritis reumatoide”, declara Tsutomu Takeuchi, profesor de medicina del departamento de reumatología e inmunología clínica de la Facultad de Medicina de la Universidad Keio de Tokyo, Japón. “Esperamos que los próximos datos de los ensayos de fase 3 en curso nos permitan comprender mejor la eficacia y seguridad de sirukumab en una población de pacientes con artritis reumatoide más amplia y más diversa”.
Todos los principales criterios de valoración secundarios también se cumplieron con significación estadística para ambas dosis de sirukumab frente a placebo (P ≤ 0,001 para todos los criterios de valoración con ambas dosis). Estos criterios fueron el cambio con respecto al valor basal en la puntuación del Índice de discapacidad del Cuestionario de evaluación de la salud (HAQ-DI), el porcentaje de pacientes que presentaron una mejora de al menos el 50% de los síntomas de la AR (ACR50), el porcentaje de pacientes en los que mejoró la puntuación de actividad de la enfermedad en 28 articulaciones (remisión según la DAS28 [DAS28 (PCR) < 2,6]) en la semana 24, y el porcentaje de pacientes que presentaron una mejora de al menos el 70% de los signos y síntomas de la AR (ACR70) durante seis meses consecutivos (respuesta clínica importante) en la semana 52.[1,3]
Las medias de las mejoras de las puntuaciones del HAQ-DI fueron de -0,43 en el grupo de 50 mg de sirukumab, de -0,46 en el grupo de 100 mg de sirukumab y de -0,22 en el grupo placebo. El 30% de los pacientes que recibieron 50 mg de sirukumab y el 33% de los pacientes que recibieron 100 mg de sirukumab presentaron una respuesta ACR50, frente al 12% de los pacientes que recibieron placebo. El 26% de los pacientes de ambos grupos de sirukumab presentaron remisión según la DAS28, frente al 6% de los pacientes del grupo placebo.[1] Se observó una respuesta clínica importante en el 5% y el 9% de los pacientes que recibieron 50 mg y 100 mg de sirukumab, respectivamente, y en el 2% de los pacientes que recibieron placebo.[1]

Fuente: www.farmacosalud.com
Sirukumab actúa sobre la citocina IL-6
En la semana 18, los porcentajes de pacientes que presentaron acontecimientos adversos (AA) y AA graves, respectivamente, fueron mayores con 50 mg de sirukumab (79,6% y 11,0%) y con 100 mg de sirukumab (80,2% y 9,8%) que con placebo (65,5% y 6,8%). Los AA más frecuentes (observados en al menos el 8% de los pacientes) fueron enzimas hepáticas elevadas, infección de las vías respiratorias superiores, eritema en el lugar de la inyección y nasofaringitis.[1] Los tipos de AA y AAG fueron similares hasta la semana 52.[1] Antes de la semana 18, el período controlado con placebo, tres pacientes fallecieron, uno de cada grupo de tratamiento (placebo, 50 mg de sirukumab y 100 mg de sirukumab). Desde la semana 18 hasta la semana 52 fallecieron 8 pacientes más: tres del grupo placebo original que cambiaron a 50 mg de sirukumab, tres del grupo de 50 mg de sirukumab y dos del grupo de 100 mg de sirukumab. Actualmente se están obteniendo datos de seguridad y eficacia a largo plazo en periodos de extensión en curso de los tres ensayos de fase 3.[1]
Sirukumab es un anticuerpo monoclonal humano IgG1 kappa en fase de investigación que está en fase 3 de desarrollo clínico para el tratamiento de la AR activa moderada o grave.[4] No está aprobado para el tratamiento de la AR ni para ninguna otra indicación en ningún país del mundo. Sirukumab actúa sobre la citocina IL-6, una proteína natural que se cree que desempeña una función en enfermedades autoinmunes como la AR.[9] La artritis reumatoide es una enfermedad inflamatoria crónica y sistémica que se caracteriza por dolor, hinchazón articular, rigidez, destrucción articular y discapacidad.[6] Se calcula que a nivel mundial más de 23,5 millones de personas padecen la enfermedad, para la cual no hay cura.[7]
Muchas personas con artritis reumatoide lo sobrellevan mejor realizando ejercicio
Según las conclusiones de una encuesta realizada entre casi 100 personas con artritis reumatoide (AR), elaborada por la Coordinadora Nacional de Artritis (ConArtritis), el 80% de los que realizan ejercicio físico afirman que su práctica les ayuda a sobrellevar los síntomas, siendo la mejora psicológica y la liberación de estrés los beneficios más destacados por los encuestados. De hecho, el 21% de los encuestados reconoce que empezó a practicar ejercicio después de ser diagnosticado. Los expertos afirman que la artritis reumatoide es una patología que puede afectar gravemente a la calidad de vida de quienes la padecen, ya que entre sus principales síntomas se encuentra el dolor. Sin embargo, cuando la enfermedad se detecta a tiempo y el paciente inicia de forma temprana el tratamiento más adecuado, el pronóstico mejora.

José Antonio Sierra, paciente de artritis reumatoide que participa en carreras
Fuente: ConArtritis / Agencia Ketchum
Por otro lado, afirman, está demostrado que la práctica de ejercicio de leve a moderado en estos pacientes mejora su calidad de vida, no sólo a nivel psicológico, sino que también aumenta su flexibilidad y fortalece la musculatura. Entre las actividades preferidas por los pacientes destaca caminar a paso rápido (60%) y la natación recreativa (32%).
Eficacia clínica de ustekinumab en artritis psoriásica
Desde Janssen indican que los reumatólogos reunidos en el Simposio Satélite Artritis Psoriásica Vía IL12/23: de la teoría a la práctica, en el marco del Proyecto Innovara, celebrado recientemente en Barcelona, han destacado el papel de ustekinumab, primer fármaco biológico inhibidor de la vía IL23, para tratar la artritis psoriásica. Esta enfermedad, que afecta hoy en día a un tercio de los pacientes con psoriasis -entre un 2-3% de la población general padece psorisiasis-, es una enfermedad autoinmune con diferentes dominios o afecciones clínicas que incluyen enfermedad cutánea, ungueal, artritis axial y periférica, entesis (unión del tendón al hueso), dactilitis, afectación psicológica y otras comorbilidades.
Para el Dr. Santiago Muñoz, jefe de Reumatología del Hospital Universitario Infanta Sofía, los datos clínicos con este fármaco justifican el posicionamiento en las guías GRAPPA: “Se deberían cubrir la mayoría de dominios de la artritis psoriásica con un único tratamiento, ya que, aunque parece que hay recomendaciones separadas dependiendo del dominio afectado, no se debe tratar al paciente de forma desagregada. En esta línea, contamos con la ventaja de ustekinumab, que muestra beneficio en prácticamente todos los dominios de la enfermedad, y con el que podemos cubrir, con gran comodidad, la mayoría de expectativas que tenemos pendientes de solucionar con los pacientes, lo que le aproxima a una vida normal sin tener que ocultar su piel y pudiendo moverse mejor sin dolor”. Ustekinumab, comercializado por Janssen como STELARA®, es un anticuerpo monoclonal humano que inhibe la acción de las interleucinas IL12 e IL23.
El 15% de los niños con artritis juvenil puede presentar uveítis
La artritis idiopática juvenil (AIJ) es una enfermedad reumática que se caracteriza por la inflamación crónica de las articulaciones, aunque habitualmente puede presentar otras manifestaciones extraarticulares. En este sentido, la uveítis -inflamación de la úvea, membrana que recubre el ojo- es una de las más graves, ya que se considera una de las principales causas de ceguera en países desarrollados[8]. Por este motivo, el abordaje multidisciplinar entre pediatras, reumatólogos y oftalmólogos continúa siendo un factor determinante en el seguimiento de la AIJ.
Así se ha puesto de manifiesto en la segunda sesión de la V Jornada de Actualización en Artritis Idiopática Juvenil, organizada en Barcelona por la Sociedad Española de Reumatología Pediátrica (SERPE), con la colaboración de la compañía biofarmacéutica AbbVie. Entre las principales conclusiones de la jornada destaca la importancia del diagnóstico precoz y el control estrecho de la AIJ, para lograr un mejor pronóstico de las complicaciones que puedan aparecer, como la uveítis. “Su debut puede ser anterior, simultáneo o posterior a los primeros síntomas de la AIJ, aunque por lo general, aparece después, alrededor del primer año. Existen factores de riesgo relacionados con la uveítis como la artritis de tipo oligoarticular, la presencia de anticuerpos antinucleares, o el inicio de la AIJ en edades tempranas”, señala Dr. Jordi Antón, presidente de la Sociedad Española de Reumatología Pediátrica (SERPE) y coordinador de la Unidad de Reumatología Pediátrica en el Hospital Sant Joan de Déu (Esplugues de Llobregat, en Barcelona).

(de izq. a dcha) Dr. Ricardo Blanco, Hospital Universitario Marqués de Valdecilla (Santander); Dr. Jordi Gratacós, Hospital Parc Taulí (Sabadell, en Barcelona); Dr. José Luis Pablos, Hospital 12 de Octubre (Madrid), y Dr. Jordi Valls, director médico del Área de Inmunología y Dermatología de Novartis Farmacéutica España
Fuente: Novartis
Nuevas evidencias para Cosentyx en espondilitis anquilosante y artritis psoriásica
Por su parte, la firma Novartis ha anunciado que Cosentyx® (secukinumab) podría inducir una mejor respuesta en los signos y síntomas de las personas con espondilitis anquilosante (EA) y artritis psoriásica (APs) que Humira®* (adalimumab)[9,10]. Para dichos análisis se ha utilizado la metodología de Comparaciones Indirectas Ajustadas (“MAIC”, por sus siglas en inglés). El MAIC es un método válido y aceptado en investigación de eficacia comparativa[11,12] Además, datos a dos años mostraban que hasta el 80% de los pacientes con EA tratados con Cosentyx® detenían la progresión radiográfica en la columna vertebral medido por radiografía simple. Una proporción similar de pacientes con APs tratados con Cosentyx® durante el mismo período de tiempo tampoco mostró evidencias de progresión[13].
A todo esto, Novartis ha presentado datos de los ensayos clínicos de fase III MEASURE 1 y MEASURE 2 de Cosentyx® (secukinumab) en espondilitis anquilosante (EA) activa[14,15,16]. Los resultados muestran el perfil de seguridad durante 52 semanas[14], demostrando su tolerabilidad, baja incidencia de acontecimientos adversos, abandono e inmunogeneicidad; además de su eficacia a un año al mejorar los signos y síntomas de la EA, lo que repercute positivamente en la función física y calidad de vida; y su eficacia en pacientes que no han recibido tratamiento previo con anti-TNF y en aquellos con respuesta inadecuada o intolerancia previa a estos fármacos[16].
La incorporación temprana del ejercicio aeróbico, imprescindible en EA
El Servicio de Reumatología de HM Hospitales, en Madrid (Reumacare), ha organizado su ‘IV Taller de Espondilitis Anquilosante: Día a Día con la Espondilitis Anquilosante. Conoce tu Enfermedad’, con la colaboración de la Coordinadora Nacional de Artritis (ConArtritis), la Coordinadora Española de Asociaciones de Espondilitis (CEADE) y la compañía biomédica Pfizer. La doctora Marta Valero, adjunta del Servicio de Reumatología de HM Hospitales, asegura que “la incorporación temprana del ejercicio aeróbico adaptado a cada paciente resulta imprescindible para el manejo de la enfermedad, evitando la rigidez y limitación de la movilidad que, en algunos casos graves, avanzados o mal controlados, pueden llegar a darse”. Otros factores como el descanso, la abstención tabáquica y unos hábitos alimenticios saludables, como seguir una dieta Mediterránea, también se han comentado durante el taller como “aspectos fundamentales”, según la doctora.
La espondilitis anquilosante es una enfermedad inflamatoria crónica que debuta en gente joven o de mediana edad, siendo mucho menos frecuente en pacientes mayores o ancianos. Suele manifestarse con dolor en la zona lumbar o glútea. Además, puede haber dolor o inflamación en otras articulaciones. Pero también, en muchas ocasiones, esta enfermedad implica repercusiones psicológicas que afectan al día a día del paciente.
Reclaman una mayor implantación de la ecografía en Atención Primaria
El decano del Colegio Profesional de Fisioterapeutas de la Comunidad de Madrid (CPFCM), José Antonio Martín Urrialde, pide a las diferentes administraciones públicas que redunden en sus esfuerzos para conseguir una mayor implantación de la ecografía aplicada a la Fisioterapia en los centros de Atención Primaria.

II Symposium Internacional de Ecografía en Fisioterapia
Fuente: Servimedia
No obstante, Martín Urrialde advierte de que es necesario establecer normas para regular el uso de este tipo de ecografías y evitar el ejercicio inapropiado de la misma. “El desarrollo de un marco regulador redundará en una buena praxis y, sobre todo, en la seguridad para los pacientes”, apunta.
“Muchas patologías pueden curarse enseñando a mejorar posturas”
El secretario general del Colegio Profesional de Fisioterapeutas de la Comunidad de Madrid, José Santos, explica que muchas patologías pueden curarse si se enseña a los pacientes a reeducar sus posturas. Así, informa de que “con el paso del tiempo y el tipo de vida que en muchas ocasiones se lleva, se van acumulando tensiones y perdiendo elasticidad, por lo que uno se va deformando encogiendo”. Además, según Santos, esta situación se agrava en el caso de que exista algún factor añadido como accidentes, enfermedades, etc.
La Reeducación Postural Global (RPG) es un método de fisioterapia desarrollado por el fisioterapeuta francés Philippe Souchard, e introducido en España hace ya más de 30 años. Se trata de una técnica suave, progresiva y en la que se requiere la participación del paciente. Puede ser aplicada a cualquier edad respetando las posibilidades de cada persona. “Esta terapia se fundamental en el análisis minucioso y la observación de la anatomía, la fisiología y la manera en la que enferma la persona”, precisa Santos. “La RPG parte de la individualidad de cada persona para diseñar un tratamiento global que, partiendo de los síntomas que presenta, busque y resuelva las causas que los han provocado”, añade.
El ‘paciente experto’
El conocimiento que los pacientes de enfermedad reumática tienen sobre su patología tiene una influencia directa en el impacto que provoca. Así lo demuestran diferentes experiencias que la Liga Reumatolóxica Galega, con el apoyo de la Consellería de Sanidad gallega, está llevando a cabo en el ámbito de la concienciación y la formación del paciente. “El paciente que se involucra en el manejo de su enfermedad, conoce el porqué de sus síntomas e interioriza su pronóstico es un paciente con más herramientas para afrontar la enfermedad y, por tanto, con más posibilidades de reducir el impacto de la misma”, señala el doctor Antonio Mera, jefe de sección del Servicio de Reumatología del Complejo Hospitalario Universitario de Santiago (C.H.U.S.)

D. Benito García, representante de la Liga Reumatolóxica Galega y paciente de AR; Dr. Antonio Mera, jefe de sección del Servicio de Reumatología del Complejo Hospitalario Universitario de Santiago (C.H.U.S); D. Jesús Vázquez Almuiña, Conselleiro de Sanidad de la Xunta de Galicia, y D. Luis Verde y gerente del Complejo Hospitalario Universitario de Santiago (C.H.U.S.)
Fuente: Liga Reumatolóxica Galega / Agencia Ketchum
Un ejemplo de como la formación del paciente tiene beneficios para su calidad de vida es la iniciativa ‘Por tus huesos’ de la Liga Reumatolóxica Galega, que cuenta con la colaboración de la Consellería de Sanidad. Se trata de una campaña divulgativa que ya ha visitado 11 localidades gallegas en la que expertos en enfermedades reumáticas trasladan información a población y pacientes. “Nos estamos encontrando con tres perfiles principales de pacientes. Aquéllos que tienen un diagnóstico pero que se niegan a aceptar la enfermedad y continúan con su vida sin el seguimiento necesario para controlar la patología. Otros que presentan dolor pero que tienen dudas de si su origen es mecánico (dolores posturales, traumatismos, por ejemplo) o inflamatorio, y, por tanto, compatible con una enfermedad reumática. Y un tercer perfil de personas en la primera fase de la enfermedad que aún no han buscado ayuda médica”. El equipo de profesionales que ofrece esta ayuda informativa cuenta con psicólogos que ayudan a quienes niegan su enfermedad a afrontarla y a acudir al médico para establecer los controles pertinentes. Expertos en reumatología aportan su experiencia para que los pacientes que dudan si acudir al médico lo hagan cuanto antes, así como los que están en las primeras fases de la enfermedad.
Un trabajo establece una asociación entre cansancio y espondiloartritis
La Asociación Cordobesa de Enfermos Afectados por Espondilitis (ACEADE) ha concedido el VII Premio Iberoamericano de Investigación José Román al reumatólogo cordobés Eduardo Collantes, responsable del Servicio de Reumatología del Hospital Reina Sofía de Córdoba. El trabajo galardonado, que premia cada año la investigación en el campo de las espondiloartritis, destaca por haber establecido una asociación directa entre el cansancio extremo y este grupo de enfermedades reumáticas, que provocan dolor e inflamación en el paciente, reduciendo su calidad de vida y provocando discapacidad.
El estudio ha sido publicado en la revista “The Journal of Rheumatology”. Su principal conclusión es la existencia de una relación directa entre los síntomas de cansancio exagerado del paciente y la enfermedad, un hecho de gran utilidad para la práctica clínica, ya que “las espondiloartritis son enfermedades en muchos casos difíciles de diagnosticar y un síntoma tan sencillo de identificar como el cansancio se convierte en un marcador del estado de la patología, algo que va a ayudar a muchos reumatólogos en su práctica diaria”, señala el Dr. Collantes. Los síntomas de fatiga provocados por la enfermedad disminuyen hasta convertirse en residuales en los pacientes que reciben tratamiento, “especialmente los tratados con medicamentos biológicos, denominados anti TNF”, apunta el reumatólogo cordobés, que añade: “cuanto antes empiecen a ser tratados, la enfermedad tendrá un menor impacto en el paciente, incluyendo los síntomas de cansancio, que también serán menores”.
Bibliografía
1. Takeuchi T, Thorne C, Karpouzas G et al. Efficacy and safety of sirukumab in patients with active rheumatoid arthritis despite disease-modifying anti-rheumatic drug treatment: Results of a randomized, double-blind, placebo-controlled study. Annual European Congress of Rheumatology (EULAR 2016); 8–10 June, 2016; London, UK; SAT0145.
2. Thorne C, Karpouzas G, Takeuchi T et al. Response and radiographic progression in biologic-naïve and biologic-experienced patients with rheumatoid arthritis treated with sirukumab. Annual European Congress of Rheumatology (EULAR 2016); 8–10 June, 2016; London, UK; SAT0158.
3. ClinicalTrials.gov. NCT01604343. Available at https://clinicaltrials.gov/ct2/show/NCT01604343 (last accessed June 2016).
4. Smolen J et al. Sirukumab, a human anti-interleukin-6 monoclonal antibody: a randomised, 2-part (proof-of-concept and dose-finding), phase II study in patients with active rheumatoid arthritis despite methotrexate therapy. Ann Rheum Dis 2014;73:1616–1625.
5. Rossi J et al. Interleukin-6 as a Therapeutic Target. Clin Can Res 2015;21(6):1248–1257.
6. World Health Organization. Chronic rheumatic conditions. Available at http://www.who.int/chp/topics/rheumatic/en (last accessed June 2016).
7. World Health Organization. The global burden of disease: 2004 update. Available at http://www.who.int/healthinfo/global_burden_disease/GBD_report_2004update_full.pdf?ua=1 (last accessed June 2016).
8. De Boer J, Wulffraat N, Rothova A. Visual loss in uveitis of childhood. Br J Ophthalmol. 2003;87: 879-84
9. Maksymowych W, et al. Secukinumab for the treatment of ankylosing spondylitis: comparative effectiveness results versus adalimumab using a matching-adjusted indirect comparison. Abstract OP114 presented at the 25th European League Against Rheumatism Congress. 2016, June 8 – 11; London.
10. Nash P, et al. Secukinumab for the treatment of psoriatic arthritis: comparative effectiveness results versus adalimumab up to 48 weeks using a matching-adjusted indirect comparison. Abstract THU0448 presented at the 25th European League Against Rheumatism Congress. 2016, June 8 – 11; London.
11. Ndirangu K, et al. Trends in the use of Matching-Adjusted Indirect Comparisons in published literature and NICE technology assessments: A systematic review. PRM161. Value in Health 19 (2016) A99.
12. Thom H, et al. Matching Adjusted Indirect Comparisons to assess comparative effectiveness of therapies: Usage in scientific literature and health technology appraisals. PRM167. Value in Health 19 (2016) A100.
13. Kavanaugh A, et al. Secukinumab provides sustained improvements in the signs and symptoms of active psoriatic arthritis: 2-year efficacy and safety results from the Phase 3 randomised, double-blind, placebo-controlled trial, FUTURE 1. Abstract #3565 presented at the 25th European League Against Rheumatism Congress. 2016, June 8 – 11; London.
14. Blanco F, Deodhar AA, Baeten D, Sieper J, Widmer A y Richards H. Seguridad y tolerabilidad de Secukinumab en pacientes con espondilitis anquilosante activa: análisis combinado de la seguridad de dos ensayos de fase III, aleatorizados y controlados. P-247. Poster presentado en: XLII Congreso Nacional de la Sociedad Española de Reumatología, Barcelona, 18-21 Mayo, 2016.
15. Balsa A, Juergen Braun J, Deodhar AA, Sieper J, Andersson M y Richards H. Secukinumab mejora significativamente los signos y síntomas de la espondilitis anquilosante activa: resultados a las 52 semanas de un ensayo de fase III aleatorizado, doble ciego y controlado con placebo con administración subcutánea de dosis de carga y de mantenimiento. P-177. Poster presentado en: XLII Congreso Nacional de la Sociedad Española de Reumatología, Barcelona, 18-21 Mayo, 2016
16. Blanco R, Baeten D, Sieper J, Martin R y Richards H. Secukinumab proporciona mejorías sostenidas en los signos y síntomas de la espondilitis anquilosante activa en pacientes que no han recibido tratamiento previo con inhibidores del TNF y en los previamente tratados con inhibidores del TNF: resultados a las 52 semanas de dos ensayos de fase III aleatorizados, doble ciego y controlados con placebo. Poster presentado en: XLII Congreso Nacional de la Sociedad Española de Reumatología, Barcelona, 18-21 Mayo, 2016




