Redacción Farmacosalud.com / Dr. Anselmo Hernández y Hernández
“Los probióticos son bacterias vivas que han de atravesar y superar las diferentes barreras gastrointestinales para llegar y sobrevivir e implantarse en la mucosa intestinal donde ejercen su función, predominantemente en el colon. Por lo tanto deben darse en dosis adecuadas y tardan un cierto tiempo en iniciar sus efectos, que no suele ser muy prolongado; en la mayoría de los casos su efecto se hace notar en la primera semana de tratamiento”. Así lo explica el doctor Anselmo Hernández y Hernández, vocal nacional de la Sociedad Española de Pediatría Extrahospitalaria y de Atención Primaria (SEPEAP) y candidato a coordinar el Grupo de Trabajo de Gastroenterología y Nutrición de esta sociedad científica a propuesta del doctor Cristóbal Coronel.
Más allá de los beneficios que los probióticos tienen para la salud gastrointestinal de los bebés, el doctor Hernández y Hernández ha hecho hincapié en las esperanzas que hay depositadas en estos complementos nutricionales a la hora de tratar la enfermedad celíaca: “Aunque en la actualidad el único tratamiento de la enfermedad celiaca sea una dieta exenta de gluten, es posible que, basándonos en la alteración de la microbiota intestinal de estos pacientes, en un futuro la administración de bifidobacterias pueda producir efectos beneficiosos, aunque para ello son necesarios más estudios”. El facultativo, además, añade que “unos pocos estudios bien diseñados han brindado evidencia de que determinadas cepas de probióticos pueden ser eficaces en el tratamiento de un subgrupo de pacientes con eczema atópico”.

Doctor Anselmo Hernández y Hernández
Fuente: Dr. Hernández y Hernández / SEPEAP
-Varios estudios corroboran que los bebés que toman probióticos tienen menos trastornos gastrointestinales. ¿Por qué son efectivos a esas edades?
Una de las principales fuentes de probióticos lo constituye la lactancia materna; ésta es la que ha estado involucrada en el establecimiento de una microbiota saludable, que constituye el principal motivo que justifica la menor incidencia de trastornos gastrointestinales en los niños que reciben lactancia materna con respecto a los que se les da leches adaptadas sin probióticos.
-Meses atrás se dio a conocer un estudio según el cual un probiótico reducía en un 67,5% de media el llanto de los bebés con cólicos. ¿Cómo actúa ese complemento nutricional en el organismo de un bebé para conseguir reducir el llanto?
Varios estudios han demostrado ganancias terapéuticas significativas al usar probióticos en comparación con placebo. En los estudios publicados la reducción de la distensión abdominal y la flatulencia es un hallazgo constante en los tratamientos probióticos; asimismo, algunas cepas pueden mejorar el dolor y proporcionar además un alivio general (B. infantis 35624). El Lactobacillus reuteri puede mejorar los síntomas de cólicos ya en la primer semana de tratamiento, como lo muestra un ensayo reciente con 90 lactantes con cólico infantil alimentados a pecho. En resumen, hay literatura que sugiere que ciertos probióticos pueden aliviar los síntomas en personas con dolor abdominal funcional.
Esto se puede deber a diferentes efectos comprobados de los probióticos que paso a resumir en la siguiente tabla: (A. Hdez y col. pediatría integral, junio 2015 vol XIX, nº 5:337-55)

Fuente: Dr. Hernández y Hernández / SEPEAP
-¿En qué patologías gastroenterológicas de la población infantil resultan más beneficiosos dichos complementos nutricionales?
Como puede comprobarse con la guía mundial de probióticos publicada en 2011, hay diferentes patologías donde se ha demostrado con evidencia 1 a, 1 b, y 2b la utilidad de dichos probióticos en patologías pediátricas como:
. Tratamiento de la diarrea infecciosa aguda.
. Prevención de diarrea asociada a antibióticos
. Prevención de diarrea nosocomial.
. Prevención de enfermedades gastrointestinales comunes adquiridas en la comunidad.
. Terapia adyuvante para erradicación de Helicobarter Pylori
. Alivio de síntomas funcionales intestinales.
. Cólico del lactante.
. Prevención de la enterocolitis necrotizante de recién nacidos pretérmino.
. Tratamiento de la colitis ulcerosa levemente activa.
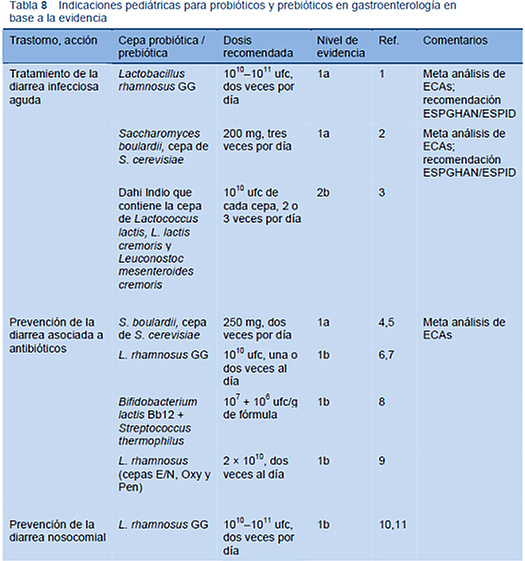
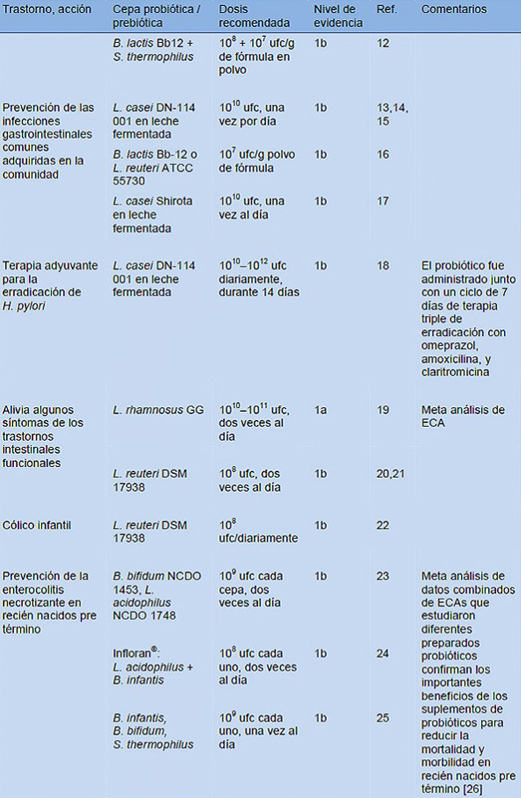
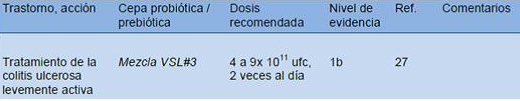
Tablas aportadas por: Dr. Hernández y Hernández / SEPEAP
-¿Los probióticos actúan rápidamente o bien necesitan un período de tiempo relativamente largo para dejarse notar en la salud de los niños?
Los probióticos son bacterias vivas que han de atravesar y superar las diferentes barreras gastrointestinales para llegar y sobrevivir e implantarse en la mucosa intestinal donde ejercen su función, predominantemente en el colon. Por lo tanto deben darse en dosis adecuadas y tardan un cierto tiempo en iniciar sus efectos, que no suele ser muy prolongado; en la mayoría de los casos su efecto se hace notar en la primera semana de tratamiento. Como decía, el Lactobacillus reuteri puede mejorar los síntomas de cólicos ya en la primer semana de tratamiento, como lo muestra un ensayo reciente con 90 lactantes con cólico infantil alimentados a pecho (Savino F, Cordisco L, Tarasco V, et al. Lactobacillus reuteri DSM 17938 in infantile colic: a randomized, double-blind, placebo-controlled trial. Pediatrics 2010;126:e526–33).

Autor/a: Indil77
Fuente: Wikimedia Commons
-¿Existe alguna evidencia clínica de que los probióticos aporten beneficios a los niños celíacos?
Los probióticos más estudiados en la enfermedad celíaca son: Bifidobacterium lactis, Bifidobacterium longum, Lactobacilli, Propionibacterium y F. meningosepticum. En los enfermos celiacos se ha demostrado, en biopsias duodenales, que hay una disbiosis intestinal con un aumento en el número total de bacterias Gramnegativas (Bacteroides y Escherichia coli) con una menor proporción de bifidobacterias. Estos hechos se han observado en pacientes celiacos con enfermedad activa, en comparación con aquellos sin sintomatología. Esta alta incidencia de bacterias proinflamatorias en la microbiota duodenal de los niños celiacos podría guardar relación con los síntomas que aparecen al comienzo de la enfermedad. Por otro lado, se ha observado que B. longum CETC 7347 reduce in vitro la toxicidad y el potencial efecto inmunogénico de las gliadinas sobre células del epitelio intestinal (Sánchez E, Donat E, Ribes-Konicks C, Calabuig M, Sanz Y. Intestinal Bacteroides species associated with coeliac disease. J Clin Pathol 2010; 63: 1105-11).
Aunque en la actualidad el único tratamiento de la enfermedad celiaca sea una dieta exenta de gluten, es posible que, basándonos en la alteración de la microbiota intestinal de estos pacientes, en un futuro la administración de bifidobacterias pueda producir efectos beneficiosos, aunque para ello son necesarios más estudios.
-Por cierto, ¿la administración de probióticos puede llegar a ser perjudicial por exceso en los pacientes pediátricos?
Cualquier cepa, para ser aceptada como probiótico, ha de someterse a una normativa estricta regulada en el reglamento de la Unión Europea sobre las declaraciones nutricionales y de propiedades saludables (1924/2006/CE). En principio, cualquier componente de la microbiota comensal podría ser candidato a convertirse en probiótico, pero los más utilizados en Pediatría pertenecen a los dos grupos microbianos: lactobacillus y bifidobacterias, considerados GRAS (Generally Regarded As Safe) y QPS (Qualified Presumption of Safety) por la FDA de EE.UU. y la EFSA de Europa. Pero también se han utilizado con este fin bacterias que pertenecen a otros géneros, como: E. Coli* y Bacillus cereus, asi como levaduras, principalmente: Saccharomyces cerevisiae y boulardii.
Las dosis de probióticos son muy amplias habitualmente, pueden oscilar en un rango de entre un millón y 10 mil millones (106-1010) de UFC/dosis; han de llegar viables ≥ 106 y de ≥108 UFC/ dosis al intestino delgado y colon, respectivamente, y la seguridad ha de garantizarse en todos ellos. Se utilizan en prematuros para la prevención de la enterocolitis necrotizante (ECN) sin observarse efectos adversos destacables.
-Se habla de que esos complementos nutricionales pueden tener un papel activo frente a la dermatitis atópica. ¿Qué nos puede comentar acerca de eso?
Aun cuando la evidencia más sólida disponible es para la prevención de dermatitis atópica, un ensayo clínico reciente no confirmó estos resultados al administrar ciertos probióticos a mujeres embarazadas y recién nacidos hasta los 6 meses de edad. En cuanto al tratamiento de la enfermedad alérgica, unos pocos estudios bien diseñados han brindado evidencia de que determinadas cepas de probióticos pueden ser eficaces en el tratamiento de un subgrupo de pacientes con eczema atópico. Se conoce poco sobre la eficacia de los probióticos en la prevención de la alergia alimentaria.

(Imagen modificada) Autor/a del original: rizalina
Fuente: www.morguefile.com (free photo)
La teórica relación entre la composición de la microbiota intestinal y el eczema, con una posible alteración de la permeabilidad intestinal y presencia de marcadores de inflamación, ha sido la base para el empleo de probióticos en esta patología. La mayoría de los estudios realizados acerca de la modificación de reacciones alérgicas se basaron en el estudio del eczema atópico y el uso de Lactobacillus GG como probiótico, y algunos de ellos mostraron la mejoría de este síntoma frente al grupo placebo. (Ozdemir O. Various effects of different probiotic strains in allergic disorders: an update from laboratory and clinical data. Clin Experim Immunol 2010; 160: 295-304).
-¿Cuándo se habla de pediatría, los probióticos tienen sólo un papel adyuvante o bien pueden constituir un tratamiento completo por sí solo?
En la mayoría de las patologías donde se han utilizado los probióticos no son como terapia única sino como coadyuvante a otros tratamientos ya conocidos, y lo que en realidad se ha visto es una mejoría muy significativa de estos tratamientos al añadirles los probióticos.
*E. Coli: cepa benigna de E. Coli. Específicamente es la E. Coli Nilsen 1917 (en honor al soldado Nilsen, que fue uno de los que se salvó de una epidemia de gastroenteritis que diezmó a la mayoría de sus compañeros durante la Primera Guerra Mundial. El soldado tenía una cepa de E. coli que le protegió de tal epidemia)




