Redacción Farmacosalud.com
Hasta un 10% de los pacientes con Síndrome de Tourette presentan un tipo de enfermedad muy grave refractaria en las terapias farmacológicas existentes. Este era el caso de un paciente de 21 años con tics vocales incontrolados, coprolalia aumentada (tendencia a decir palabrotas, insultos... uno de los síntomas que causan más estigma), klazomanía (emisión de gritos involuntarios) y clafomanía (destruir objetos), quien era candidato a la estimulación cerebral profunda (ECP), según dictaminaron los equipos de Neurología y Neurocirugía del Hospital de Sant Pau (Barcelona). Ahora, tras someterse a dicho procedimiento, este joven ha reanudado actividades cotidianas que antes le era imposible hacer cómo quedar con sus amigos, seguir sus estudios, salir solo a pasear por la calle, practicar deporte... y gracias a la persistente mejora en el tiempo, ahora ya tiene previsto reiniciar sus estudios universitarios.
"El cambio ha sido extraordinario", explica el Dr. Ignacio Aracil, médico adjunto del Servicio de Neurología del centro hospitalario. "Este chico presentaba una situación límite, con riesgo de conducta suicida. Hoy, más de un año después de la cirugía, vive con autonomía y con proyectos de futuro. Le ha cambiado completamente la vida. Este caso es un ejemplo de cómo las técnicas de neuromodulación y el trabajo de equipo entre neurólogos, neurocirujanos, psiquiatras, pacientes y psicólogos y Enfermería pueden transformar la vida de pacientes y familias que estaban en una situación desesperada”, agrega.
Fuente: Hospital de Sant Pau
Empezó a los 5 años con tics oculares
Como sucede habitualmente con el síndrome de Tourette, el paciente empezó a los 5 años con tics en los ojos, en forma de parpadeos involuntarios, que a los 8 años se agravaron, asociando tics en el cuello y hombros. El diagnóstico formal de Síndrome de Tourette llegó a los 14 años, con tics motores más complejos y tics fónicos que se agravaron con el paso del tiempo, “sobre todo los tics de golpear, destruir objetos, hasta el punto de hacerme daño, y también la coprolalia elevada a su máximo exponente”, comenta él mismo. "Cosas que no pensaba ni quería decir, pero que no podía evitar", apostilla.
Destaca el apoyo familiar y de su entorno, "sobre todo en la escuela y en el bachillerato, pero yo mismo me estigmatizaba porque pasaba mucha vergüenza cuando tenía estos tics en entornos sociales o incluso cuando paseaba por la calle". Después de la intervención, de la que hace algo más de un año, "solo me quedan algunos tics vocales", dice el joven. Además, ya ha reanudado sus estudios y está realizando un curso formativo de grado superior.
La Unidad de Trastornos del Movimiento del Hospital de Sant Pau trabaja desde hace años con el síndrome de Tourette. El Dr. Javier Pagonabarraga, neurólogo responsable de la Unidad Funcional de Tics del Servicio de Neurología, quien atendió al paciente cuando fue derivado en el hospital, recuerda que “un problema actual es la falta de profesionales sanitarios especializados en el Síndrome de Tourette, si bien en los últimos años hemos ido conociendo mejor esta enfermedad; gracias a nuestro abordaje multidisciplinar, somos ahora más capaces de atender a la enfermedad en toda su complejidad", remarca el galeno.

El paciente operado
Fuente: Hospital de Sant Pau
"La inteligencia de estos pacientes no se ve afectada”
El Síndrome de Tourette es un trastorno del neurodesarrollo que comienza en la infancia y que se mantiene en muchas ocasiones durante toda la vida. Se caracteriza por el desarrollo de tics motores y fónicos persistentes y un abanico de síntomas que incluyen problemas sensoriales, de conducta y cognitivos consecuencia de las alteraciones a distintos niveles de determinados circuitos cerebrales. "La inteligencia de estos pacientes no se ve afectada, son conscientes de lo que dicen y hacen, pero no pueden controlarlo”, subraya Pagonabarraga.
Muchos medicamentos empleados para el tratamiento del Síndrome de Tourette son neuroepilépticos o antipsicóticos, que ralentizan el movimiento, pero “pueden dificultar ciertos aspectos del pensamiento; son bastante potentes y pueden condicionar bastante la vida”, asegura el Dr. Aracil. Hoy, la ECP es un tratamiento que todavía no está aprobado por las agencias reguladoras (la FDA estadounidense y la EMA europea) en esta enfermedad y, por tanto, se aplica como uso compasivo en casos seleccionados refractarios al tratamiento médico.
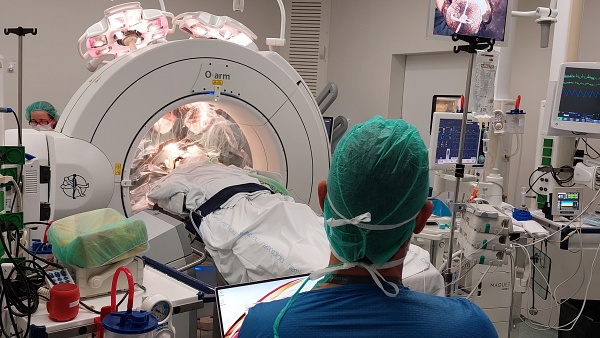
Trepanaciones para implantar electrodos en el lóbulo pálido interno
Antes de la intervención se realiza una resonancia magnética (RM) con neuronavegador para ver bien las estructuras del cerebro y planificar la cirugía. "Los datos de la RM se fusionan con un TAC intraoperatorio para establecer unas coordenadas de alta precisión", detalla el Dr. Juan Aibar, médico adjunto del Servicio de Neurocirugía del Sant Pau. La cirugía consiste en llevar a cabo dos trepanaciones para implantar dos electrodos de ECP en una zona específica del cerebro: “el lóbulo pálido interno, la diana habitual que se utiliza en los trastornos hipercinéticos, es decir, para eliminar los tics”.

Dr. Javier Pagonabarraga
Fuente: Hospital de Sant Pau
Los electrodos están controlados por un neuroestimulador situado por debajo de la clavícula del paciente a nivel subcutáneo, y que se enciende al cabo de un par de semanas post intervención. El Dr. Rodrigo Rodríguez, adjunto del Servicio de Neurocirugía, manifiesta que “con la ECP y los electrodos aplicamos pequeñas descargas eléctricas en el lóbulo pálido interno, que está sobreactivado, para bloquear su actividad y eliminar los tics”.
El efecto de la terapia no es inmediato, ya que es necesario adaptar la intensidad de estas pequeñas descargas y el cerebro tarda un tiempo en reconfigurar los circuitos sobre los que se actúa. Según Pagonabarraga, "al cabo de 3-4 meses el paciente empezó a mejorar, pero la mejora sustancial se observó entre 8 y 9 meses después de la intervención. Ahora podemos decir que ha mejorado casi completamente. Del todo no, porque todavía tiene algún tic, pero no hay grado de comparación con el cuadro clínico de antes de la operación".




