Redacción Farmacosalud.com
El ‘burnout’ o desgaste profesional es uno de los riesgos a los que se enfrenta la sanidad europea a corto y medio plazo, según se desprende de un informe centrado en la percepción de riesgos del sector salud europeo que parte de la más estricta actualidad para dirigir su mirada hacia el horizonte del año 2035. El nuevo documento, el primero de estas características que impulsa el grupo mutualista Relyens, también aborda las posibles ‘palancas’ que podrían reforzar la resiliencia del sector sanitario en un contexto especialmente inestable.

Un momento de la presentación del informe
Fuente: Relyens / Asesores
Fruto de una encuesta inédita realizada por la firma Ipsos a cerca de 1.000 directivos y profesionales sanitarios de Francia, Alemania, Italia y España, así como de un profundo trabajo científico que ha contado con la participación de un comité de expertos internacionales, el dossier ofrece una perspectiva única sobre las vulnerabilidades de los sistemas sanitarios europeos, a través de una cartografía que revela los 25 principales riesgos detectados.
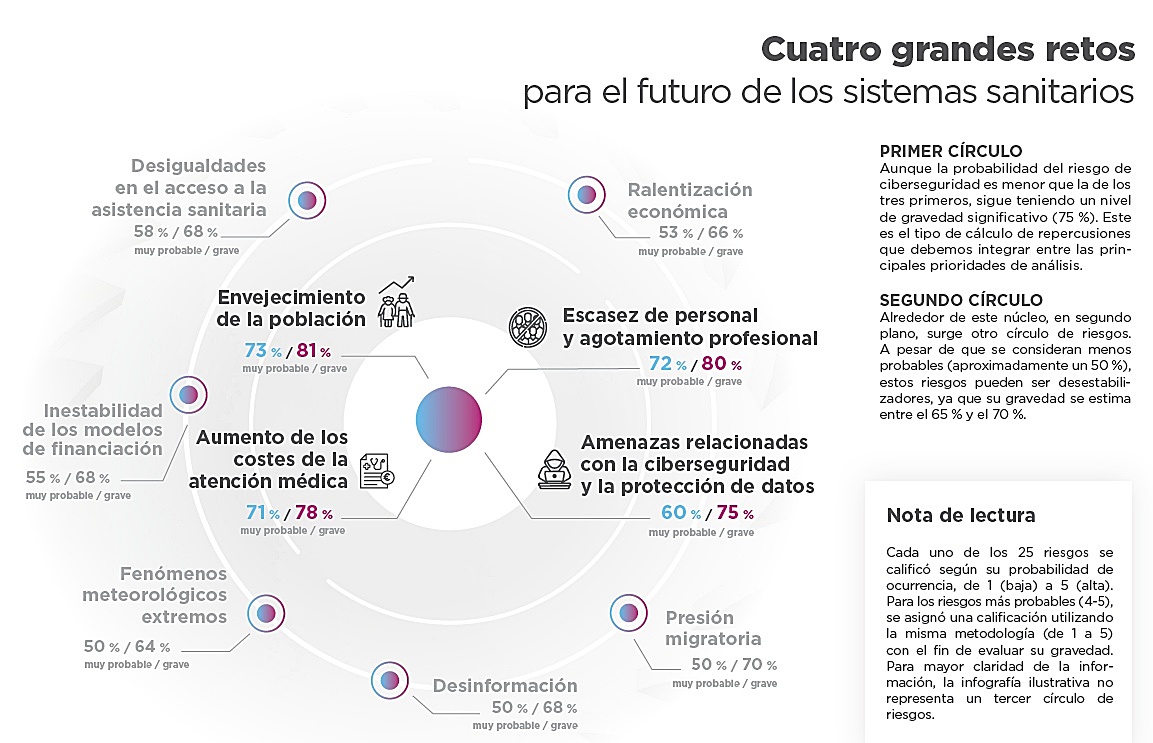
De esas 25 posibles amenazas, preocupan especialmente 4:
• el envejecimiento de la población y el aumento de enfermedades crónicas
• la falta o escasez de personal laboral y el fenómeno del burnout profesional
• la inflación de los costes en salud o incremento de los costes de producción de servicios y atención médica
• las amenazas relacionadas con la ciberseguridad, como el robo de datos informáticos
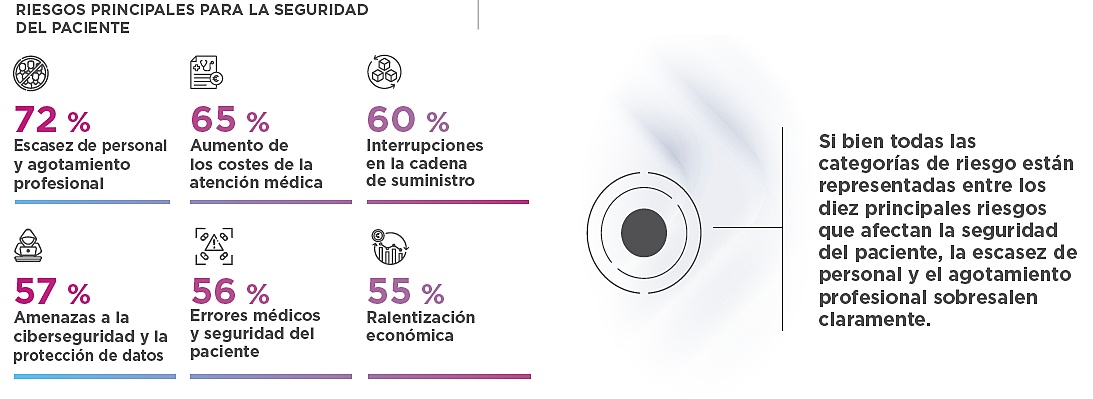
De acuerdo con Paolo Silvano, presidente del Comité Científico de Riesgos Sanitarios de Relyens, la escasez de personal y el burnout (agotamiento o desgaste, lo que popularmente se conoce como ‘estar quemado’) son aspectos que afectan a “la seguridad de los pacientes”. Algunos profesionales tienen la sensación de “no estar en un entorno que les permita trabajar de manera serena”, percepción que se agrava por el problema de la demanda “creciente de servicios de salud” vinculada al envejecimiento de la población y el aumento de las patologías crónicas, refiere el experto.
Y, dado que la demanda asistencial es cada vez más acusada y el personal sanitario disponible “es a menudo limitado”, se crea una “fuerte tensión” entre los empleados, explica Silvano. A lo que añade: “los errores médicos existen y, a veces, son consecuencia de la importante presión que padecen los profesionales de la salud, quienes pueden llegar a cometer unos errores que hay que analizar a fondo”.
Fuente: Relyens
Crisis interdependientes
Así las cosas, los sistemas de salud de Europa se enfrentan a una acumulación de crisis que podrían mermar su capacidad para cumplir su misión esencial: proporcionar una atención sanitaria sostenible, equitativa y segura. Esta presión multifacética impone un cambio de paradigma en la forma de anticipar y gestionar los riesgos. Sobre todo, porque el estudio de Relyens pone de manifiesto una conclusión clara: las crisis que atraviesan los centros ya no son aisladas, sino interdependientes, lo que crea efectos de amplificación. Una restricción económica puede acentuar la escasez de personal sanitario, lo que a su vez debilita la seguridad de enfermos y usuarios, alimenta la desconfianza y complica las políticas de contratación.
“Los riesgos ya no se producen de forma aislada. Se refuerzan mutuamente. Esta interdependencia de las crisis, ya sean de recursos humanos, financieras, cibernéticas u organizativas, impone una profunda transformación de los modelos de gestión de riesgos. Reforzar la resiliencia se convierte en una exigencia estructural”, subraya por su parte Dominique Godet, director general de Relyens.
Fuente: Relyens
Tres grandes líneas de acción que deben activarse de inmediato para reforzar la resiliencia
El nuevo dossier no se limita a ofrecer una constatación de datos, por cuanto que identifica palancas de acción movilizables, a la vez realistas y estructurantes, con el objetivo de reforzar la adaptación de los centros sanitarios a las nuevas realidades. El informe propone tres líneas a seguir:
1. Reforzar los recursos humanos y la calidad de vida en el entorno laboral, condición previa para velar por la seguridad de la atención sanitaria
2. Desarrollar un enfoque integrado de gestión de riesgos, teniendo en cuenta las dependencias y los efectos en cadena
3. Acelerar la innovación y la cooperación europea para poner en común las herramientas, los datos y los recursos críticos
“Este informe tiene por objeto orientar la acción. Demuestra que la resiliencia es un proyecto colectivo que debe movilizar a los centros, las aseguradoras, los responsables políticos y los socios europeos”, concluye Silvano.




