Redacción Farmacosalud.com
Fuente: Hospital de la Santa Creu i Sant Pau
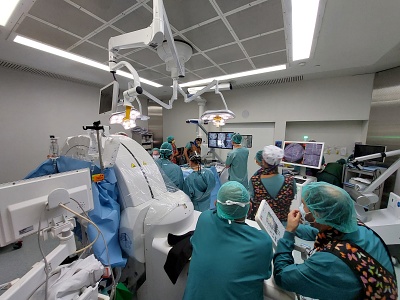
El Hospital de Sant Pau (Barcelona) ha realizado en un mismo paciente tres cirugías de columna vertebral en una única intervención mediante la técnica X-ALIF (eXtreme anterior lumbar interbody fusion o fusión intersomática lumbar anterior), un procedimiento muy innovador y mucho menos invasivo que los abordajes habituales. Durante toda la operación el paciente permanece en posición decúbito lateral y los cirujanos acceden a la columna desde la parte anterior, lateral o posterior, manteniendo intacta la musculatura lumbar y evitando tocar cualquier nervio importante. A los 3 meses de haberse sometido al procedimiento X-ALIF, el sujeto intervenido en el Sant Pau ya practica natación por recomendación del Servicio de Rehabilitación del mencionado hospital, y no toma analgésicos.
El hombre operado tiene 56 años de edad y “ahora mismo se encuentra bastante bien… está retomando las actividades básicas de su vida diaria. Normalmente, a estos pacientes se les pide que durante el primer mes no levanten pesos y hagan un reposo relativo. Entre los 3 y los 6 meses tras la intervención pueden estar llevando una vida diaria casi normalizada, algo que se alcanza totalmente a partir de los 6 meses, cuando incluso pueden realizar alguna actividad deportiva” más allá de la natación, apunta el Dr. Juan Patino, miembro del Servicio de Neurocirugía del centro hospitalario barcelonés.
Menos riesgo de sangrado, menos dolor…
Además de ser mínimamente invasiva, la cirugía X-ALIF dura menos y reduce el riesgo de sangrado, dolor y estancia hospitalaria, con una recuperación más rápida y unos mejores resultados postoperatorios en comparación con los procedimientos quirúrgicos habituales. La intervención del Sant Pau ha sido llevada a cabo por el equipo multidisciplinar de la Unidad de Cirugía de Raquis, liderado por el Servicio de Neurocirugía.
“La persona que hemos operado, hace ya tres meses, está sin analgésicos. Obviamente, en el postoperatorio inmediato se aplica, en virtud del protocolo hospitalario, analgesia endovenosa, pero cuando se da el alta se entrega un esquema de analgésicos escalonado, de manera que si el paciente nota mucho dolor puede tomar un calmante en función del grado de ese dolor. Esto suele suceder únicamente durante el primer mes, ya que, por norma general, al cabo de unos 30 días el sujeto intervenido ya toma muy poca medicación analgésica, o ninguna”, precisa Patino en declaraciones a www.farmacosalud.com.
Fuente: Hospital de la Santa Creu i Sant Pau
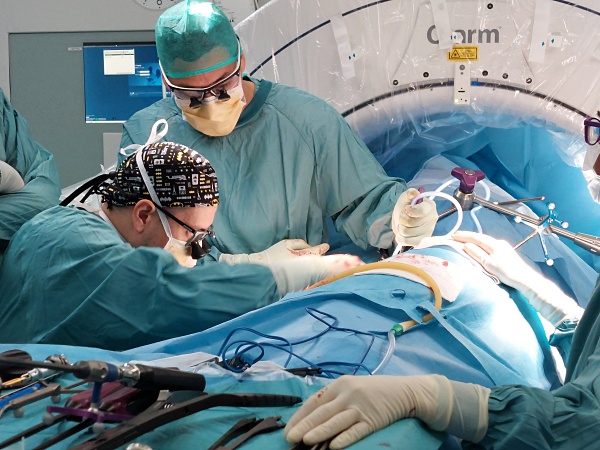
En los procedimientos clásicos para este tipo de cuadros de columna, los enfermos que han pasado por quirófano deben tomar más calmantes y durante un período de tiempo más prolongado. “Con los procedimientos tradicionales, el postoperatorio es mucho más complejo porque hay una mayor agresión de la musculatura de la columna, lo que comporta que a los pacientes les cueste más la movilización precoz, levantarse, caminar, hacer ejercicio… con las cirugías mínimamente invasivas lo que se busca precisamente es preservar la musculatura, y eso es importante para la actividad física del paciente”, señala el facultativo.
No es una técnica indicada en personas de edad avanzada
El perfil de candidatos para someterse a la técnica X-ALIF se corresponde con personas que presentan anomalías a nivel de los discos intervertebrales (alteraciones como discopatías, estenosis de canal, hernias discales…).
A pesar del carácter mínimamente invasivo de este procedimiento, no deja de ser una cirugía de la columna, es decir, es un procedimiento complejo, por lo que la edad avanzada o muy avanzada y la presencia de posibles comorbilidades suelen ser un impedimento para poder beneficiarse de este tipo de intervención. De modo que individuos con edades muy avanzadas y con comorbilidades “no suelen ser candidatos” para la indicación quirúrgica de X-ALIF, afirma el Dr. Patino.
Como decíamos, la aplicación de esta innovadora técnica permite combinar todos los abordajes -anterior, lateral y posterior- en una sola intervención y con el enfermo colocado en una sola posición, la de decúbito lateral. Los cirujanos, por su parte, trabajan a través de pequeñas incisiones en el abdomen. El objetivo que se persigue con todo ello es la estabilización de la columna mediante la colocación de una serie de tornillos o implantes destinados a restaurar la altura adecuada del disco afectado, mientras el hueso crece entre las vértebras durante el proceso de fusión (curación ósea).
“Quedan unas cicatrices muy pequeñas”
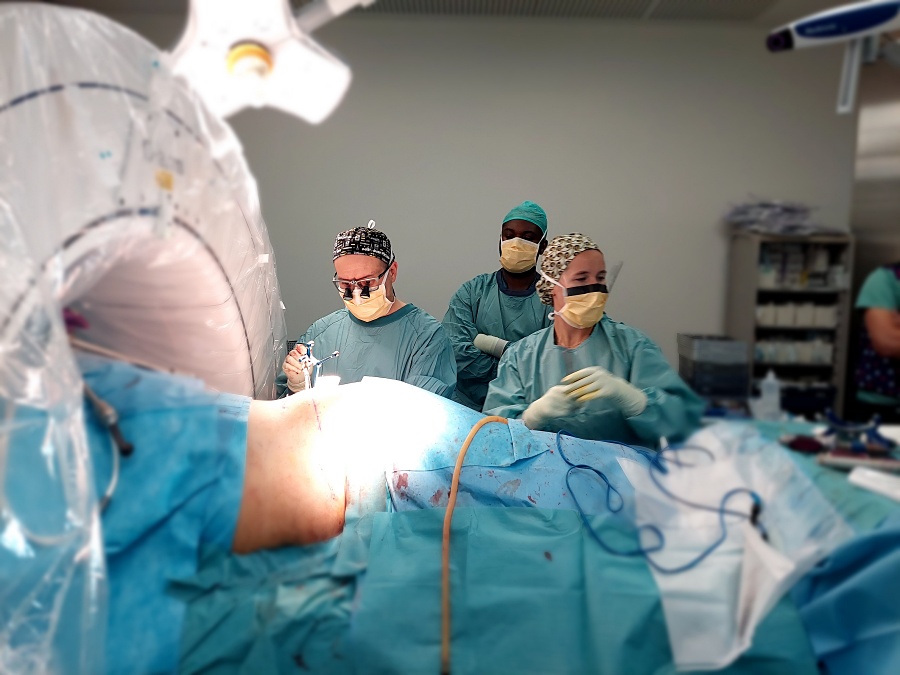
La persona operada en el Sant Pau bajo los parámetros de X-ALIF (era la primera vez que se realizaba esta cirugía en dicho hospital) padecía una estenosis del canal lumbar, es decir, un estrechamiento de la estructura por donde pasan la médula espinal y los nervios que puede causar dolor o molestias al caminar, hormigueo, debilidad en las piernas y claudicación de la marcha. El paciente, asimismo, presentaba hernias discales en dicha zona. Concretamente, se le ha intervenido la L5-S1, la región de transición entre la columna lumbar y el sacro, con un abordaje anterior. Y la L4 y L5, las dos vértebras más bajas de la columna lumbar, con un abordaje lateral. Finalmente, desde un abordaje posterior se han colocado unos tornillos para estabilizar la columna.
Fuente: Hospital de la Santa Creu i Sant Pau
“En una mañana, hemos hecho tres cirugías que antes se hacían por separado, en intervenciones diferentes”, explica a través de un comunicado el Dr. Patino, quien trabaja estrechamente en patología de raquis con el Dr. Andreas Leidinger, especialista del Servicio de Neurocirugía. “Sin esta técnica habríamos hecho varias operaciones o una sola cirugía mucho más agresiva para el paciente y con un abordaje convencional”, remarca Patino. Gracias a la nueva técnica y a la cirugía poco invasiva, “quedan unas cicatrices muy pequeñas”, comenta Patino, quien agrega que los procedimientos clásicos para este tipo de cuadros “requerían abrir la parte posterior y tenían postoperatorios de meses, con inmovilizaciones, sillas de ruedas, fajas... ahora, los pacientes se levantan al cabo de 18 horas, caminan a las 18-24 horas y reciben el alta en unas 48-72 horas tras la operación”.
Neurocirugía, angiología, cirugía vascular y endovascular…
La pretensión del Hospital de Sant Pau es aplicar la novedosa técnica quirúrgica a todos aquellos sujetos con enfermedades degenerativas que necesiten múltiples abordajes en la columna. La Unidad de Cirugía de Raquis del Sant Pau está participada por profesionales de distintos equipos: neurocirugía, angiología, cirugía vascular y endovascular, cirugía torácica, cirugía ortopédica y traumatología, anestesiología, enfermería, medicina física y rehabilitación, y radiología. Antes de la intervención, se llevan a cabo varias pruebas de diagnóstico por la imagen, como una resonancia magnética, un TAC y un angioTAC, para ver el estado de las arterias y las venas del individuo que debe ser operado.
Fuente: Hospital de la Santa Creu i Sant Pau
El equipo del Servicio de Angiología, Cirugía Vascular y Endovascular del Sant Pau es clave en el abordaje anterior, es decir, en el enfoque sobre las vértebras L5-S1, área en la que se realiza una incisión por debajo del ombligo, al tiempo que el contenido abdominal se retrae hacia un lado. Precisamente aquí, el equipo liderado por el Dr. Josep Maria Romero, adjunto de dicho Servicio, controla que las venas y arterias de la zona -llamada ilíaca- estén bien separadas para facilitar la llegada a los discos lumbares.
En el caso de las vértebras L4 y L5, las arterias y las venas están justo en medio del camino que el neurocirujano debe seguir para acceder a la columna lumbar. “Con el abordaje lateral evitamos todos los vasos sanguíneos y cualquier riesgo para el paciente”, detalla Patino.
En el abordaje posterior se implanta un sistema de fijación (tornillos transpediculares) que restaura la altura adecuada del disco afectado y proporciona apoyo mientras el hueso crece entre las vértebras durante el proceso de fusión ósea.
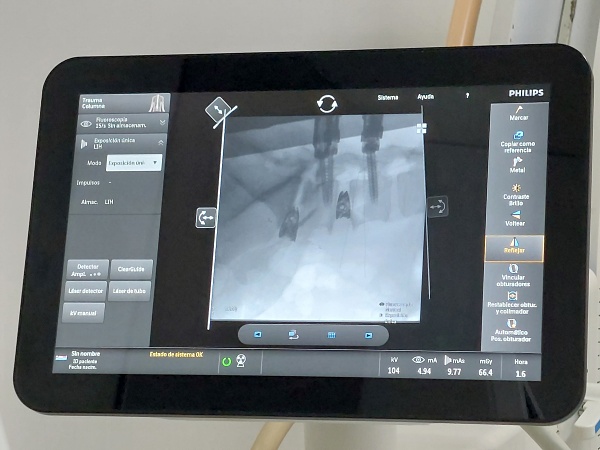
Una vez en el quirófano, se utilizan distintas tecnologías: un TAC intraoperatorio (llamado O-ARM) que permite ver en tiempo real por dónde y cómo entran los tornillos en la columna lumbar para estabilizar la zona, algo que es crucial en cirugías de alta complejidad, junto con un sistema de neuronavegación para reducir al máximo cualquier riesgo de lesión neurológica. Y también se lleva a cabo una monitorización neurofisiológica que sirve para controlar y evaluar continuamente las estructuras nerviosas de la zona lumbar, evitando con ello cualquier posible lesión durante la cirugía.




