Redacción Farmacosalud.com
La fisioterapia respiratoria mejora el control de las bronquiectasias en pacientes adultos frente a aquellos que no la reciben. El objetivo de la fisioterapia respiratoria en estos pacientes es evitar las exacerbaciones, reducir los síntomas, aumentar su calidad de vida y disminuir el riesgo de futuras complicaciones como el deterioro de la función pulmonar o exacerbaciones graves, según concluye la primera Guía Clínica para el manejo de las bronquiectasias en el adulto de la European Respiratory Society (ERS)[1], cuya primera firmante es la neumóloga Eva Polverino y en la que también han intervenido los neumólogos Antoni Torres y Montserrat Vendrell, y el fisioterapeuta Jordi Vilaró, todos ellos miembros de SEPAR (Sociedad Española de Neumología y Cirugía Torácica).
Estas nuevas guías clínicas recomiendan a los pacientes con la capacidad del ejercicio deteriorada que participen en un programa de rehabilitación pulmonar y practiquen ejercicio físico de forma regular, basándose en evidencia médica de alta calidad. Además, sugieren que los pacientes con tos productiva y dificultad para expectorar deberían ser entrenados por fisioterapeutas respiratorios expertos para realizar las técnicas de limpieza de secreciones al menos una o dos veces al día, con la finalidad de drenarlas y evitar que se acumulen en las vías aéreas y así reducir las agudizaciones recurrentes que pueden producir las bronquiectasias.
“Todas estas intervenciones deberían hacerse a la medida de cada paciente según los síntomas, capacidad física y características de la enfermedad”, precisa la Dra. Eva Polverino. “Las decisiones terapéuticas deben valorar los potenciales efectos beneficiosos de la intervención frente a la carga del tratamiento y el riesgo de eventos adversos. Es importante tener en cuenta los valores y preferencias de los pacientes en todas las decisiones terapéuticas, así como la historia previa de exacerbaciones, calidad de vida, gravedad de la enfermedad y la etiología de base de las bronquiectasias, todo lo cual puede tener un impacto en los resultados a largo plazo que conseguimos con los pacientes”, destaca el Dr. Vilaró.
Dilataciones anormales y permanentes en la pared de los bronquios
Las bronquiectasias son una patología respiratoria crónica que se caracteriza por una mala calidad de vida y exacerbaciones frecuentes entre aquellos que la padecen. Se caracterizan por unas dilataciones anormales y permanentes en la pared de los bronquios, que se pueden diagnosticar mediante tomografía computarizada torácica de alta resolución (TCAR). Se manifiestan por un aumento de la producción de secreciones y expectoración, lo que puede provocar infecciones respiratorias recurrentes, y otros síntomas como la tos crónica, que empeora a ciertas horas del día o al acostarse, hemoptisis (o sangre en el esputo), disnea (o sensación de ahogo), fatiga y sibilancias.
El origen de las bronquiectasias es diverso. Entre sus posibles causas figuran infecciones previas como las neumonías o la tuberculosis, la enfermedad pulmonar obstructiva crónica (EPOC), el asma, la aspergillosis broncopulmonar alérgica, e, incluso, las broncoaspiraciones frecuentes y el reflujo gastroesofágico. La fibrosis quística es también una causa de bronquiectasias, pero es usualmente tratada separadamente porque, a pesar de sus similitudes, es una patología genética y sistémica que requiere un manejo específico en centros especializados. Por ello el término de “bronquiectasias” no hace referencia a la fibrosis quística.
Según un artículo publicado en la revista científica de SEPAR, Monografías de Archivos de Bronconeumología, la prevalencia de las bronquiectasias es mayor entre las mujeres, en una proporción del 63-68%, frente a los hombres, y en población de mayor edad. Un estudio reciente ha cifrado esta prevalencia en 227 casos por 100.000 habitantes en hombres y en 309 mujeres por 100.000 habitantes, señala el artículo. Las bronquiectasias se asocian a un importante y, probablemente, creciente coste sanitario, por lo que en los próximos años deberían realizarse estudios farmacoeconómicos y desarrollarse estrategias socio-sanitarias para optimizar el manejo de los pacientes. Teniendo en cuenta la prevalencia estimada para España, el gasto anual total debido al tratamiento de las bronquiectasias para la población actual (aproximadamente 46.770.000 habitantes) oscilaría entre los 113 millones y los 594 millones de euros e, incluso, es posible que los costes estén infraestimados.

Autor/a de la imagen: NikolayFrolochkin
Fuente: Pixabay / Public Domain
Las guías deberán ser objeto de nuevas actualizaciones
Los grandes objetivos de las nuevas guidelines han sido “mejorar la calidad de la atención a los pacientes con bronquiectasias, así como promover la seguridad, efectividad y coste-efectividad de los tratamientos que se les apliquen”, según concluyen los autores, que advierten que estas guías deberán ser objeto de nuevas actualizaciones, porque las bronquiectasias es un ámbito de conocimiento que evoluciona muy rápidamente y pueden surgir nuevas evidencias médicas que hagan necesario modificar las recomendaciones.
Con la evidencia disponible hasta el momento, se sabe que la fisioterapia respiratoria sirve para mejorar el drenaje de las secreciones que se acumulan en las vías respiratorias, lo que contribuye probablemente a prevenir las infecciones respiratorias recurrentes o a minimizar las que aparezcan. Entre estas complicaciones figuran las neumonías, las atelectasias y el deterioro de la función pulmonar y de la capacidad de realizar esfuerzos.
La fisioterapia respiratoria también consiste en ayudar al enfermo a adquirir un correcto patrón respiratorio, lo que permite mejorar la ventilación pulmonar y, de nuevo evita, la acumulación de secreciones en las vías respiratorias y mejora la oxigenación de los pulmones. Asimismo, aumenta la tolerancia del paciente al ejercicio físico, lo que evita su pérdida de masa muscular y disminuye la aparición de disnea. Todo ello redunda en un aumento de la calidad de vida del paciente, que sufre menos complicaciones debidas a las bronquiectasias que padece, menos ingresos hospitalarios y que requiere menos medicación; ésta no se puede eliminar del todo, pero sí reducir. Al respecto, en los últimos años han aparecido nuevos medicamentos, como los antibióticos inhalados.
Estetoscopio
Autor/a de la imagen: Enric Arandes
Fuente: E. Arandes / www.farmacosalud.com / Gentileza del Hospital Sagrat Cor de Barcelona
“Considerando que los pacientes que padecen bronquiectasias sufren habitualmente tanto el aumento de la expectoración coma la fatiga crónica, la fisioterapia respiratoria, que combina tanto ejercicios de drenaje de secreciones como programas de rehabilitación, constituye uno de los pilares del tratamiento habitual de estos pacientes”, comenta la Dra. Polverino. Pero, “sin duda, uno de los beneficios más importantes de la fisioterapia respiratoria es que empoderamos al paciente para que tome un papel activo en el manejo de su enfermedad. Le ayudamos a controlar mejor sus síntomas y a estabilizarlos. Y esto mejora su bienestar físico y emocional”, comenta Vilaró.
Cómo desafiar al frío cuando se padece una enfermedad respiratoria
Las enfermedades respiratorias como el asma, la fibrosis pulmonar idiopática (FPI) o la enfermedad pulmonar obstructiva crónica (EPOC) empeoran con la llegada del frío intenso, debido a que los cambios de temperatura facilitan la aparición de procesos virales, como la gripe (patología asociada a la enfermedad respiratoria crónica) y otros virus respiratorios que pueden provocar una desestabilización de la enfermedad con consecuencias graves para este tipo de pacientes. “El periodo con más afluencia de pacientes con problemas respiratorios depende de la llegada del frío, y como se puede comprobar cada año va variando un poco, pero suele ser desde el mes de diciembre hasta finales de febrero y va asociada a cuando la epidemiología de la gripe es más frecuente” indica el Dr. Diego Vargas, vicepresidente de la Sociedad Española de Médicos Generales y de Familia (SEMG).
El especialista además advierte que, “los enfermos respiratorios empeoran cuando hay largos periodos sin lluvia, ya que se produce una alta concentración de polución ambiental, debido a la carga de combustión por el elevado consumo de energía. Las impurezas en el aire acaban afectando a todos los pacientes respiratorios. En el caso de la EPOC, además del tabaco, la contaminación medioambiental no es solo causa de la enfermedad, sino que además agudiza la patología”. Adicionalmente, cuando hace frío aumenta el consumo de energía y, por tanto, hay mayor polución ambiental, teniendo un impacto directo en la enfermedad.

Una mujer con problemas respiratorios debido al frío
Fuente: Boehringer Ingelheim / homeatc.com-www.appletreecommunications.com
“Por ello son muy importantes las herramientas de prevención primaria en esta población con patologías respiratorias como la campaña de vacunación de la gripe y otras como la vacuna antineumocócica para prevenir la neumonía, dado que su efecto es interferir en la acción del virus en los pacientes con EPOC, disminuyendo la morbimortalidad por un proceso infeccioso por este virus”, señala el especialista. Los expertos sanitarios y Boehringer Ingelheim recomiendan seguir estos consejos para cuidar la salud respiratoria especialmente en pacientes con EPOC, asma o FPI:
1- Evitar los cambios bruscos de temperatura, tanto por exceso como por defecto, ya que producen una desestabilización del organismo. En esta época es muy común que haya una temperatura muy alta en las casas debido a la calefacción y muy bajas cuando salimos a la calle.
2.- No interrumpir la medicación para evitar una agudización de procesos respiratorios crónicos como la EPOC o el asma, siguiendo la medicación crónica pautada. Ser adherente al tratamiento y, sobre todo, ser persistente a la terapia.
3.- Vacunarse para prevenir las enfermedades infecciosas, puesto que ayudan a reforzar el sistema inmunitario. Aunque no impiden el contagio evitan que se desarrolle la enfermedad.
4.- Estar bien hidratado, independientemente de la estación del año. Aunque en la época invernal se tiene menos sensación de sed es muy importante para el bienestar de este tipo de pacientes tener una adecuada hidratación.
5.- Estar alerta a síntomas nuevos de la enfermedad crónica (aumento de cansancio, incremento de disnea ante las actividades diarias o empeoramiento de la tos y de la expectoración, cambio de coloración del esputo o aparición de fiebre) y acudir al médico lo antes posible para tratarlos de forma precoz, ya que pueden mostrar complicaciones infecciosas respiratorias. “Estas mismas recomendaciones deberían servir para los pacientes de FPI, que es una enfermedad crónica grave, pero con un especial cuidado ya que ante cualquier cambio en su sintomatología deberían acudir al médico para intentar tomar las medidas oportunas a la mayor brevedad posible”, concluye el Dr. Vargas.
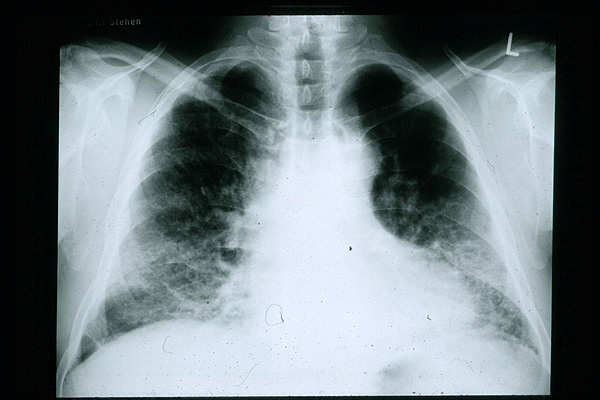
Radiografía torácica de un paciente con FPI. Obsérvense los pequeños campos pulmonares y el patrón periférico de opacificación reticulonodular.
Autor/a de la imagen: IPFeditor
Fuente: Wikipedia
Riesgos de una función pulmonar baja en jóvenes
Por otro lado, en un estudio[2] publicado en la revista ‘Lancet Respiratory Medicine’, investigadores del Hospital Clínic-IDIBAPS (Barcelona) han demostrado que un 10% de los adultos jóvenes tienen una función pulmonar baja, lo que implica que no se ha desarrollado bien el pulmón. Esto ha permitido identificar un grupo de personas en el que hay un mayor riesgo de aparición temprana de otras enfermedades crónicas, como la enfermedad pulmonar obstructiva crónica (EPOC), problemas cardiovasculares o diabetes, y de mortalidad prematura. Los autores del artículo son Àlvar Agustí, director del Instituto Clínic Respiratorio del Clínic, jefe del equipo Inflamación y reparación a las enfermedades respiratorias del IDIBAPS y miembro del CIBERES; Guillaume Noel, investigador del mismo equipo; Josep Brugada, cardiólogo del Clínic, jefe del equipo Arritmias, Resincronización e Imagen Cardiacas del IDIBAPS y profesor de la UB, y Rosa Faner, investigadora del CIBERES en el IDIBAPS.
La enfermedad pulmonar obstructiva crónica (EPOC) es la mayor causa de discapacidad en todo el mundo. Hasta ahora se consideraba que en principal responsable en el desarrollo de la enfermedad era el tabaco. Estudios recientes, en los que han participado investigadores del Clínic-IDIBAPS, han demostrado que se deben tener también en cuenta factores de desarrollo pulmonar en los primeros años de vida. "Que haya un desarrollo anormal de los pulmones en los primeros años de vida, puede indicar que otros órganos del cuerpo tampoco se han desarrollado correctamente", explica el Dr. Àlvar Agustí, también profesor asociado médico de la UB.
Entre un 5%-15% de personas de entre 25-40 años, con función pulmonar baja
Para el trabajo, los investigadores evaluaron si una función pulmonar baja en adultos jóvenes se asociaba a una mayor prevalencia e incidencia precoz de enfermedades respiratorias, cardiovasculares o metabólicas. Para ello utilizaron tres cohortes, o grupos de población general, con los datos clínicos, fisiológicos, biológicos y un seguimiento longitudinal de más de 15.000 personas en total. Tras analizar los datos vieron que entre un 5% y un 15% de los participantes de entre 25 y 40 años tenía una función pulmonar baja, medida a través de una espirometría.

(de izq a dcha): Josep Brugada, Àlvar Agustí, Rosa Faner i Guillaume Noel
Fuente: Hospital Clínic
Además, vieron que en este grupo había una mayor prevalencia de enfermedades cardiovasculares y metabólicas. También comprobaron que las comorbilidades aparecían 10 años antes que en las personas con una función pulmonar normal y que la tasa de mortalidad también era mayor. Por otra parte, gracias a los datos de una de las cohortes de población en la que se incluyen a los hijos de las otras, se pudo determinar que los hijos de personas que tienen una función pulmonar baja tenían una función pulmonar menor que los hijos de los que la tienen normal.
"Los resultados de este estudio pueden tener implicaciones a nivel clínico y de salud pública, ya que muestran que una prueba barata, sencilla y reproducible como es la espirometría, tiene el potencial de identificar un grupo de personas con alto riesgo de tener comorbilidades de forma precoz. Aplicar esta técnica en una edad temprana ayudaría a implementar medidas preventivas, a hacer un seguimiento cuidadoso en este grupo y proporcionar medidas terapéuticas tan pronto como fuesen necesarias", concluye el Dr. Agustí.
Infrautilización del trasplante pulmonar en HAP
Partiendo de los datos del Registro Español de Hipertensión Arterial Pulmonar (REHAP), un equipo de profesionales liderado por el Dr. Manuel López-Meseguer, del Servicio de Neumología del Hospital Vall d’Hebron (Barcelona) ha estudiado la utilización del trasplante de pulmón en los pacientes con esta enfermedad. El análisis de 1.391 pacientes les ha llevado a la conclusión de que son pocos los que se pueden beneficiar de esta técnica debido a los estrictos criterios de selección. Aun así, la mitad de los pacientes potencialmente elegibles para trasplantes no acceden a él. El estudio se ha publicado en la revista ‘PLOS One’.
Entre enero de 2007 y marzo de 2015, se incluyeron en REHAP un total de 1.391 pacientes con Hipertensión Arterial Pulmonar (HAP), de los que 375 (27%) fallecieron y 36 (3%) fueron trasplantados en dicho periodo. Se estimó que, dentro del grupo de pacientes fallecidos, 36 eran potencialmente elegibles para trasplante pulmonar, a pesar de lo cual no optaron al mismo. Por tanto, estos datos evidencian la infrautilización del trasplante pulmonar en pacientes con HAP, ya que “es probable que casi el doble de pacientes pudieran haberse beneficiado de esta opción”, advierte el Dr. Manuel López-Meseguer. “Esta situación -apunta el Dr. Antonio Román, jefe de la Unidad de Trasplante Pulmonar del Hospital Vall d’Hebron- podría optimizarse si se agilizara la derivación de los pacientes hacia centros que cuenten con un programa de trasplante pulmonar en fases tempranas de la enfermedad”.

Responsables del estudio sobre trasplante pulmonar y HAP
Fuente: Hospital Vall d’Hebron
No obstante, los investigadores destacan que, como sucede con otras enfermedades respiratorias, el uso del trasplante de pulmón como tratamiento de la HAP está restringido a casos muy seleccionados, e incluso en condiciones ideales, solo un pequeño número de pacientes lo recibe. De hecho, el estudio ha revelado que los pacientes que son atendidos en hospitales donde se hacen trasplantes de pulmón, tendrían más posibilidades de ser trasplantados que si son atendidos en otros centros.
Referencias
1. Polverino E., Goeminne P., McDonnell M., et al “European Respiratory Society guidelines for the management of adult bronchiectasis”. European Respiratory Journal 2017 50: 1700629; DOI: 10.1183/13993003.00629-2017
2. Agustí A., Noell G., Brugada J., Faner R. “Lung function in early adulthood and health in later life: a transgenerational cohort analysis”. Lancet Respir Med. 2017 Dec;5(12):935-945. doi: 10.1016/S2213-2600(17)30434-4.





